гиперденсный очаг в головном мозге на кт
Гиперденсный очаг в головном мозге на кт
а) Терминология:
1. Сокращения:
• Гипотензивный инфаркт головного мозга (ГИГМ)
2. Синонимы:
• Инфаркт мозговой ткани пограничной зоны или области «водораздела»
3. Определение:
• Инфаркт мозговой ткани, обусловленный недостаточностью мозгового кровотока (CBF) в удовлетворении ее метаболических потребностей (условия низкого кровотока)
1. Общие характеристики гипотензивного инфаркта головного мозга:
• Лучший диагностический критерий:
о Ограниченная диффузия на ДВИ/ИКД картах
• Локализация:
о Два типа:
— Пограничная зона между бассейнами кровоснабжения магистральных артерий:
Типичны изменения в коре, в области перехода между серым и белым веществом
— Пограничная зона между бассейнами кровоснабжения перфорантных артерий:
Типичны изменения в глубоком белом веществе (БВ)
о Супратенториальные структуры поражаются при тяжелой перинатальной асфиксии
о В случае двустороннего нарушения кровоснабжения мозговых структур при системном гипоксически-ишемическом (ГИЭ) событии (на фоне стенозов сосудов + относительной гипоперфузии) их повреждение может быть односторонним
• Морфология:
о Участки повреждения вещества мозга клиновидной формы с основанием в коре, локализованные на границе между бассейнами артериального кровоснабжения
о Участки повреждения глубокого белого вещества (БВ) в зонах «водораздела», имеющие вид четок или «нити бусин»:
— Множественные округлые очаги с линейной ориентацией, локализованные в полуовальном центре
о Псевдоламинарный некроз = криволинейные участки гиперинтенсивного на Т1-ВИ сигнала в коре, повторяющие ход извилин
о Диффузное супратенториальное поражение (диффузная ГИЭ)
2. КТ при гипотензивном инфаркте головного мозга:
• Бесконтрастная КТ:
о Инфаркты на границе области между бассейнами кровоснабжения магистральных артерий:
— Гиподенсный участок в области перехода между серым и белым веществом на границе между бассейнами артериального кровоснабжения
— Тяжелая степень (диффузная ГИЭ):
Обычно выраженное нарушение гемодинамики (т.е., гипотония)
Стушеванность границы между серым и белым веществом в большинстве супратенториальных отделов
Поражение базальных ганглиев (БГ), таламуса
о Иногда изолированное поражение БГ ± гиппокампа:
— Симптом «белого» мозжечка (иногда именуется мозжечковый «обратный» симптом):
Гиперденсность мозжечка по отношению к супратенториальным структурам мозга
о Инфаркты глубокого БВ зон «водораздела»
— ≥ трех очагов поражения глубокого БВ в пределах полуовального центра
— Внешний вид по типу «нити бусин»:
Линейная ориентация по направлению спереди назад
Параллельное боковому желудочку расположение
Имеют сходство с очагами при множественной эмболии
— Возможно одностороннее поражение:
Выполните поиск стеноза крупного сосуда на стороне инфарктов
— Двустороннее поражение при двустороннем сосудистом стенозе ± выраженное нарушение гемодинамики
• КТ с контрастированием:
о Контрастирование наблюдается в подострой стадии ГИГМ
• КТ-ангиография:
о Используется для определения субтотального стеноза или окклюзии ВСА
• КТ перфузия:
о ↓ CBF в участках инфаркта мозговой ткани
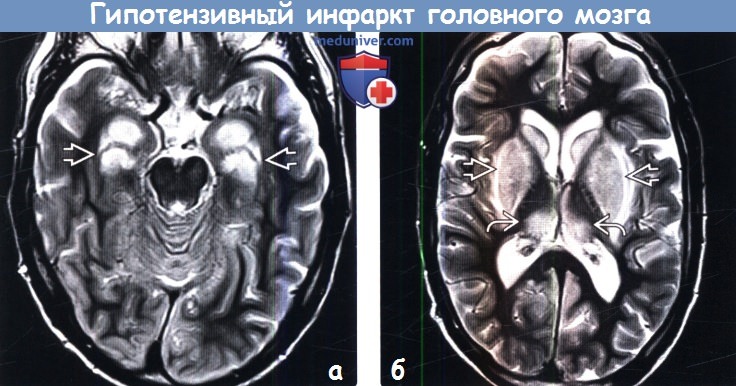
(б) МРТ, Т2-ВИ, более краниальный аксиальный срез: у того же пациента симметрично в структуре базальных ганглиев и обоих таламусов определяются очаги гиперинтенсивного сигнала.
3. МРТ при гипотензивном инфаркте головного мозга:
• Т1-ВИ:
о Острая стадия: гипоинтенсивный сигнал, отек извилин ± БГ
о Подострая стадия: участок гиперинтенсивного сигнала в структуре коры, распространяющийся по ходу извилин = псевдоламинарный некроз:
— Обычно при диффузной ГИЭ
• Т2-ВИ:
о Гиперинтенсивный сигнал от пораженный областей
о Компрессия цистерны/борозд при тяжелой степени поражения
• FLAIR:
о Тормбированные сосуды нередко имеют гиперинтенсивный сигнал
о Последовательность, чувствительная в выявлении инфаркта на более ранней стадии
• ДВИ:
о Ограничение диффузии (гиперинтенсивный на ДВИ, гипоинтенсивный на ИКД карте сигнал):
— Позволяет отличить цитотоксический характер отека от вазогенного
— Полезна для оценки последующей интраоперационной аноксии
о При диффузной ГИЭ может наблюдаться диффузное повышение сигнала:
— «Псевдонормальный» вид
• Постконтрастные Т1-ВИ:
о Контрастное усиление участков инфаркта мозговой ткани в подострой стадии:
— Часто наблюдается гиральный тип контрастного усиления
— ± базальные ганглии
• МР-ангиография:
о Стенозы крупных сосудов предрасполагают к инфарктам вещества мозга в зонах «водораздела», развивающимся после эпизода артериальной гипотензии
• МР-спектроскопия:
о ↑ пика лактата, ↓ пика NAA ± двойной пик лактата (среднее значение ТЕ)
4. Ангиография при гипотензивном инфаркте головного мозга:
• ЦСА может позволить выявить предрасполагающие факторы к развитию инфаркта в зоне «водораздела»:
о Выраженный стеноз экстракраниальных, магистральных интракраниальных артерий
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о MPT + GRE, МР-ангиография, ДВИ
• Советы по протоколу исследования:
о МРТ + ДВИ, МР-ангиография (как шейные, так и внутричерепные отделы сосудов), ± перфузионная МРТ
о Бесконтрастная КТ, перфузионная КТ, КТ-ангиография, при недоступности МРТ
в) Дифференциальная диагностика:
1. Инфаркт головного мозга (острый множественноэмболический):
• Часто двусторонний, мультитенториальный
• Может также развиться в зонах «водораздела»
2. Атеросклероз («болезнь малых сосудов»):
• Диффузно расположенные мультифокальные очаги
• Специфичное поражение зон «водораздела» отсутствует
• Сливные очаги поражения вещества мозга, локализованные вокруг преддверий боковых желудочков:
о Часто наблюдаются при артериальной гипертензии
3. Синдром задней обратимой энцефалопатии (СЗОЭ):
• Обычно ограничение диффузии не наблюдается (вазогенный отек)
• Поражение коры/субкортикального белого вещества мозга в бассейне кровоснабжения ЗМА
• Реже может наблюдаться поражение зон водораздела, БГ
4. Васкулит:
• Часто субкортикальная
• Фрагментарное контрастное усиление коры, субкортикального БВ, БГ
5. Псевдоламинарный некроз (другие причины):
• Многочисленные другие причины:
о Синдром Рея, системная красная волчанка, центральный понтинный миелинолиз, иммуносупрессивная терапия
• Петехиальное кровоизлияние («геморрагическая трансформация») в участок подострого тромботического инфаркта
1. Общие характеристики гипотензивного инфаркта головного мозга:
• Этиология:
о Диффузное поражение головного мозга вследствие нарушения его перфузии или оксигенации крови
о Причины включают длительную выраженную артериальную гипотензию, глубокую асфиксию и отравление угарным газом
о Стенозы крупных сосудов предрасполагают к развитию инфарктов в «пограничной зоне» между бассейнами артериального кровоснабжения при нарушении гемодинамики:
— Развитие инфарктов глубокого БВ (вид по типу четок) хорошо коррелирует с клиническими проявлениями нарушения гемодинамики
— Ассоциированы со стенозом/окклюзией проксимальных отделов ВСА
о Локализация эмболических инфарктов также наблюдается в пограничных зонах, что, таким образом, усложняет дифференциальную диагностику на уровне клинической и рентгенологической картины:
— У пациентов с эмбологенными заболеваниями сердца инфаркты кортикальной пограничной зоны встречаются в 3,2% случаев:
По сравнению с встречаемостью 3,6% у пациентов с выраженным стенозом и обструкцией ВСА
— Направленная эмболизация может обусловливать развитие эмболических инфарктов пограничной зоны (формирование направленного кровотока в области бифуркаций происходит вследствие дисбаланса размеров сосудов вилл изиева круга)
• Инфаркт пограничной зоны → энцефаломаляция ± «улегирия»
2. Стадирование и классификация гипотензивного инфаркта головного мозга:
• Классификация лучевой картины:
о Инфаркты кортикальной пограничной зоны (двух- или односторонние)
о Инфаркты глубокого БВ (в бассейне кровоснабжения пенетрирующих артерий зон «водораздела»)
о Кортикальный псевдоламинарный некроз
о Преимущественное поражение глубоких ядер
3. Макроскопические и хирургические особенности:
• Головной мозг бледный, отечный; «смазанность» границы между серым и белым веществом
• Энцефаломаляция (хронический процесс)
4. Микроскопия:
• Через четыре часа: нейроны с эозинофильной цитоплазмой и пикнотическими ядрами
• 15-24 часа: вторжение нейтрофилов, ядра подвергнутых некрозу клеток по типу эозинофильных «призраков»
• 2-3 суток: фагоциты, доставленные кровью
• Первая неделя: реактивный астроцитоз, ↑ плотности капиллярной сети
• Конечный результат: заполненные жидкостью и выстланные астроцитами полости
• При псевдоламинарном некрозе поражаются 3-й, 5-й и 6-й слои коры
д) Клиническая картина гипотензивного инфаркта головного мозга:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Измененное психическое состояние, кома
• Клинический профиль:
о Пациент, у которого имеется выраженный стеноз ВСА, наблюдается преходящая артериальная гипотензия с последующим развитием острого инфаркта головного мозга
о Реанимированный пациент с глубокой асфиксией или длительной системной артериальной гипотензией
2. Демография:
• Возраст:
о Любой возраст
• Пол:
о Половая предрасположенность отсутствует
• Эпидемиология:
о Гипотензивные инфаркты составляют 0,7-3,2% от всех инфарктов головного мозга
3. Течение и прогноз:
• Согласно экспериментальным данным, предполагается, что изолированная гипоксия переносится лучше, чем гипоксия, осложненная артериальной гипотензией
• Клинический исход обычно неблагоприятен; зависит от степени повреждения
• Ограничение диффузии в области глубоких ядер без вовлечения коры головного мозга соответствует более легкой степени повреждения, при котором может наблюдаться значительное восстановление неврологических функций
4. Лечение:
• Лечение основного заболевания:
о Коррекция артериальной гипотензии в кратчайшие сроки О Реваскуляризация стенозов магистральных сосудов
е) Диагностическая памятка:
1. Обратите внимание:
• Выполните МР-, КТ-ангиографию интра- и экстракраниальных сосудов, поскольку при гипотензивных инфарктах часто наблюдается нарушение проходимости проксимальных отделов крупных сосудов
2. Советы по интерпретации изображений:
• Внешний вид очагов по типу «четок» или «нити бусин» в области полуовального центра высоко специфичен для поражения головного мозга при нарушениях гемодинамики
ж) Список литературы:
Редактор: Искандер Милевски. Дата публикации: 21.3.2019
Гиперденсный очаг в головном мозге на кт
а) Терминология:
1. Сокращения:
• Хроническая гипертензивная энцефалопатия (ХГЭ)
2. Синонимы:
• Субкортикальная артериосклеротическая энцефалопатия:
о Также известна как болезнь Бинсвангера
• Гипертензивная микрососудистое заболевание
3. Определение:
• Изменения паренхимы головного мозга вследствие длительного воздействия некупированной или плохо контролируемой артериальной гипертензии (АГ):
о XD является наиболее частой причиной лейкоареоза (диффузное разрежение белого вещества):
— Другие причины включают сахарный диабет
• XD: важная причина когнитивной недостаточности, вызванной сосудистым заболеванием (т.е. сосудистая деменция)
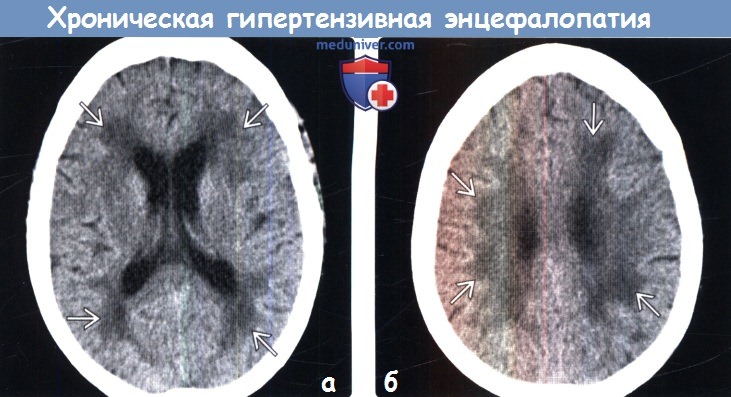
(б) Бесконтрастная КТ, аксиальный срез через лучистые венцы: у этого же пациент определяются двусторонние сливные гиподенсные поражения. Данные изменения иногда именуются «субкортикальная артериосклеротическая энцефалопатия».
3. МРТ признаки хронической гипертензивной энцефалопатии:
• Т1-ВИ:
о Поражения обычно имеют гипоинтенсивный сигнал:
— Менее заметен, чем на Т2-ВИ или FLAIR
• Т2-ВИ:
о Гиперинтенсивные поражения в лучистом венце, полуовальном центре, базальных ганглиях
• FLAIR:
о Гиперинтенсивный сигнал или очаги с гипоинтенсивным центром + гиперинтенсивным ободком
• Т2* GRE:
о Мультифокальные гилоинтенсивные поражения (микрокровоизлияния):
— Склонность к локализации в БГ/таламусах, стволе мозга, мозжечке
— Субкортикальное БВ (особенно задние отделы головного мозга)
• ДВИ:
о Острые поражения БВ могут характеризоваться ограничением диффузии
о Низкие (острая стадия) или высокие (хроническая стадия) значения ИКД
• ПВИ:
о ↓ коэффициентов перфузии у пациентов с поражениями сливного характера
• Постконтрастные Т1-ВИ:
о Обычно контрастное усиление не наблюдается
• МР-спектроскопия:
о ↑ отношения миоинозитола к креатину у пожилых пациентов с АГ:
— Как и у пациентов с болезнью Альцгеймера (БА)
о Более низкие уровни NAA при длительной артериальной гипертензии
• DTI:
о ↑ средняя диффузивность (СДт), ↓ фракционная анизотропия (ФА):
— Наблюдается как в гиперинтенсивных на Т2-ВИ поражениях, так и во внешне нормальном БВ
4. Радионуклидная диагностика:
• Преимущественное поражение лобных долей (поясные, верхние лобные извилины)
• Регионарный CBF по данным ОФЭКТ сТс-99m-ГМПАО:
о Легкая ХГЭ: уменьшение CBF в лобных долях
о Тяжелая ХГЭ: диффузная гипоперфузия большого мозга
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о FLAIR (поражения БВ) + Т2* (GRE, SWI) для визуализации микрокровоизлияний
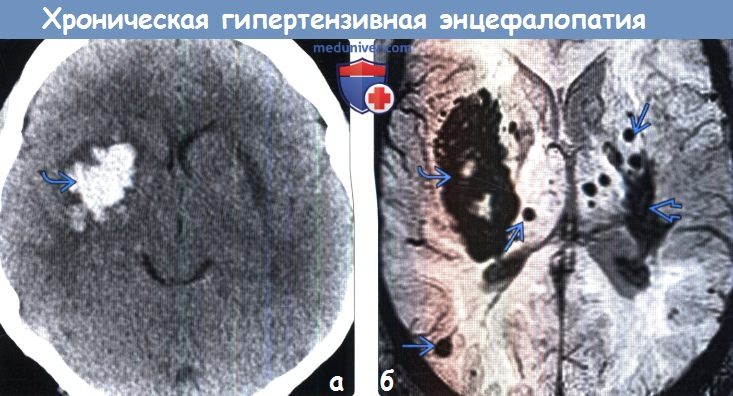
(б) MPT, SWI, аксиальный срезу: у того же пациента определяется острое кровоизлияние в базальные ганглии справа в сочетании с признаками хронической гипертензивной энцефалопатии. Кроме того, визуализируются микрокровоизлияния в базальных ганглиях, таламусах и субкортикальном белом веществе. Отмечается отложение гемосидерина в базальных ганглиях слева (исход давнего кровоизлияния).
в) Дифференциальная диагностика хронической гипертензивной энцефалопатии:
2. CADASIL:
• Неартериосклеротическаяамилоид-отрицательная наследственная ангиопатия с первичным поражением лептоменингеальных и длинных перфорирующих артерий
• Характерные субкортикальные лакунарные инфаркты и лейкоэнцефалопатия у молодых взрослых
• Поражение БВ передних отделов височных долей и наружных капсул очень характерны для CADASIL
3. Дементирующие заболевания:
• Болезнь Альцгеймера:
о Атрофия коры теменных и височных долей полушарий, потеря объема гиппокампов, энторинальной коры
о Часто сочетается с микрососудистыми заболеваниями, с наличием гиперинтенсивных очагов в БВ
• Мультиинфарктная деменция:
о Гиперинтенсивные на Т2-ВИ поражения и локальная атрофия характерна для хронических инфарктов
4. Антифосфолипидный синдром:
• Ранний инсульт, рецидивирующие артериальные и венозные тромбозы, спонтанный аборт, тромбоцитопения
5. Системная красная волчанка (СКВ):
• Наиболее часто: мелкие мультифокальные поражения БВ; как правило диагностируются на третьем или четвертом десятилетии (раньше, чем при ХГЭ)
• Перивентрикулярные или более диффузные изменения БВ
6. Другие васкулиты:
• Первичный ангинит ЦНС
• Гранулематозный ангиит
• Узелковый полиартериит, болезнь Бехчета
7. Эластическая псевдоксантома:
• АГ, субкортикальная лейкоэнцефалопатия, множественные инсульты и деменция на третьей и четвертой декадах жизни (в более молодом, чем у пациентов с ХГЭ возрасте)
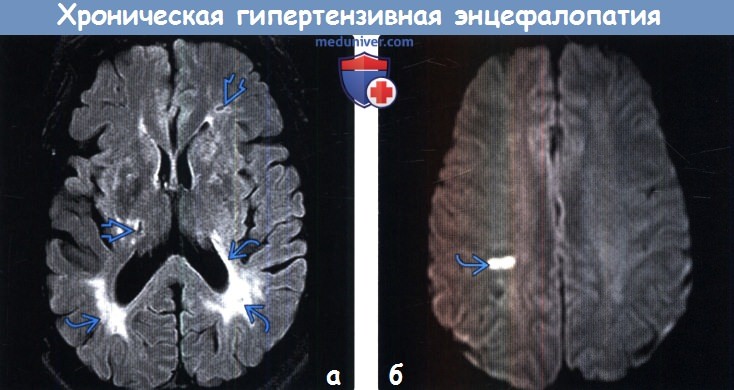
(б) МРТ, ДВИ, аксиальный срез: у этого же пациента в полуовальном центре справа определяется очаг ограничения диффузии, представляющий собой малый острый инфаркт.
1. Общие характеристики хронической гипертензивной энцефалопатии:
• Этиология:
о АГ связана с отложением гиалина в стенках артерий мелкого калибра (так называемый липогиалиноз)
о Постулированы два основных механизма развития лейкоареоза вследствие липогиалиноза:
— Хроническая гипоперфузия может вызвать ишемию мелких участков головного мозга, которые позже сливаются в крупные зоны поражения БВ
— Повышенная проницаемость кровеносных сосудов может приводить к «утечке» содержимого плазмы
о АГ ухудшает расширение коллатеральных сосудов головного мозга:
— Нарушение церебральной ауторегуляции и ограничение способности к вазодилатации; ↑ восприимчивости к инфаркту мозговой ткани
• Ассоциированные аномалии:
о Со временем происходит продолжение накопления поражений, в основном в субкортикальном БВ
о Различные генетические факторы, включая вариации последовательности ДНК, происходящие в пределах одного нуклеотида (однонуклеотидный полиморфизм), вероятно, обусловливают повышенный риск развития заболевания
о У пациентов с АГ также могут развиваться крупные интрапаренхиматозные кровоизлияния
2. Макроскопические и хирургические особенности:
• Демиелинизация перивентрикулярного и центрального БВ
• Множественные лакуны и инфаркты
• Извитость мелких артерий и их окклюзии
3. Микроскопия:
• Множественные петехиальные микрокровоизлияния
• Лейкоареоз; частичная потеря миелина, аксонов, олигодендроглии, других глиальных клеток
• Изменения со стороны мелких пенетрирующих артерий, ведущие к стенозу их просветов
д) Клиническая картина:
1. Проявления хронической гипертензивной энцефалопатии:
• Наиболее частые признаки/симптомы:
о Обычно ХГЭ наблюдается у лиц среднего или пожилого возраста:
— Потеря памяти, депрессия, вариабельные признаки деменции
о Симптомы поражения длинных проводников, псевдобульбарный синдром
• Другие признаки/симптомы:
о Риски: гипертензивное кровоизлияние, острая гипертензивная энцефалопатия (синдром задней обратимой энцефалопатии)
• Клинический профиль:
о Скачкообразное/постепенное ухудшение когнитивного статуса
о Острые инсульты, лакунарный синдром
о Подострое появление очаговых, экстрапирамидных, псевдобульбарных симптомов
2. Демография:
• Возраст:
о Заболеваемость увеличивается с возрастом
• Пол:
о АГ более распространена у мужчин
• Этническая принадлежность:
о АГ более распространена среди афроамериканцев
• Эпидемиология:
о Более высокая встречаемость у пациентов с сахарным диабетом и перитонеальным диализом при почечной недостаточности (в дополнение к пациентам с АГ)
3. Течение и прогноз:
• Артериолосклероз связан с АГ и более старшим возрастом:
о Окклюзионные изменения сосудов малого калибра являются основным патогенетическим фактором гиперинтенсивных на Т2-ВИ поражений БВ у пожилых лиц
• Гиперинтенсивные поражения перивентрикулярного БВ:
о Более выражены у пациентов с некупированной АГ
• Возраст, курение и АГ являются независимыми предикторами появления гиперинтенсивных на Т2-ВИ поражений
• Некупированная или плохо контролируемая АГ внутричерепные кровоизлияния, обычно с вовлечением БГ, таламуса, ствола мозга или зубчатых ядер мозжечка
• В конечном итоге ХГЭ приводит к развитию деменции сосудистого типа
е) Диагностическая памятка:
1. Обратите внимание:
• Имеется ли артериальная гипертензия в анамнезе:
о Многие состояния характеризуются схожими с ХГЭ изменениями при диагностической визуализации
2. Совет по интерпретации изображений:
• SWI по сравнению с Т2* GRE является более чувствительной последовательностью в выявлении хронических микрокровоизлияний
ж) Список литературы:
1. Prins ND et аI: White matter hyperintensities, cognitive impairment and dementia: an update. Nat Rev Neurol. 1 1(3):157—165, 2015
2. van Dalen JW et al: Cortical microinfarcts detected in vivo on 3 Tesla MRI: clinical and radiological correlates. Stroke. 46(1):255—7, 2015
3. Marsh EB et al: Predicting symptomatic intracerebral hemorrhage versus lacunar disease in patients with longstanding hypertension. Stroke. 45(6): 1679-83, 2014
4. Ritz К et al: Cause and mechanisms of intracranial atherosclerosis. Circulation. 130(16):1407-14, 2014
5. Cheng AL et al: Susceptibility-weighted imaging is more reliable than T2*-weighted gradient-recalled echo MRI for detecting microbleeds. Stroke. 44(1 0):2782-6, 2013
6. Wardlaw JM et al: Mechanisms of sporadic cerebral small vessel disease: insights from neuroimaging. Lancet Neurol. 12(5).483—97, 2013
Редактор: Искандер Милевски. Дата публикации: 29.4.2019
Глиоз головного мозга: опасаться или не беспокоиться?
О такой распространенной патологии, как глиоз, мы говорим с врачом-рентгенологом, главным врачом и исполнительным директором «МРТ Эксперт Липецк» Волковой Оксаной Егоровной.
— Глиоз головного мозга – это самостоятельное заболевание или следствие других болезней?
Это последствие иных заболеваний.
— По каким причинам развиваются глиозные очаги головного мозга?
Причины глиоза головного мозга разные. Он бывает врожденным, а также развивается на фоне большого числа патологий головного мозга. Чаще всего встречаются очаги глиоза, появившиеся в ответ на сосудистое нарушение. Например, произошла закупорка небольшого сосуда. Находящиеся в области его кровоснабжения нейроны погибли, а их место заполнили глиальные клетки. Бывает глиоз при инсультах, инфарктах головного мозга, после кровоизлияний.
— Перед подготовкой интервью мы специально изучили запросы людей и выяснили, что вместе со словосочетанием «глиоз головного мозга», россияне пытаются узнать у поисковых систем – опасно ли это, смертельно и даже интересуются прогнозом жизни. Насколько опасен глиоз головного мозга для нашего здоровья?
Это зависит от причины глиоза и того, какие последствия может вызывать сам глиозный очаг.
Например, у человек закупорился мелкий сосудик и в месте гибели сформировался очажок глиоза. Если этим все ограничилось, и сам участок глиоза находится в «нейтральном» месте, то «здесь и сейчас» последствий может и не быть. С другой стороны, если мы видим такой, даже «молчащий», очаг, нужно понимать, что он появился там не просто так.
Иногда даже небольшой очаг глиоза, но располагающийся в височной доле, может «заявлять о себе», вызывая появление эпилептических приступов. Или участок глиоза может привести к нарушению передачи импульсов от головного мозга к спинному, вызвав паралич одной конечности.
— Глиоз головного мозга и глиома головного мозга – это не одно и то же?
— Глиоз не может перерасти в онкологию?
— Какими симптомами проявляет себя глиоз головного мозга?
ГЛИОЗ К ОПУХОЛЯМ НЕ ИМЕЕТ НИКАКОГО ОТНОШЕНИЯ.
ПЕРЕРАСТИ В ОНКОЛОГИЮ ОН НЕ МОЖЕТ.
Могут отмечаться головные боли, головокружение, шаткость походки, изменчивость артериального давления, нарушения памяти, внимания, расстройства сна, снижение работоспособности, ухудшения зрения, слуха, эпилептические приступы и многие другие.
— Оксана Егоровна, а виден ли глиоз на МРТ?
Безусловно. Более того, мы можем с определенной вероятностью сказать, какого он происхождения: сосудистого, посттравматического, послеоперационного, после воспаления, при рассеянном склерозе и т.д.
Читайте материал по теме: Если МРТ головного мозга показало…
— Как глиоз головного мозга может отразиться на качестве и продолжительности жизни пациента?
— Глиозные очаги в головном мозге требуют назначения специального лечения?
И здесь все зависит от основной патологии. Данный вопрос решается индивидуально лечащим доктором.
— К врачу какого профиля необходимо обратиться пациенту, если во время МРТ-диагностики головного мозга у него выявлен глиоз?
— Если при проведении магнитно-резонансной томографии выявлены очаги глиоза в головном мозге, такому пациенту необходимо динамическое наблюдение?
Да. Его частота зависит от причины, вызвавшей появление глиоза, количества и величины очагов, их «поведения» при динамическом наблюдении и т.д. Эти вопросы решаются лечащим доктором и врачом-рентгенологом.
Также вам может быть полезно:
Волкова Оксана Егоровна
В 1998 году окончила Курский государственный медицинский университет.
Работала врачом-рентгенологом в компании «МРТ Эксперт Липецк».
С 2014 года занимает в ней должность главного врача и исполнительного директора.