Как начать есть после анорексии
Консультация диетолога при лечении анорексии
Нервная анорексия является одной из самых известных и опасных форм расстройств пищевого поведения. Эта болезнь характеризуется осознанным отказом от еды, ощутимой потерей веса, навязчивой идеей о похудении и страхом ожирения даже при нормальном весе.
Коррекция питания у пациентов с нервной анорексией является неотъемлемой частью лечения. Вмешательство в рацион питания должно рассматриваться в общем контексте болезни пациента: важно учитывать массу тела, баланс электролитов, а также соматические заболевания.
Какая информация важна для консультации диетолога при анорексии?
Для диетолога будет полезна история диеты пациента. С ее помощью диетолог предполагает дефицит макро-, микроэлементов, витаминов и других необходимых веществ в организме. История диеты пациента является надежным инструментом диетолога для оценки привычного рациона питания. Очень часто пациенты переоценивают количество принимаемой пищи и количество потребляемых калорий.
Потребление жидкости – еще один важный показатель для диетолога. Чрезмерное потребление жидкости является обычным явлением при нервной анорексии и может быть использовано для облегчения рвоты или способом контролировать вес тела. Зачастую больные уменьшают потребление жидкости для снижения веса. При лечении анорексии необходимо контролировать прием жидкости в границах нормы, не увеличивая и не уменьшая указанный объем.
Масса тела – один из основных показателей для диетолога. Индекс массы тела позволяет определить нормативные показатели соотношения массы и роста. Для определения состава тела, то есть, соотношения костной массы, мышц и жировой ткани, используют биоимпедансометрию. Результаты биоимпеданса также могут быть полезны для диетолога.
Важно рассказать диетологу о потреблении кофеина, алкоголя, курении и других вредных привычках. Потребление большого количества кофеина в форме кофе, чая и газированных напитков является обычным явлением при нервной анорексии. Кофеин подавляет аппетит и воспринимается как способ для снижения веса. В больших количествах кофеин может нанести вред организму.
Курение и алкоголь влияют на потребность в витаминах. Курение является фактором, снижающим антиоксиданты в организме человека. Пациентам с нервной анорексией следует повысить уровень антиоксидантных витаминов, особенно витамина С. Если диета не обеспечивает достаточное количество этого витамина (как может быть в случае больничной диеты), следует обеспечить прием витаминных добавок. Интенсивное употребление алкоголя приводит к дефициту витаминов группы В и других микроэлементов.
Если пациентка с анорексией долгое время употребляла слабительное или мочегонное средство, либо вызывала рвоту, это может сказаться на электролитном балансе. Дефицит калия (или гипокалиемия) обычно является следствием злоупотребления слабительными и / или вызыванием рвоты. Вследствие длительной рвоты или диареи, а так же при неправильном употреблении мочегонных препаратов или избыточном потреблении воды может возникнуть дефицит натрия. На ее фоне может возникнуть дефицит фолиевой кислоты. У пациентов, которые избегали животной пищи, может быть недостаток витаминов группы В. Дефицит цинка так же опасен, в частности из-за способности вызывать различные психоневрологические симптомы.
Что может назначить диетолог при анорексии?
При подозрении на недостаток макро- и микроэлементов назначаются анализы их содержания в крови. Анализ повторяют каждую неделю, особенно если масса тела пациента низкая, и набор веса происходит быстро.
Анализ на макроэлементы (калий, магний, фосфат) назначается при риске развития синдрома перекармливания. Это потенциально смертельное состояние вызвано электролитным дисбалансом при быстром наборе веса.
За пациентами должен вестись тщательный контроль в этот период.
У больных с нервной анорексией часто встречаются различные дефициты: недостаток витаминов, полиненасыщенных жирных кислот, аминокислот. Диетолог обычно назначает поливитаминные комплексы для восполнения этого недостатка. При этом следует контролировать уровень витаминов A и D в крови из-за чрезмерного употребления добавок, чтобы предотвратить риск передозировки витамина, что может нанести вред печени.
Диетолог, исходя из текущего состояния пациента и истории болезни, составляет рацион пациента. Рацион нужно пересматривать в зависимости от достижения целевых показателей массы тела или изменений в электролитном балансе/содержании аминокислот в крови. Потребности каждого пациента индивидуальны, поэтому консультации диетолога стоит проводить не реже 1 раза в две недели, оптимально – 1 раз в неделю.
Регулярное измерение веса также необходимо при лечении анорексии. Вес и рост пациента должны быть измерены (в килограммах и метрах, соответственно), а индекс массы тела, ИМТ (в кг / м2) рассчитан как ориентир в лечении.
Взвешивание должно быть как можно более последовательным, происходить в одно и то же время дня и в таких же условиях.
Диетолог обязательно указывает целевые показатели по набору веса. Оптимальное количество энергии для большинства пациентов с весом менее 45 кг, при отсутствии чрезмерных физических нагрузок, составляет примерно 1400 ккал (5900 кДж). Такое количество калорий следует поддерживать до тех пор, пока не будет подтверждена нормальная функция организма. Так же следует контролировать количество потребляемой воды.
При соблюдении всех условий стабилизация веса обычно происходит в течение 7–10 дней. Традиционно еженедельное увеличение веса на 0,5–1,0 кг считается оптимальным. Обычно скорость увеличения замедляется с увеличением веса из-за увеличения скорости обмена веществ и физической активности. Разумная практика заключается в достижении нижней границы нормы массы тела, такой как ИМТ 19 кг / м2 или 20 кг / м2.
Следует не забывать, то коррекция питания и достижение оптимального веса – это первичная работа в лечении нервной анорексии. В основе болезни лежат психологические причины, которые требуют совершенно других методов лечения.
Особенности пациентов с низкой массой тела
Следует учитывать, что у больного могут наблюдаться стоматологические проблемы из-за серьезных дефицитов микроэлементов в организме. Если у пациента присутствуют серьезные проблемы с зубами, то может потребоваться видоизменение диеты. На начальных стадиях лечения пища должна быть преимущественно жидкой или заменена на более мягкую, пока ротовая полость не будет готова к приему более твердой еды. Фруктовые соки и другие кислые напитки следует разбавлять водой. Нужно избегать приема в пищу чрезмерно горячей еды, уксус, очень соленых продуктов.
Восстановление питания и веса в ЦИРПП
Первичная консультация
С чем сталкиваются консультанты по питанию на первичной консультации в среднестатистическом случае?
Что рассказывает консультант по питанию пациенту на первичном приеме? Понятия базового и основного обмена
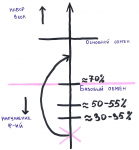
Базовый обмен – та энергия, которая необходима организму для осуществления жизненных функций, поддержания кровообращения, работы эндокринной системы, дыхания (мы тратим эту энергию даже в состоянии покоя). Эта та энергия, на которую мы не можем повлиять. Примерно 70% энергии, полученной в результате приема пищи уходит на осуществление базового обмена.
Основной обмен – та энергия (условные оставшиеся 30%), которая идет на работу мозга, осуществление физической деятельности (пойти на учебу, например), поддержание температурного режима для адаптации к температурной среде.
Организация питания в стационаре
В стационаре у нас 6-разовое питание: три основных приема пищи (завтрак, обед и ужин) и три перекуса (перекус после ужина – молоко или кефир).
Существуют различные режимы питания, «столы».
Организация лечения
Как проходит лечение?
Восстанавливаем питание
При булимии меню составляется так, чтобы не было резких приступов голода – в меню включаются медленные углеводы.
Восстанавливаем вес
Быстрый набор веса опасен для здоровья, так же опасно резко набирать вес исключительно за счет очень большого количества еды (организм не готов переваривать такое количество с ходу).
Мы не откармливаем пациентов за счет еды, при восстановлении веса используется заместительная терапия:
Парентеральное питание дает все необходимые вещества, пока пациент постепенно учится есть заново и выстраивает осознанные отношения с едой. Минус парентерального питания – ускорение метаболизма (гиперметаболический статус), метаболизм нормализуется в течение года.
Приход к весу здоровья. Удерживаем вес здоровья
Амбулаторный этап лечения: регулярное наблюдение у консультанта по питанию. После выписки из стационара необходимо отслеживать свое питание и вес – так как есть большой риск снижения веса из-за гиперметаболического статуса. План питания нужно своевременно корректировать, чтобы сохранять здоровый вес на фоне возврата к обычным нагрузками в виде учебы, работы и большей физической активности, чем та, которая была в стационаре.
Группы питания в ЦИРПП и поддержание здорового веса после выписки из стационара
Темы групп по питанию:
«Любимая еда» – знакомство с разнообразием пищевых привычек и предпочтений.
«Генетически обусловленный вес» – обсуждение представлений о «нормальном весе» и рассказ о генетически обусловленном весе.
«Топ 10 самых страшных продуктов» – обсуждение свойств тех продуктов, которые, по мнению участников группы, являются вредными.
«Игра в консультантов по питанию» – участники называют самые важные и полезные продукты питания, по их мнению, и самые вредные продукты. Обсуждение полезных и вредных свойств различных продуктов.
После выписки
После выписки ведется дневник питания – что едим и что чувствуем. При необходимости делается титрация (коррекция) меню пациентов с консультантом по питанию. Амбулаторное наблюдение позволяет сохранять достигнутый за время госпитализации прогресс в нормализации питания и веса, важно отметить, что помимо наблюдения у диетолога необходимо также регулярно получать консультации психолога и лечащего врача.
«Я просто не хочу есть». История подростка с анорексией и памятка для родителей
Екатерина Алипова

Фотографии: Depositphotos / Иллюстрация: Юлия Замжицкая
Анорексия все чаще отбирает у родителей красивых и жизнерадостных детей, заменяя их на истощенных и измученных депрессией. Чем опасна болезнь, как распознать ее на ранней стадии и помочь ребенку? Разбираемся вместе с заведующей отделением Клиники расстройств пищевого поведения Центра им. Г. Е. Сухаревой Еленой Гордеевой, президентом Межрегионального общественного фонда «Плюс Р» Александрой Славянской и мамой подростка, который столкнулся с анорексией лицом к лицу.
Знакомьтесь, это Ростислав. Ему 15 лет. Он весит 51 кг, почти ни с кем не общается и старается лишний раз не ходить в школу, потому что нервные судороги делают из него «странного подростка», которого все избегают. Ему сложно сосредоточиться. Ему не хочется есть. Никогда. И уже наплевать на Бауманку: в конце концов, с ракетными установками и без него как-нибудь разберутся. Плевать на все. И в Москве он только потому, что здесь находится клиника, в которую его привезла обеспокоенная мать.
Нетрудно догадаться, что это не разные ребята, а один и тот же человек — до и во время анорексии.
Что такое анорексия и чем она опасна
Анорексия в широком смысле — это отсутствие потребности в еде. Симптом может наблюдаться при инфекциях или в процессе восстановления организма после отравления. Заболеванием это становится в случае затяжного течения, поддерживаемого самим пациентом, — тогда мы говорим о нервной анорексии.
Согласно мировой статистике, эта болезнь больше всего распространена среди подростков и молодых людей от 12 до 25 лет. В России от этого расстройства пищевого поведения страдают примерно 2,5 процента подростков.
Болезнь характеризуется «очистительным поведением»: ограничением потребления еды и воды, приемом диуретиков, спровоцированной рвотой. Больные сфокусированы на коррекции внешности, они худеют целенаправленно и методично, но никогда не достигают искомого идеала.
В результате анорексии возникают серьезные нарушения:
Нервная анорексия опасна тем, что тесно сплетена с психическими переживаниями больного, носит навязчивый характер и чревата соматическими и эндокринными заболеваниями, риском суицида.
Елена Гордеева отмечает, что расстройство «молодеет» пугающими темпами: в Центр поступила девочка восьми лет, а пациенты девяти-десяти лет специалистов уже не удивляют.
Анорексией может заболеть и юноша.
«Статистика последних лет показывает, что процент расстройств пищевого поведения (РПП) у мальчиков растет в неутешительной прогрессии», — объясняет Александра Славянская, которая много лет занимается социализацией детей с различными расстройствами и собирает средства на клиническую помощь Ростиславу.
Причины анорексии у подростков
Причин возникновения анорексии много:
Каждый случай индивидуален, иногда причиной анорексии могут стать совершенно неожиданные вещи — например активная спортивная жизнь.
Александра Славянская считает, что в случае с Ростиславом анорексию спровоцировало несколько факторов: два года назад развелись родители, потом любимый тренер по футболу уехал в другой город работать с новой командой — все это сказалось на психологическом здоровье подростка.
Рассказывает мама Ростислава, Людмила:
«Наш папа — в общем-то, хороший человек, но в какой-то момент его склонность к алкоголю и агрессивное поведение стали просто невыносимы. Во время последних скандалов я впервые заметила, как сына в буквальном смысле трясет, он не может контролировать ноги. Ростислав тогда сам мне сказал: „Все, мам, уходим, я устал“. А потом еще история с тренером. Я вижу, как сын смотрит его странички в соцсетях, разглядывает фотографии новой команды. Для него футбол был целой жизнью, они ездили в другие города, привозили оттуда медали, он мечтал стать, как Криштиану Роналду — теперь это в прошлом».
«Возможны два варианта. Первый — когда анорексия возникает как следствие депрессии. И второй — когда сама анорексия вызывает депрессию и это состояние оказывается вторичным по отношению к РПП, — поясняет Елена Гордеева. — Это легко объяснимо, поскольку апатия, безэмоциональность, перманентное угнетенное состояние нервной системы — прямое следствие полного истощения организма, которому не хватает питания».
«Тревожные звоночки» для родителей и педагогов
Несмотря на специфику каждого отдельного случая, существует ряд общих признаков развития анорексии. Елена Гордеева выделяет следующие «маячки» в поведении подростков, чтобы распознать расстройство на ранней стадии:
Стремление соблюдать диеты при отсутствии показаний
Главный критерий — стремление похудеть ничем не объяснимо. Если врачебных показаний для ограничений нет, комплекция ребенка соответствует среднестатистической норме, но подросток все равно упорно подсчитывает калории, — нужно обратить на это особое внимание.
Отказ от совместного приема пищи
«Да я просто не хочу», «Я поем у себя в комнате». Часто такое поведение приводит к тому, что невозможно отследить, ел ребенок или нет. Нужно насторожиться, если родители не видят, как подросток принимает пищу, или «уединение» с едой становится систематическим.
Резкое изменение пищевых привычек
Еще три месяца назад подросток с удовольствием уплетал салат, а теперь отказывается или возмущается: «Зачем вообще туда масло добавлять?» — это повод задуматься. А если параллельно идет постоянный подсчет калорий — задуматься вдвойне.
Увлечение кулинарией
Как ни парадоксально, больные анорексией не едят ничего сами, но очень любят кормить окружающих.
Людмила, мама Ростислава:
«Когда сын из летнего лагеря начал мне присылать рецепты блюд, которые хочет приготовить дома, я решила, что там плохо кормят. Он и приехал еще более исхудавший и с тех пор начал постоянно готовить: устраивал для нас с бабушкой настоящие пиры. В то же время я видела, что он сам отказывается есть. Именно тогда я поняла, что что-то тут не так. Полезла в интернет заполнить тест про анорексию, все осознала и кинулась к специалистам».
Апатия, замкнутость, раздражительность, плаксивость с внезапными вспышками истеричного поведения
Очень частая история, когда именно положительный, правильный, общительный и спокойный ребенок начинает замыкаться в себе, отказывается выходить на улицу, больше времени проводит в гаджетах, может вдруг резко взорваться на ровном месте — вплоть до истерики.
Смена стиля одежды.
«Униформа» страдающих от анорексии — безразмерные вещи, балахоны, толстовки и широкие брюки унисекс и оверсайз: одним словом, что-то, что полностью прячет фигуру. Пациенты с анорексией считают свое тело непривлекательным и укутывают его в «сто одежек».
Навязчивые идеи и паттерны поведения
Главная навязчивая идея — «я толстый/толстая». Люди с анорексией на самом деле видят в зеркале бесформенное и огромное существо. В их мозге происходят изменения, которые самостоятельно или за счет убеждений окружающих изменить невозможно. Доходит до бредовых состояний: «еда гнилая», «еда отравлена» и так далее.
Как помочь подростку-анорексику
Анорексия лечится только силами грамотных специалистов. В зависимости от причин и выраженности симптомов заболевания назначают индивидуальное лечение: медикаментозное, психиатрическое, диетическое. При удачной терапии подросток начинает постепенно возвращаться к нормальному потреблению пищи.
Людмила, мама Ростислава:
«Три месяца психотерапии не прошли для моего сына даром: он стал хоть что-то есть, я вижу, что он полноценно завтракает. Беда в том, что его мозг и эмоции пока не могут „договориться“. Он все понимает, видит, как стал выглядеть, кивает врачам, когда они запрещают ему заниматься спортом. Но теперь он постоянно передвигается бегом — это его новая проблема. Он просто бежит, упоенно закрыв глаза. Его дважды чуть не сбила машина. Так что нам предстоит еще долгое лечение. Но я для него все сделаю, только бы выжил».
Любое заболевание, связанное с расстройством психики, требует чуткости от людей вокруг. Окружение может как помочь, так и навредить. Особенно в школе, где подростки проводят больше всего времени.
Чтобы не спровоцировать болезнь или не допустить ее прогресса, педагогам и одноклассникам нужно придерживаться следующих рекомендаций:
Главная проблема с анорексией в том, что грань между просто худобой и болезненной худобой не так очевидна — неспециалистам разобраться сложно. Важно никого не винить и лишний раз перестраховаться. Контакт педагогов с родителями, работа психологов и простое человеческое участие помогут не допустить страшных последствий заболевания, от которого умирают 15 из 100 человек.
«Два шага вперед, один шаг назад» — нелегкий путь выздоровления от анорексии
Выздоровление от анорексии не проходит гладко. Мы знаем это, нам говорят об этом в самом начале и на протяжении всего лечения. Тем не менее, мы все равно надеемся, что для нас выздоровление пройдет ровно и без препятствий.
При наступлении неизбежного рецидива приходят стыд, разочарование, чувство вины и безнадежности. Но если мы признаем реальность процесса восстановления, нам будет проще относиться к рецидивам.
Понимание процесса выздоровления от анорексии
Представьте себе поле с высокой травой, протянувшееся на километры. Вы смотрите направо и видите хорошо протоптанную тропинку. Слева виднеется место, где когда-то тоже была тропинка, но теперь она заросла ежевикой и колючками. Вы, конечно, выбираете хорошо протоптанную тропу, ведь вы ходили по ней снова и снова. Этот путь вам хорошо известен. Перепрограммирование вашего мозга на мысли и убеждения, поддерживающие восстановление, похоже на это.
Однако в течение многих лет вы боролись с расстройством пищевого поведения и тяжелыми мыслями, связанными с едой. Вы шли по этой дороге, делая путь все более понятным для вас.
Пытаясь изменить свое мышление, мы пробуем идти по заросшей тропинке, пробираясь сквозь листву, колючки и кусты. Заставлять наш разум проходить по этой дорожке каждый день – тяжелая работа. Именно поэтому иногда вы возвращаетесь к старой привычке идти по другому, более ясному для вас, пути. Отнеситесь к себе с состраданием и пониманием, когда это произойдет.
Однажды вы выберете верную дорогу, и она больше не зарастет.
Процесс выздоровления не проходит гладко
Перфекционизм – общая черта пациентов, борющихся с анорексией. Это усложняет задачу, поскольку стремление к «идеальному восстановлению» может стать серьезным препятствием. Дело в том, что так не бывает. У вас будут неудачи, дни, когда вы обнаружите, что возвращаетесь к старому образу мышления или поведению. У вас могут быть рецидивы, периоды возвращения к нарушенному пищевому поведению.
Восстановление проходит для всех по-разному, и смотреть на вещи реально, учитывая неизбежные взлеты и падения, очень важно. Наше убеждение в том, что выздоровление от РПП пройдет беспрепятственно, столкнувшись с реальностью, может привести к бесполезным и негативным мыслям, которые и вызывают расстройство пищевого поведения.
Признание возможной неудачи или рецидива – это не разочарование в себе или безнадежность, это просто принятие процесса восстановления от анорексии таким, какой он есть.
Будьте в настоящем
Ожидать чего-либо – верный способ быть разочарованным. Больше всего помогает в работе по восстановлению то единственное, что мы можем контролировать – быть в настоящем моменте.
Беспокойство о том, что было в прошлом, или о том, что может произойти в будущем, приводит к тому, что мы теряем силу, которую можем использовать, чтобы изменить ситуацию в данный момент.
Сосредоточьте всю свою энергию и силу на конкретном моменте и двигайтесь вперед, к выздоровлению.
Общие принципы лечения анорексии
Сегодня, как и раньше, принято считать, что лечить нервную анорексию гораздо труднее, чем другие расстройства пищевого поведения, например, нервную булимию или периодически возникающие приступы переедания. Одна из причин этого факта — необходимость участия в процессе лечения больной, страдающей нервной анорексии врачей разных специальностей: психиатра, психотерапевта, эндокринолога, диетолога и др. Кроме того, эффективное лечение нервной анорексии требует значительных финансовых затрат, связанных с правильной организацией лечебно-реабилитационного процесса и в большинстве стран ложится тяжелым бременем на семью пациентки.
При нервной анорексии больные особенно упорно отказываются от любых вариантов терапии, противодействуя попыткам изменить их питание, добиться увеличения веса. Даже в случае угрожающего для жизни состояния — пациенты все равно сопротивляются началу лечения.
К основным принципам терапии нервной анорексии относят:
Амбулаторное и стационарное лечение анорексии одинаково эффективны. Здесь работает так называемое «правило трети»: 1/3 больных полностью выздоравливает, 1/3 — выздоравливает частично и у 1/3 пациентов болезнь принимает хроническое течение.
По мнению многих психиатров, нервную анорексию лучше начинать лечить в условиях стационара, особенно если у больной имеют место выраженные нарушения со стороны различных органов и систем.
Большинство зарубежные авторов полагают, что стационарное лечение в среднем показано 20% больных нервной анорексией, отечественные исследователи склонны значительно увеличивать долю пациентов, для которых лечение в условиях стационара более предпочтительно. Отчасти подобная точка зрения оправданна в связи с тем, что больные нервной анорексией обращаются за медицинской помощью в нашей стране сравнительно поздно из-за отсутствие своевременной и адекватной профилактики, тогда, когда они уже сильно истощены и имеют большое количество разнообразных соматических осложнений.
Недостаточность знаний отечественных врачей и психологов современных требований к диагностики и лечению нервной анорексии; небольшое количество психотерапевтов, владеющих методом когнитивно-бихевиоральной терапии; отсутствие дифференцированной и этапной системы реабилитации больных, подразумевающей психообразование и семейную терапию; слабость общественных организаций, оказывающих помощь больным нервной анорексией — все это приводит к тому, что более эффективной терапией этого расстройства пищевого поведения оказывается терапия в условиях стационара.
Общеизвестно, что отсутствие адекватной амбулаторной помощи больным нервной анорексией в нашей стране в системе государственных учреждений приводит к тому, что пациенты многократно возвращаются к лечению в условиях стационара, в лучшем случае меняя ту психиатрическую больницу, в которой им оказывалась помощь.
В последнее время сравнительно большая часть платежеспособных больных с нервной анорексией лечится у частных врачей или в медицинских учреждениях не психиатрического профиля, например, институте питания, соматических и неврологических стационарах областных больниц. Естественно, что полноценное лечение, включающее высококвалифицированную терапию и особенно поддерживающая терапия в этих случаях оказывается весьма затруднительной.
По нашему мнению стационарное лечение более эффективно при значительной давности заболевания и менее — при небольшой.
Помещение в стационар помогает быстро начать правильное питание, особенно если своего рода приманкой является убеждение больной, что сокращение сроков пребывания в стационаре предполагает обязательное и строго регламентированное потребление пищи. Следует помнить, что больные с расстройством пищевого поведения постоянно стремятся к интенсивной физической активности. Если истощенная больная нервной анорексией находится в условиях стационара, то персоналу легче добиться того, чтобы она соблюдала постельный режим, часто необходимый в первые дни начала терапии. Кроме того, для исключения провокации рвоты со стороны пациентки, ей необходим круглосуточный надзор (особенно в течение 2 часов после приема пищи), который опять таки лучше наладить в условиях клиники.
С точки зрения М.В. Коркиной (1975) схематически в условиях стационарного лечения нервной анорексии можно выделить два этапа: неспецифический, продолжающийся недели и направленный на улучшение соматического состояния независимо от нозологической принадлежности данного синдрома и специфический, предусматривающий лечение основного заболевания. На наш взгляд, это точка зрения несколько ошибочна, поскольку уже с первых дней пребывания в стационаре важно учитывать в структуре какого психического заболевания развивается синдром анорексии (расстройство пищевого поведения, шизофрения, соматическое заболевание и др.). Так, например, причиной истощения может быть нераспознанное заболевание эндокринных органов, опухоль мозга, при которых уже на первом этапе терапии важно специфическое лечение анорексии.
В стационаре первые дни лечения рекомендуется постельный режим, причем пациент в это время должен находиться под непрерывным наблюдением персонала. В случае выраженного истощения лечение больных лучше проводить в условиях реанимационного (психореанимационного) отделения.
Многие врачи рекомендуют с первых дней лечения больных, страдающих расстройством пищевого поведения, изолировать их от остальных членов семьи, используя свидания с родственниками в качестве поощрения соблюдения режима стационара. На наш взгляд, здесь нельзя придерживаться каких-либо жестких стандартов. Если члены семьи больного информированы об особенностях этиологии, клиники и терапии расстройств пищевого поведения, активно участвуют в психотерапевтическом процессе, четко выполняют рекомендации врача, то не следует требовать их полной изоляции от больной.
В первые дни пребывания больного в стационаре обязательно контролировать деятельность сердечно-сосудистой системы: ЧСС (брадикардия), постоянный контроль ЭКГ (признаки дистрофического поражения миокарда), артериального давления (гипотония), консультация кардиолога. Из-за большой вероятности возникновения ортостатической гипотонии больным не рекомендуется резко вставать с постели. Назначение сердечно-сосудистых препаратов обычно подразумевает введение достаточного количества жидкости (физиологический раствор, при отсутствии противопоказаний — раствор 5% глюкозы ), однако, при наличии признаков сердечной недостаточности может потребоваться кратковременное назначение мочегонных.
Также важно отслеживать показатели водного и электролитного обмена (К, Na). В случае появления отеков рекомендуются облегающие чулки, приподнятое положение ног и ограничение соли. Здесь особенно важно следить за уровнем электролитов в плазме крови и регулярно оценивать соматический статус больной.
М.В. Коркина с соавт. (1975) рекомендовала на первых этапах лечения больных нервной анорексией назначать им дробное питание небольшими порциями жидкой пищи. Авторы подчеркивали, что при тяжелом истощении следует ограничивать количество плохо перевариваемых жиров. В большинстве случаев соотношение белков, жиров и углеводов должно быть аналогично рациону здоровых людей, т.е. 14%, 30%, 56%. Энергетическая ценность рациона следует постепенно увеличивать на 300 ккал в день, до средней энергетической ценности около 3000 ккал (норма взрослого человека, не занимающегося физическим трудом). После еды не менее часа рекомендовалось находиться в постели. Если между приемами пищи при 6 разовом питании больные ощущали чувство голода им давали фрукты и овощи.
При нарушении функции кишечника, метеоризме, появлении неприятного чувства переполнения желудка зарубежные авторы рекомендуют прием метоклопрамида, отечественные — карнитин (препарат, стимулирующий моторную и секреторную активность желудка и улучшающий обменные процессы, назначается в зависимости от кислотности желудочного сока в дозе 0,75 — 1,5 г. в день, по в день во время еды) и кобамид (коферментная форма витамина В12, обладающая анаболической активностью, назначается в таб. по
Согласно мнению отдельных авторов, некоторые антидепрессанты из группы СИОЗС (ципралекс) позитивно влияют на состояние моторики желудочно-кишечного тракта.
По мере улучшения состояния больных, все большее значение начинает играть психотерапия, на первых этапах в первую очередь акцентированная на изменении поведения, позже — на когнитивном реструктурировании. Следует, однако, помнить, что жесткие ограничения поведения нежелательны даже на этапе стационарной терапии.
Показания для стационарного лечения больных нервной анорексии:
По мнению ряда исследователей средняя продолжительность стационарного лечения должна составлять около 12 недель для больных с нервной анорексией и 11 недель — в случае сочетания последней с булимией.
Находясь в стационаре больные должны еженедельно прибавлять в весе 0,5 кг., что приблизительно соответствует 500 — 1000 калорий в день. На амбулаторном лечении калорийность пищи может доходить до 3000 ккал., включать в себя добавки витаминов при разовом питании в течение дня.
Эффективность терапии нервной анорексии нельзя оценить, основываясь лишь на биологических критериях, даже таких основных, как увеличение массы тела или восстановления регулярного менструального цикла. Важно также учитывать общее психическое состояние пациента и уровень его социальной адаптации (шкала Моргана-Рассела).
Особенно устойчивы к терапии убеждения больных в отношении веса тела и «вреда от жирной пищи».
При лечении нервной анорексии, развившейся в структуре вялотекущей шизофрении, поэтапное лечение включает в себя: «неспецифическую терапию, направленную на ликвидацию дефицита веса и «специфическую» терапию психотропными средствами (Балакирева Е.Е., Ясупова Л.П., 2006).
Амбулаторное лечение больных нервной анорексией минимально должно продолжаться на протяжении 6 месяцев, но обычно наблюдение и проведение лечебно-реабилитационных мероприятий продолжается на протяжении Важно, чтобы на протяжении всего периода лечения больной периодически консультировался диетологом.
В случае рецидива заболевания, терапия становиться более интенсивной: индивидуальная психотерапия, дополняется семейной и групповой, также допустимы ежедневные сеансы психотерапии, до момента улучшения состояния больной.
На амбулаторном этапе лечения необходимо контролировать уровень физической активности больных, недопустимо назначение слабительных или прием мочегонных средств.