Как начать есть после рпп
Как распознать и предотвратить РПП у ребёнка
Рассказываем, какие бывают расстройства пищевого поведения, почему неосторожно брошенная в детстве фраза может спровоцировать годы болезни и как родители могут помочь подросткам преодолеть нарушения приёма пищи.
Сертифицированный нутрициолог с дипломом государственного образца, педагог. Изучает расстройства пищевого поведения с точки зрения науки о питании.
Что такое РПП
Это психическое расстройство пищевого поведения. Приведём его наиболее распространённые виды.
Нервная анорексия. Сопровождается сильным снижением веса тела и патологическим желанием похудеть ещё больше, чтобы приблизиться к некоему «идеалу». Подросток неадекватно воспринимает свой реальный вес. Из-за нездорового похудения у девушек может пропадать менструация и нарушаться работа других внутренних органов.
Нервная булимия. Основной симптом — самостоятельно вызываемая рвота после приёмов пищи в целях похудения. Чуть реже — злоупотребление слабительными. В особо тяжёлых случаях болезни булимия и анорексия сопровождают друг друга. Пациенты одержимы стремлением к идеальной худобе.
Компульсивное (психогенное, приступообразное) переедание. Заключается в неконтролируемом поглощении пищи, когда больной ест и не может остановиться, хотя насыщение давно произошло. Приступы часто происходят после стресса или посреди ночи. Эмоциональное переедание может случаться даже тогда, когда человек не испытывает настоящего физического голода. После приступов больные чувствуют сильную вину. Из-за перееданий может набираться вес или нарушаться работа желудочно-кишечного тракта.
Нарушения пищевого поведения также делятся на несколько видов в зависимости от фактора возникновения:
Какие факторы провоцируют РПП
Специалисты выделяют несколько наиболее частых «спусковых крючков» пищевых расстройств.
Стандарты глянцевой красоты
Массовая культура последних нескольких десятилетий внесла очередные коррективы в стандарты красоты, и всё больше девочек-подростков стремятся к недостижимой «идеальной» худобе. Благодаря кинематографу и рекламе мы считаем, что красивая девушка обязательно должна быть худой, не иметь ни единого волоса на теле, кроме головы, питаться салатами и не притрагиваться к еде после шести.
Масло в огонь нездорового восприятия женского тела подливают тематические паблики во «ВКонтакте», чаще всего рассчитанные на женскую аудиторию: «90–60–90», «40 кг», «Типичная анорексичка». Наряду с вполне нормальными тренировками и советами по питанию можно встретить нездоровые диеты, на которые подсаживаются множество школьниц: например, в попытке угнаться за стандартами на протяжении нескольких дней рекомендуется есть только шоколад и пить воду.
Но в последние годы набирают популярность альтернативные тенденции. Медиа и телевидение начинают пропагандировать принятие себя. Крупные бренды приглашают на съёмки людей с разным цветом кожи, весом, ростом. В соцсетях запускают флешмобы: например, призывают публиковать свои естественные фотографии с хештегом #nofilter. Тенденции не могут не радовать: такая позитивная культура восприятия тела помогает подросткам справляться с переходным периодом и принимать любые внешние изменения, а также быть толерантнее к людям, не похожим на них самих.
Неосторожные комментарии окружающих
Большинство историй, которые рассказывают люди, страдающие РПП, начинается с того, что в детстве или раннем подростковом возрасте кто-то бросил им обидные слова. Фраза одноклассника «Ты жирная», комментарий бабушки «Куда тебе добавку, щёки вон уже какие», реплика подруги «А где у тебя талия вообще» — могут спровоцировать тяжёлое психологическое расстройство на много лет вперёд.
Сейчас расстройство пищевого поведения начинается с 8–10 лет. Уже с детства подростки в нездоровой степени озабочены худобой. В основном это девочки, но РПП встречается и у мальчиков.
Отсутствие эмоциональной связи с родителем
Иногда еда становится единственным способом взаимодействовать с мамой или папой и получать от них любовь. Ребёнок хочет поесть в полночь — ему готовят, хочет пирожков — ему пекут. Нет никакой другой близости, кроме коммуникации «хочу поесть — дают».Тогда ребёнок выстраивает логическую цепочку: еда — это любовь. В более взрослом возрасте он самостоятельно утешает себя, заедая стресс. Характерное проявление такого пищевого расстройства — специальные ритуалы, например традиция объедаться после тяжёлой недели.
Нездоровые пищевые привычки в семье
Например, члены семьи привыкли есть, уткнувшись в гаджеты. Это способствует перееданию, так как человек не концентрируется на процессе приёма пищи и не осознаёт, когда произошло насыщение.Или родители наказывают и поощряют ребёнка едой: «Не доешь — из-за стола не выйдешь», «Доделай домашку, и разрешу съесть шоколадку». На самом деле еда не должна быть способом унижения или награды.
Сравнение себя с другими
Людям, у которых развиваются пищевые расстройства, всегда кажется, что они недостаточно худые и красивые. Хотя сравнивать себя нужно только с собой в прошлом, это не всегда легко. Это усугубляется за счёт того, что в социальных сетях мы транслируем исключительно хорошее и красивое: успехи и достижения, фотографии с позированием и обработкой. Из-за этого складывается ошибочное впечатление, что другие лучше тебя.
РПП у детей: советы родителям
Вот несколько рекомендаций, одобренных специалистами.
Формируйте правильные пищевые привычки
Культура приёма пищи в семье — основа ментального и физического здоровья. Установите правила: трапезы без гаджетов; если насытился, можно не доедать; если нет чувства голода, тебя не заставляют.Последите за собственными пристрастиями: если вечером после тяжёлого рабочего дня вы съедаете по три пирожных, вероятность РПП у ребёнка возрастает. Готовьте и пропагандируйте здоровую еду с большим количеством фруктов, овощей, цельнозерновых и бобовых. Введите запрет на перекусы в ночи.
Постарайтесь не делить продукты на плохие и хорошие. Даже торты, чипсы и газировка имеют право на существование в рационе, если ребёнок ест это в меру. Если запрещать ребёнку определённые виды продуктов вообще, скорее всего, он начнёт неконтролируемо поглощать их при первой же возможности — например, когда съедет от вас.
Информируйте ребёнка о здоровье
Чтобы ребёнок не начал черпать информацию из интернета и не стал жертвой тематических сообществ, пропагандирующих нездоровую худобу и диеты на 500 калорий в день, важно самостоятельно заниматься его просвещением.Объясняйте детям, как работают механики здорового образа жизни и особенно похудения, если ваш ребёнок в этом заинтересован. Рассказывайте, почему различные диеты могут навредить, почему важно питаться полноценно и сбалансированно, какие могут быть последствия у непроверенных чаёв, таблеток и слабительных для похудения.
Будьте осторожнее в выражениях
Следите за тем, что говорите ребёнку, особенно сгоряча. Если у ребёнка есть лишний вес и он пытается привести себя в форму, не стоит комментировать: «У тебя не получится, тут сильная воля нужна». Вместо оскорбительных комментариев или подшучиваний помогайте ребёнку сделать процесс похудения здоровым: например, запишите его на занятия с квалифицированным тренером, готовьте дома полезную и натуральную еду, пересмотрите рацион семьи.
Расстройства пищевого поведения тянутся годами и всегда сопровождаются болью, ненавистью к себе, завистью к худым людям, чувствами вины, стыда. Помните, что ненароком брошенное слово может сильно испортить ребёнку восприятие себя и жизни.
Делайте комплименты
Говорите детям, что они красивые. Если бы вам хотелось изменить что-то во внешности или весе ребёнка или это необходимо по медицинским показаниям, спросите ребёнка, хочется ли ему самому в этом участвовать? Что он думает по этому поводу?
Важно быть другом и товарищем в этой ситуации. Все изменения в теле должны происходить по любви.
Не указывайте ребёнку на его внешние недостатки, особенно касающиеся веса. Не высмеивайте и не сравнивайте с другими детьми. Если у ребёнка уже есть расстройство пищевого поведения, будьте осторожны с комплиментами по поводу веса и внешности.
Сохраняйте контакт с ребёнком
Будьте в курсе эмоционального состояния ребёнка. Часто родители настолько заняты работой и другими делами, что замечают происходящее только на последней стадии.
Повод немедленно поговорить, но не с позиции обвинителя, а с позиции друга, если вы видите, что ребёнок:
Вовремя отведите ребёнка к врачу
Важно понимать, что у ребёнка в таком состоянии вообще не работает объективная оценка себя и реальности. Если вы видите, что ситуация выходит из-под контроля и здоровье ребёнка находится под угрозой, — объясните ему, почему важно не откладывая пройти обследование.Всё, что связано с физическими и психологическими трудностями во время и после лечения, — абсолютно терпимо по сравнению с последствиями, которые наступят после точки невозврата. Здоровье может ухудшиться настолько, что желудочно-кишечный тракт навсегда перестанет вырабатывать ферменты для переваривания многих продуктов, а проблемы с репродуктивной системой станут хроническими.
Самая страшная ошибка, которую могут совершить родители в критической ситуации, — отказываться от лечения и пытаться самим наладить пищевое поведение ребёнка. Если расстройство находится на финальной стадии, ребёнку могут понадобиться капельницы и постоянная работа с психиатром. Чтобы не довести до такой точки, важно устанавливать с ребёнком доверительные отношения, понимать, что происходит и когда ситуация выходит за рамки допустимого.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Восстановление питания и веса в ЦИРПП
Первичная консультация
С чем сталкиваются консультанты по питанию на первичной консультации в среднестатистическом случае?
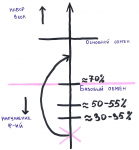
Что рассказывает консультант по питанию пациенту на первичном приеме? Понятия базового и основного обмена
Базовый обмен – та энергия, которая необходима организму для осуществления жизненных функций, поддержания кровообращения, работы эндокринной системы, дыхания (мы тратим эту энергию даже в состоянии покоя). Эта та энергия, на которую мы не можем повлиять. Примерно 70% энергии, полученной в результате приема пищи уходит на осуществление базового обмена.
Основной обмен – та энергия (условные оставшиеся 30%), которая идет на работу мозга, осуществление физической деятельности (пойти на учебу, например), поддержание температурного режима для адаптации к температурной среде.
Организация питания в стационаре
В стационаре у нас 6-разовое питание: три основных приема пищи (завтрак, обед и ужин) и три перекуса (перекус после ужина – молоко или кефир).
Существуют различные режимы питания, «столы».
Организация лечения
Как проходит лечение?
Восстанавливаем питание
При булимии меню составляется так, чтобы не было резких приступов голода – в меню включаются медленные углеводы.
Восстанавливаем вес
Быстрый набор веса опасен для здоровья, так же опасно резко набирать вес исключительно за счет очень большого количества еды (организм не готов переваривать такое количество с ходу).
Мы не откармливаем пациентов за счет еды, при восстановлении веса используется заместительная терапия:
Парентеральное питание дает все необходимые вещества, пока пациент постепенно учится есть заново и выстраивает осознанные отношения с едой. Минус парентерального питания – ускорение метаболизма (гиперметаболический статус), метаболизм нормализуется в течение года.
Приход к весу здоровья. Удерживаем вес здоровья
Амбулаторный этап лечения: регулярное наблюдение у консультанта по питанию. После выписки из стационара необходимо отслеживать свое питание и вес – так как есть большой риск снижения веса из-за гиперметаболического статуса. План питания нужно своевременно корректировать, чтобы сохранять здоровый вес на фоне возврата к обычным нагрузками в виде учебы, работы и большей физической активности, чем та, которая была в стационаре.
Группы питания в ЦИРПП и поддержание здорового веса после выписки из стационара
Темы групп по питанию:
«Любимая еда» – знакомство с разнообразием пищевых привычек и предпочтений.
«Генетически обусловленный вес» – обсуждение представлений о «нормальном весе» и рассказ о генетически обусловленном весе.
«Топ 10 самых страшных продуктов» – обсуждение свойств тех продуктов, которые, по мнению участников группы, являются вредными.
«Игра в консультантов по питанию» – участники называют самые важные и полезные продукты питания, по их мнению, и самые вредные продукты. Обсуждение полезных и вредных свойств различных продуктов.
После выписки
После выписки ведется дневник питания – что едим и что чувствуем. При необходимости делается титрация (коррекция) меню пациентов с консультантом по питанию. Амбулаторное наблюдение позволяет сохранять достигнутый за время госпитализации прогресс в нормализации питания и веса, важно отметить, что помимо наблюдения у диетолога необходимо также регулярно получать консультации психолога и лечащего врача.
Анна Коршунова: «Расстройство пищевого поведения — это тяжело, но излечимо»
Интервью руководителя Центра изучения расстройств пищевого поведения, врача-психиатра, психотерапевта Анны Александровны Коршуновой редакции издания «Медицинские вести».

— Анна Александровна, расскажите, как вы пришли в это направление?
— Медицине я училась в Израиле, там работала какое-то время в очень похожем центре, который занимается специализированным комплексным лечением расстройств пищевого поведения. Такие центры есть в большинстве стран с продвинутой медициной. Когда я приехала в Россию работать психиатром, оказалось, что здесь такого центра нет. Есть только психиатрическая больница с общим отделением, где расположена кафедра, которая занимается научной разработкой расстройств пищевого поведения. И при этой кафедре есть две палаты в общем психиатрическом отделении. Выяснилось, что именно так работают в России.
Конечно, у меня появилась идея создать центр, чтобы правильно лечить расстройство пищевого поведения. Ведь это очень мультидисциплинарное направление, которое требует специализированных центров для лечения именно таких пациентов. Тогда правильное лечение будет спасать жизни. И вот нам удалось это сделать.
— Какие методики вы используете в центре в рамках мультидисциплинарного подхода?
— Мы занимаемся тремя основными направлениями. Это, конечно же, классическая психиатрия, которая позволяет лечить пациента от основы этой болезни — от тревоги, навязчивых мыслей, дисморфофобических переживаний. У нас есть огромное отделение психотерапии. Мы используем сегодня методики Evidence based, которые подтверждены доказательной медициной как эффективные способы лечения. Это диалектическая поведенческая психотерапия (ДПТ), золотой стандарт. Это когнитивная поведенческая психотерапия.
Мы используем очень много новых и очень современных методик. К примеру, Family based treatment, лечение пациентов в кругу семьи. Сегодня эта методика применяется в основном среди пациентов подросткового возраста или несовершеннолетних.
Надо сказать, что подавляющее большинство наших пациентов заболевают именно в подростковом возрасте. Бывает, что их диагностируют и в 25 лет, однако заболели они в подростковом возрасте, и примерно там же остался уровень их развития, и социального, и функционального. Поэтому к этим пациентам тоже можно применять подход «лечение в кругу семьи».
Сделать питание сбалансированным, правильным, полноценным — очень сильно отличается от задачи съесть 7000 калорий, чтобы набрать вес. Поэтому мы эти задачи разделяем и используем разные инструменты для их достижения.
На конгрессе в Праге недавно обсуждались очень интересные методики одного из ведущих центров в Англии — Центра Мозли. Они применяют «лечение в кругу семьи» для так называемых молодых взрослых (для пациентов старше 18 лет). Я этому обучилась, теперь будем распространять эту методику для молодых взрослых у нас.
И еще очень важное медицинское направление — восстановление веса и питания. За это отвечаю в центре я.
— Ваш центр довольно молодой. Что вам в нем уже удалось сделать и что радует?
— До этого в России я проработала в нескольких центрах, которые занимались нарушением пищевого поведения, искала место, где я могла бы применить свои знания и навыки. Мне везде чего-то не хватало: в одном месте — возможности наблюдать за питанием, в другом — психотерапии, в третьем — определённого режима и работы с родителями. И вот сегодня у меня есть практически все для лечения пациентов. Всё самое новое, что применяется в мире.
Сегодня наш центр абсолютно такой же по своему уровню, как центры ведущих стран мира. Поэтому пациентов, которых раньше мне даже не снилось вытащить, которые уже много лет лечились по разным медицинским центрам и не получали достаточной помощи, сегодня нам удается ставить на ноги и возвращать к нормальной жизни.
— Поделитесь уникальными случаями спасения.
— К нам часто поступают пациенты, по сути, при смерти: из реанимации, по скорой помощи, пациенты с несколькими суицидальными попытками. Например, молодая мама, впервые диагностирована как раз в совершеннолетнем возрасте, 10-летняя история болезни, очень низкий вес. Когда она к нам поступила, весила 19 кг, при росте 160 см. Это нежизнеспособно. Конечно же, её привезли к нам на каталке, как примерно 10% наших пациентов. У нас она пролежала около полугода, и первое время единственной её целью было как-нибудь отсюда уйти. Сначала наша работа была направлена на восстановление веса и питания, потому что понятно, что на очень сниженном весе, уровня когниции недостаточно для эффективной психотерапии. Нам, для того чтобы набирать вес, нужно, чтобы была достаточная когниция, осознанность. При этом, чтобы была осознанность, нужно питать мозг.
Всё взаимосвязано. Можно восстанавливать вес, но питание при этом очень плохо восстанавливается. Мы не восстанавливаем вес при помощи продуктов, это неправильно. Нигде в мире сейчас это не применяется, потому что очень вредно.
— А как же тогда набрать вес?
— Есть специальные методики для пациентов с нарушениями пищевого поведения по восстановлению массы тела. Они не связаны с едой. Это чисто медицинские вещи, которые идут в обход внутренних органов, чтобы не напрягать их. При этом восстановление питания — это совершенно отдельная задача. Восстановить правильное, полноценное питание очень сильно отличается от задачи набрать массу тела. Сделать питание сбалансированным, правильным, полноценным — очень сильно отличается от задачи съесть 7000 калорий, чтобы набрать вес. Поэтому мы эти задачи разделяем и используем разные инструменты для их достижения. Этот подход очень современный. Он, к сожалению, мало где используется в России… Так вот наша пациентка параллельно с восстановлением веса стала потихонечку кушать, включаться в психотерапию. И тогда случился первый значимый скачок — она перестала говорить, чтобы её выписали, и стала лечиться. А дальше одно другое догоняет: вес догоняет сознание, сознание начинает работать лучше, соответственно, позволяет нам набрать больше веса. Так и продвигаемся вперед. Сегодня она продолжает быть мамой, доучилась, работает, говорит про интересы в жизни, которые у неё появились. Прошло больше года.
Еще одна история. Пришел мужчина и говорит: «Так, вы меня оставьте в покое. Я вот здесь у вас лягу в уголочке и буду умирать. Просто не хочу, чтобы мои родители это видели. Я ни во что больше не верю. Я больше 3 лет не могу получить никакой помощи, мне только хуже становится». При росте 180 см у него вес был около 30 кг. Катастрофа. Он сам уже не ходил толком, почти не было голоса. Очень тяжёлое состояние, соматофобное расстройство. На фоне тревоги начал испытывать болевые ощущения, на фоне болевых ощущений ограничивал себя в питании. И дальше история продолжалась. Собственно, прошло больше года с тех пор, сейчас он в порядке, строит дом, продолжает жить полноценной жизнью, занимается спортом.
Вспоминается еще история с пациенткой 18 кг. Привезли ее на каталке, первый месяц вообще не вставала. Прошло чуть меньше года, я сейчас пытаюсь ее вызвать из другого города на амбулаторное обследование (мы обязательно после выписки с пациентами сохраняем связь), а она мне говорит: «Анна Александровна, всё понимаю, не могу. У меня учёба, работа, я начала встречаться с молодым человеком, пожалуйста, простите, я вот в следующем месяце обязательно к вам приеду, а в этом месяце никак не могу появиться, но у меня всё хорошо». Конечно, большей радости для доктора невозможно себе представить, ведь эти пациенты не ожидают, что они в принципе могут справиться с болезнью. Они начинают смиряться с ней, в то время как нет никакой необходимости с ней смиряться: это излечиваемые, но очень тяжелые заболевания.
Сейчас у нас лечатся две пациентки, которых родители буквально на руках принесли. Одна из них не видела, не ходила (отслоение сетчатки и неврологические нарушения). Первые месяца два она с нами боролась очень активно, сопротивлялась. Чем только она нам не угрожала: полицией, прокуратурой, помощниками президента. Совсем недавно выписалась, все предписания соблюдает, продолжает правильно питаться, немножечко набирать вес, записалась на курсы испанского, приезжает к нам по расписанию и продолжает свою полноценную жизнь. Причем ни в один из этих шагов она не могла поверить. Она не могла поверить в то, что сможет начать есть, заканчивать еду вовремя, что сможет высидеть столько групп (у них 3 группы в день, 6 часов занимаются психологической коррекцией, не считая индивидуальных сессий). Всё это казалось ей безумно пугающим и каждый раз вызывало бурную реакцию тревоги и страха. Каждый раз справляясь с чем-то, она убеждалась в том, что у неё есть на это силы, что она может бороться, и это давало ей мотивацию к тому, чтобы бороться дальше.
Даже если пациент в 25 лет говорит, что заболел год назад, проведя полноценную диагностику, мы увидим, что заболевание началось в раннем подростковом возрасте.
Такие удивительные истории, конечно, очень мотивируют. Большая часть пациентов не в таком тяжелом состоянии, безусловно. Но любая работа пациента очень ценна… В этом плане врачам очень важно следовать протоколу. Ошибиться и упустить тяжелого пациента можно на любом этапе.
— Получается, так или иначе у человека должна быть мотивация. Если этой мотивации нет, то подключается группа специалистов, которые стараются мотивировать?
— Мотивация иногда есть, когда есть достаточно осознанности, но это чаще всего у пациентов, жизнь которых ещё не очень изменена болезнью, которые испытывают некоторые функциональные нарушения. Чаще всего по-настоящему страшная болезнь развивается как раз тогда, когда человек перестает ей сопротивляться, перестает бороться, а, следовательно, перестает страдать. Он начинает адаптироваться к ней, теряя все больше функциональность, теряя жизнь, которая похожа на жизнь. Жизнь молодых женщин становится абсолютно непохожей на жизнь молодых женщин: это жизнь внутри своей квартиры, за замком, с мыслями только о еде, с постоянными страхами, навязчивыми мыслями, с очень регламентированным днем, большая часть которого занимает еда и навязчивости. Больше ничего нет в этой жизни. Друзья лишние, увлечения лишние, всё, что интересовало раньше, лишнее. И родители, само собой, только мешают.
— Получается, что родители или родственники должны заподозрить болезнь, верно?
— Как им мотивировать пациента на лечение, уговаривать?
— Чаще всего у любого пациента есть вещи, которые ему не нравятся, и чаще всего он не находит в себе силы, чтобы бороться, но это не значит, что он чувствует себя хорошо с тем, что с ним происходит. Можно говорить с ним именно про это. К примеру: «Я не знаю, что именно нужно сделать, я не знаю, справимся ли мы, я знаю, что есть место, где это лечат, и говорят, что вылечивают. Что страшного будет, если мы выйдем из дома и послушаем доктора?!». Они не становятся от этого мотивированными, они не верят в то, что им могут помочь. Но это, скорее, про то, что «тебе же с вот этим плохо, с тем, что ты не можешь ни на что отвлечься, что полностью ушли интересы, что ты не можешь делать те вещи, которые тебе кажутся важными, потому что у тебя на это нет времени из-за мыслей о еде. Ты очень страдаешь от этих своих тревог или навязчивости, у тебя болят руки и ноги. Пойдём послушаем, что нам скажет доктор. Плохого не будет».
— И чаще соглашаются?
— Пациенты чаще соглашаются прийти. Очень редко соглашаются на стационар сразу, это часто вызывает огромный страх — страх потери контроля над своей условно управляемой жизнью. Но иногда нам удается убедить его, говоря с ним именно о тех вещах, которые сам пациент хочет поменять, о том, что ему самому мешает. За это хоть как-то можно зацепиться в том, чтобы утвердить его уверенность, что он может бороться с этой болезнью. Иногда приходится прямо настаивать и говорить: «Нет, мы будем лечиться».
— В каком возрасте в основном попадают к вам пациенты?
— Заболевают в подростковом. Когда попадают к нам раньше, прогноз лучше. Когда попадают позже, прогноз хуже. Это примерно люди 13-25 лет, однако, повторюсь, заболевание это подростковое. Даже если пациент в 25 лет говорит, что заболел год назад, проведя полноценную диагностику, мы увидим, что заболевание началось в раннем подростковом возрасте.
— А какие специалисты работают над этим пациентом?
— У каждого пациента есть команда, состоящая из его психиатра (он же лечащий доктор, который координирует лечение), диетолог и двух психотерапевтов. Почему двух, потому что они разнонаправленные. Один терапевт отвечает в большей степени за восстановление контакта с телом, а второй психотерапевт отвечает в большей степени за обучение навыкам. Это разные методики и разные психотерапевтические подходы, поэтому должно быть два разных доктора. Обязательно также врач-терапевт, который владеет УЗИ-диагностикой. Кроме того, в нашем центре есть невролог, гинеколог, кардиолог. Они не входят в команду пациента, но всегда здесь.
— Скажите, пожалуйста, а пациенты у вас сколько лежат в основном?
— В среднем наше лечение занимает около 2 месяцев. Понятно, что пациенты, которым нужно восстановиться с 18 до 50 кг, лежат дольше, до полугода. Пациенты, которым нужно меньше по восстановлению (психоэмоциональному и физическому), лежат меньше времени, но в среднем 2 месяца.
— Когда пациент выписывается, вы с ним поддерживаете контакт. Как вы относитесь в этом плане к телемедицине?
Мы используем телемедицинские технологии в своей работе. Это очень сложное направление, с моей точки зрения, именно в психиатрии, потому что очень важно малейшая мимика, интонация, это же не совсем информативные встречи. Но за неимением личного контакта используем это. Лучше поддерживать связь, какую возможно, чем не поддерживать её вовсе, ведь наши пациенты отовсюду. Есть замечательные платформы по групповым встречам онлайн. Мы используем любой инструмент поддержки пациента.
— Вы трудоголик, верно я поняла?
— Я убеждена в том, что трудоголизм — это лучшая из зависимостей. Лучше, чем любая другая. То, что он позволяет избавиться от тревог, это безусловно. В этом смысле можно сказать, безусловно, я трудоголик, и это мой неэффективный способ справляться с тревогой, но я успокаиваю себя тем, что трудоголизм лучше, чем разные другие «-измы». (Улыбается.)
— Спасибо вам, Анна Александровна, за интервью.
— Спасибо и вам! Мне было очень приятно с вами беседовать.