какой метод наиболее надежен для исключения малигнизации язвы желудка
Какой метод наиболее надежен для исключения малигнизации язвы желудка
Пилородуоденальные стенозы являются следствием рубцевания при заживлении язвы или плотного инфильтрата в области активной язвы. С клиникой картины стеноза могут протекать также шмиденовские деформации желудка. Наиболее часто стриктура располагается в луковице двенадцатиперстной кишки или в области пилорического канала. В зависимости от степени нарушения эвакуации из желудка различают компенсированные и декомпенсированные стенозы.
Компенсированные стенозы характеризуются умеренным нарушением эвакуации (барий задерживается до 4—6 ч). Вначале может отмечаться даже ускоренная эвакуация из желудка. В этом периоде наблюдается усиленная перистальтика гипертрофированных мышц желудка. За счет этого, несмотря на сужение, хотя и значительно медленнее, желудок еще справляется с эвакуацией пищи. Клинически в этой стадии отмечаются тяжесть после еды в эпигастральной области, иногда видимая на глаз перистальтика. Из-за повышения давления в желудке н гнпермоторики нередко развивается картина недостаточности кардии (изжога, срыгивание пишей, отрыжка). Временами может наблюдаться рвота, но она еще не носит регулярного характера.
Заболевание можно заподозрить уже при опросе больного. Диагноз подтверждается рентгенологическим исследованием, при котором выявляются задержка эвакуации бария и гипермоторпка желудка. Важно тщательно изучить облаете» сужения, определить точное местоположение стриктуры, протяженность ее и по возможности, особенно при наличии выраженного болевого синдрома, указывающего па активную язву, постараться выявить ее.
Декомпенсированный стеноз характеризуется резким нарушением эвакуации из желудка (барии задерживается в желудке свыше 6 часов, в течение суток и более), резким расширением желудка, его атонией, значительным ухудшением общего состояния больных. Пиша в желудке застаивается: нередко в резко растянутом желудке содержится несколько литров застойного, зловонного содержимого, появляется отрыжка с запахом тухлых яиц. Больной жалуется на выраженную тяжесть в эпигастрии, отрыжку тухлым, регулярную рвоту, которая вначале возникает непроизвольно. Позднее, с нарастанием атонии желудка, больной сам вызывает рвоту. Натощак отмечается симптом «шума плеска». Вследствие потери большого количества жидкости, белка и солей больные быстро истощаются. Боли, которые наблюдались ранее, нередко стихают и превалируют симптомы нарушения эвакуации. В других случаях, когда стеноз обусловлен язвенным инфильтратом, болевой синдром может быть резко выражен. Отмечаются сгущение крови, снижение содержании хлоридов и калия в крови, развивается ацидоз. Диурез уменьшается. Кислотность желудочного сока при рП-метрнн обычно повышена.
В терминальной стадии наступают резкое обезвоживание и истощение (кахексия), развивается тяжелый энтероколит, который проявляется диареей, дерматитом, деменцией. В некоторых случаях из-за потери кальция может разниться тетания. Прогноз в таких запущенных случаях определить весьма сложно, но все же благодаря современным реанимационным мероприятиям ряд больных удастся вывести из крайне тяжелого состояния и успешно оперировать.
Обычно диагноз легко установить клинически, исходя из симптомов нарушения эвакуации из желудка и клиники язвенной болезни в анамнезе. При рентгенологическом исследовании определяются нарушение эвакуации из желудка, расширение и атония его. Дифференциальный диагноз следует проводить со злокачественной опухолью, в пользу которой могут говорить короткий анамнез и отсутствие в прошлом классической клиники язвенной болезни. Диагноз уточняют при гастроскопическом исследовании.
Малигнизация язвы
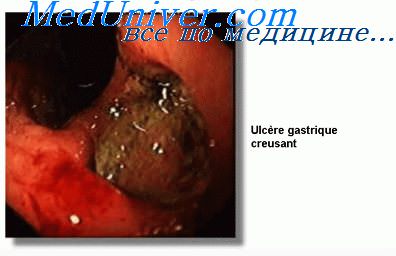
Язвы желудка в 15—20% случаев подвергаются раковой дегенерации. Особо неблагоприятны в этом плане язвы большой кривизны и препилорического отдела желудка. Около 90% язв большой кривизны оказываются злокачественными. Малигнизации чаще подвергаются каллезные язвы у больных старше 40 лет. Язва диаметром более 1,5 см должна рассматриваться как потенциально злокачественная. Малигнизация чаше начинается в крае язвы, реже со дна се.
Совершенно надежных признаков раковой дегенерации нет. Отчетливые симптомы ее, как правило, появляются слишком поздно. И все же некоторые признаки могут помочь врачу установить озлокачествление язвы, во всяком случае заподозрить его и подвергнуть больного тщательному обследованию: 1) локализация язвы (язвы большой кривизны, препилорические и кардиальные следует считать потенциально злокачественными н особенно тщательно обследовать подобных больных); 2) диаметр язвы более 1,5 см; 3) длительный язвенный анамнез; 4) доказанное снижение желудочной кислотности. Последний признак следует принимать во внимание только в том случае, если исследование желудочного сока проведено достаточно надежными способами (рН-метрия, фракционное исследование). Важным указанием на возможность малигнизации служит изменение характера болевого синдрома, которое обычно проявляется исчезновением его периодичности и постоянными тупыми болями. Иногда боли почти полностью исчезают. Во всяком случае следует принимать во внимание любое изменение характера привычных болей, что больные обычно отмечают достаточно отчетливо. Неэффективность 4—6-недельного курса интенсивного лечения также должна вызывать подозрение на малнгнизацию.
Необходимо помнить, что ликвидация язвенной ниши, устанавливаемая при контрольном рентгенологическом исследовании, может наступить вследствие заполнения ее растущей опухолью.
Начальные признаки малигнизации рентгенологически уловить практически не удается. Рентгенологические признаки (подрытость краев язвы, инфильтрация, дефект наполнения) появляются позже. Ведущее значение в диагностике начальной стадии малигнизации принадлежит гастроскопии с биопсией. Для исследования надо брать кусочки ткани из нескольких мест язвы, помня о том, что малигнизация может начинаться в какой-либо одной точке. Отрицательный ответ биопсии еще не означает, что малигнизации нет, поскольку пораженный участок может не попасть в зону биопсии. Если клинически, рентгенологически и эндоскопически у такого больного все же невозможно исключить озлокачествлеиие, эндоскопию и биопсию следует повторить. Если и после повторного исследования остаются сомнения, больного следует оперировать, так как не только доказанная малигнизация, но и обоснованное подозрение на нее служит показанием к оперативному вмешательству. Только такой подход позволит избежать роковых ошибок.
Клинические тесты и задачи
Из представленных вариантов ответов по клиническим тестам и задачам выберите один.
а) боли натощак;
б) боли через 30 мин после еды;
в) боли через 2,5 ч после еды;
г) боли справа в эпигастрии;
д) изжога, кислая отрыжка.
а) стеноз привратника;
б) пенетрацию;
в) малигнизацию;
г) перфорацию;
д) демпинг-синдром.
а) хроническом антрум-гастрите;
б) хроническом атрофическом гастрите;
в) хроническом гипертрофическом гастрите;
г) синдроме Золлингера – Эллисона;
д) всех указанных формах.
а) рентгенологический;
б) эндоскопический;
в) кал на скрытую кровь;
г) желудочный сок с гистамином;
д) эндоскопия с биопсией.
а) пенетрация;
б) перфорация;
в) кровотечение;
г) стеноз привратника;
д) малигнизация.
а) хронического гастрита;
б) язвенной болезни желудка;
в) язвенной болезни двенадцатиперстной кишки;
г) холецистита;
д) панкреатита.
а) разрыва панкреатической кисты;
б) хронической застойной сердечной недостаточности;
в) внематочной беременности;
г) свинки;
д) острого панкреатита.
а) лейкоцитоз;
б) уровень аминотрансфераз крови;
в) уровни амилазы крови и мочи;
г) уровень щелочной фосфатазы;
д) гипергликемия.
а) кровоточащую язву двенадцатиперстной кишки;
б) кровоточащие вены пищевода при циррозе печени;
в) тромбоз мезентериальной артерии;
г) неспецифический язвенный колит;
д) кровоточащие язвы желудка.
а) наследственном сфероцитозе;
б) синдроме Жильбера;
в) хроническом активном гепатите;
г) желчнокаменной болезни;
д) циррозе печени.
а) гемолитической желтухи;
б) печеночно-клеточной желтухи;
в) внепеченочного холестаза;
г) внутрипеченочного холестаза;
д) нарушения захвата и связывания билирубина.
а) наследственном сфероцитозе;
б) синдроме Жильбера;
в) холедохолитиазе;
г) активном гепатите;
д) опухоли pancreas.
а) разлитая боль в животе;
б) жидкий стул;
в) частые кровянистые испражнения;
г) узловая эритема;
д) боли в суставах.
а) язвенной болезни;
б) холелитиазе;
в) постгастрорезекционном синдроме;
г) хроническом колите;
д) лямблиозе.
а) регионарные лимфоузлы;
б) печень;
в) вирховская железа;
г) дугласово пространство;
д) легкие.
Ответы:
1 – б. 2 – б. 3 – б. 4 – д. 5 – г. 6 – в. 7 – б. 8 – в. 9 – б. 10 – в. 11 – в. 12 – г. 13 – в. 14 – б. 15 – в.
ЗАДАЧИ
Задача № 1
Больная С., 32 года, предъявляет жалобы на озноб, слабость, головную боль, разбитость, тошноту, интенсивные боли в правом подреберье, возникшие вчера вечером после потребления жирного мяса и с небольшими перерывами продолжавшиеся всю ночь. Боли усиливаются при перемене положения тела, поворотах.
Известно, что у старшей сестры в 44 года был диагностирован калькулезный холецистит.
В возрасте 7 лет больная перенесла гепатит А, после чего в течение нескольких лет отмечала эпизоды болей в правом подреберье после жирной пищи, иногда сопровождавшиеся рвотой. В 18 лет при анализе желчи, полученной при дуоденальном зондировании, выявлено большое количество лейкоцитов в порциях В и С. Неоднократно лечилась в санаториях, принимала желчегонные препараты. Со слов больной, при повторном УЗИ желчных путей «выявлялся песок». Чувствовала себя удовлетворительно. В анамнезе у пациентки 5 беременностей, завершившихся нормальными срочными родами. В настоящее время пациентка беременна, срок 18 нед.
Объективно: гиперстенического телосложения, повышенного питания (индекс массы тела – 33 кг/м2), кожные покровы чистые, иктеричность склер, температура тела 39°С. Печень не выступает из-под реберной дуги, мягко-эластической консистенции, пальпация резко болезненная. Резко положительные симптомы Георгиевского – Мюсси, Ортнера, Мэрфи, Лепене. Живот слегка вздут. Селезенка не пальпируется.
В анализе крови: лейкоциты – 15100/мкл, п/я – 11%, с/я – 53%, лимфоциты – 19%, моноциты – 12%, эозинофилы – 5%, эритроциты – 4200 млн/мкл, гемоглобин – 121 г/л, тромбоциты – 290 000/мкл, СОЭ – 17 мм/ч. Билирубин общий – 2,6 мг/дл, прямой – 0,5 мг/дл. Фибриноген – 4,82 г/л. Общий белок – 82 г/л, альбумин – 5,6 г/л. АЛТ – 24 МЕ, АСТ – 18 МЕ, g-ГТ – 160 МЕ, щелочная фосфатаза – 380 МЕ/л.
При эзофагогастродуоденоскопии – гастроэзофагеальный рефлюкс, другой патологии не выявлено.
При УЗИ органов брюшной полости: печень немного увеличена (+1 см), контуры ровные, паренхима обычной эхогенности. Внутрипеченочные желчные протоки расширены, ductus choledochus – 6 мм. Желчный пузырь увеличен до 5 см в поперечнике, стенки утолщены, выявляется «двойной контур», ультразвуковой симптом Мюсси. В шейке желчного пузыря эхоплотная тень размером 1,5 см. Поджелудочная железа нормальных размеров и формы, эхогенность нормальная. Панкреатический проток не расширен.
Сформулируйте предварительный диагноз.
Задача №2
Больной А., 52 года, поступил в клинику с жалобами на боли в подложечной области, возникающие через 20–30 мин после приема пищи, отрыжку воздухом, снижение массы тела на 3 кг за последний месяц. Первые признаки заболевания появились осенью 3 года назад (стали возникать боли в эпигастральной области через 30–40 мин после приема пищи, самостоятельно принимал дротаверин и алгелдрат/магния гидроксид с кратковременным эффектом), не обследовался, обратил внимание на сезонность болей (весной и осенью). Последнее ухудшение самочувствия – в течение последнего месяца, боли носили прежний характер, на высоте болей наблюдалась иррадиация в спину. Появилась отрыжка воздухом. Для уточнения диагноза и лечения поступил в клинику.
При поступлении: общее состояние удовлетворительное. Кожные покровы и видимые слизистые слегка бледноваты. В легких дыхание везикулярное, хрипов нет, тоны сердца ритмичные, ясные, АД – 140/80 мм рт. ст. Пульс – 80 уд./мин. Живот мягкий, умеренное напряжение мышц в эпигастрии, локальная болезненность в эпигастральной области. Печень, селезенка не увеличены. В анализе крови: эритроциты – 3750000, гемоглобин – 10,7 гр%, цв. пок. – 0,9, СОЭ – 15 мм/ч. При эзофагогастродуоденоскопии – пищевод не изменен, кардия смыкается полностью. Желудок хорошо расправляется воздухом. На малой кривизне, в средней ее трети, имеется звездчатый белесый рубец с отчетливой конвергенцией складок. Там же свежая язва с отечными, воспалительно-измененными краями, размерами 6х8 мм. В глубине язвы имеется сгусток крови. Луковица двенадцатиперстной кишки не изменена. Произведена биопсия слизистой из краев язвы. Гистологическое исследование: картина атрофического гастрита с явлениями кишечной метаплазии эпителия, край язвы, попавший в срез, с признаками хронического воспаления. НР выявлен в небольшом количестве. pН-метрию не проводили в связи с характером локализации язвы.
Сформулируйте клинический диагноз.
Задача №3
Больная И., 48 лет, поступила в клинику на 3-й день заболевания с жалобами на боли в правом подреберье, тошноту, повторную рвоту желчью, повышение температуры тела до 38°С. Состояние больной средней тяжести, число дыхания – 28/мин, пульс – 110 уд./мин. Язык сухой, обложен белым налетом. Живот напряжен и резко болезнен в правом подреберье, где пальпируется дно желчного пузыря. Там же определяется симптом Щеткина – Блюмберга, положительны симптомы Ортнера, Мэрфи, Мюсси. Лейкоцитоз – 18х109/л. На фоне консервативной терапии в течение 12 ч состояние больной не улучшилось, повысилась температура тела, возрос лейкоцитоз.
Ответы
Задача № 1. Хронический рецидивирующий бескаменный холецистит в стадии обострения, среднетяжелого течения.
Задача № 2. Язвенная болезнь желудка, впервые выявленная, с локализацией на малой кривизне в фазе обострения.
Задача № 3. 1 – г. 2 – б, г, д. 3 – в. 4 – а.
Клинические тесты и задачи
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Из представленных вариантов ответов выберите один.
1. Какой из признаков не характерен для обострения язвенной болезни двенадцатиперстной кишки:
а) боли натощак;
б) боли через 30 мин после еды;
в) боли через 2,5 ч после еды;
г) боли справа в эпигастрии;
д) изжога, кислая отрыжка.
2. У больного с многолетним течением язвенной болезни желудка появились почти постоянные боли с иррадиацией в спину. Какое осложнение можно предположить:
а) стеноз привратника;
б) пенетрацию;
в) малигнизацию;
г) перфорацию;
д) демпинг-синдром.
3. Снижение секреторно-кислотообразующей функции желудка наблюдается при:
а) хроническом антрум-гастрите;
б) хроническом атрофическом гастрите;
в) хроническом гипертрофическом гастрите;
г) синдроме Золлингера – Эллисона;
д) всех указанных формах.
4. Какой метод наиболее надежен для исключения малигнизации язвы желудка:
а) рентгенологический;
б) эндоскопический;
в) кал на скрытую кровь;
г) желудочный сок с гистамином;
д) эндоскопия с биопсией.
5. У больного, страдающего язвенной болезнью желудка, в период очередного обострения появились жалобы на отрыжку тухлым яйцом, рвоту принятой накануне пищей. Какое осложнение возникло у больного:
а) пенетрация;
б) перфорация;
в) кровотечение;
г) стеноз привратника;
д) малигнизация.
6. У больного жалобы на боли в эпигастрии, появляющиеся через 1,5–2 ч после еды и натощак. Этот симптом предположительно указывает на наличие:
а) хронического гастрита;
б) язвенной болезни желудка;
в) язвенной болезни двенадцатиперстной кишки;
г) холецистита;
д) панкреатита.
7. Высокий уровень амилазы сыворотки может быть при всех состояниях, за исключением:
а) разрыва панкреатической кисты;
б) хронической застойной сердечной недостаточности;
в) внематочной беременности;
г) свинки;
д) острого панкреатита.
8. Самым ценным лабораторным показателем в диагностике обострения хронического панкреатита является:
а) лейкоцитоз;
б) уровень аминотрансфераз крови;
в) уровни амилазы крови и мочи;
г) уровень щелочной фосфатазы;
д) гипергликемия.
9. Гепатомегалия, спленомегалия и мелена заставляют подозревать:
а) кровоточащую язву двенадцатиперстной кишки;
б) кровоточащие вены пищевода при циррозе печени;
в) тромбоз мезентериальной артерии;
г) неспецифический язвенный колит;
д) кровоточащие язвы желудка.
10. Синдром цитолиза выражен в наибольшей степени при:
а) наследственном сфероцитозе;
б) синдроме Жильбера;
в) хроническом активном гепатите;
г) желчнокаменной болезни;
д) циррозе печени.
11. Только прямая (конъюгированная) гипербилирубинемия характерна для:
а) гемолитической желтухи;
б) печеночно-клеточной желтухи;
в) внепеченочного холестаза;
г) внутрипеченочного холестаза;
д) нарушения захвата и связывания билирубина.
12. Повышение уровня прямого и непрямого билирубина наблюдается при:
а) наследственном сфероцитозе;
б) синдроме Жильбера;
в) холедохолитиазе;
г) активном гепатите;
д) опухоли pancreas.
13. Наиболее характерным проявлением неспецифического язвенного колита является:
а) разлитая боль в животе;
б) жидкий стул;
в) частые кровянистые испражнения;
г) узловая эритема;
д) боли в суставах.
14. Хронический рецидивирующий панкреатит наблюдается чаще всего при:
а) язвенной болезни;
б) холелитиазе;
в) постгастрорезекционном синдроме;
г) хроническом колите;
д) лямблиозе.
15. Наиболее подверженными метастазированию при раке желудка являются:
а) регионарные лимфоузлы;
б) печень;
в) вирховская железа;
г) дугласово пространство;
д) легкие.
Ответы
1 – б. 2 – б. 3 – б. 4 – д. 5 – г. 6 – в. 7 – б. 8 – в. 9 – б. 10 – в. 11 – в. 12 – г. 13 – в. 14 – б. 15 – в.
ЗАДАЧИ
Задача № 1
Больная С., 32 года, предъявляет жалобы на озноб, слабость, головную боль, разбитость, тошноту, интенсивные боли в правом подреберье, возникшие вчера вечером после потребления жирного мяса и с небольшими перерывами продолжавшиеся всю ночь. Боли усиливаются при перемене положения тела, поворотах.
Известно, что у старшей сестры в 44 года был диагностирован калькулезный холецистит.
В возрасте 7 лет больная перенесла гепатит А, после чего в течение нескольких лет отмечала эпизоды болей в правом подреберье после жирной пищи, иногда сопровождавшиеся рвотой. В 18 лет при анализе желчи, полученной при дуоденальном зондировании, выявлено большое количество лейкоцитов в порциях В и С. Неоднократно лечилась в санаториях, принимала желчегонные препараты. Со слов больной, при повторном УЗИ желчных путей «выявлялся песок». Чувствовала себя удовлетворительно. В анамнезе у пациентки 5 беременностей, завершившихся нормальными срочными родами. В настоящее время пациентка беременна, срок 18 нед.
Объективно: гиперстенического телосложения, повышенного питания (индекс массы тела – 33 кг/м2), кожные покровы чистые, иктеричность склер, температура тела 39°С. Печень не выступает из-под реберной дуги, мягко-эластической консистенции, пальпация резко болезненная. Резко положительные симптомы Георгиевского – Мюсси, Ортнера, Мэрфи, Лепене. Живот слегка вздут. Селезенка не пальпируется.
В анализе крови: лейкоциты – 15100/мкл, п/я – 11%, с/я – 53%, лимфоциты – 19%, моноциты – 12%, эозинофилы – 5%, эритроциты – 4200 млн/мкл, гемоглобин – 121 г/л, тромбоциты – 290 000/мкл, СОЭ – 17 мм/ч. Билирубин общий – 2,6 мг/дл, прямой – 0,5 мг/дл. Фибриноген – 4,82 г/л. Общий белок – 82 г/л, альбумин – 5,6 г/л. АЛТ – 24 МЕ, АСТ – 18 МЕ, g-ГТ – 160 МЕ, щелочная фосфатаза – 380 МЕ/л.
При эзофагогастродуоденоскопии – гастроэзофагеальный рефлюкс, другой патологии не выявлено.
При УЗИ органов брюшной полости: печень немного увеличена (+1 см), контуры ровные, паренхима обычной эхогенности. Внутрипеченочные желчные протоки расширены, ductus choledochus – 6 мм. Желчный пузырь увеличен до 5 см в поперечнике, стенки утолщены, выявляется «двойной контур», ультразвуковой симптом Мюсси. В шейке желчного пузыря эхоплотная тень размером 1,5 см. Поджелудочная железа нормальных размеров и формы, эхогенность нормальная. Панкреатический проток не расширен.
Сформулируйте предварительный диагноз.
Задача № 2
Больной А., 52 года, поступил в клинику с жалобами на боли в подложечной области, возникающие через 20–30 мин после приема пищи, отрыжку воздухом, снижение массы тела на 3 кг за последний месяц. Первые признаки заболевания появились осенью 3 года назад (стали возникать боли в эпигастральной области через 30–40 мин после приема пищи, самостоятельно принимал дротаверин и алгелдрат/магния гидроксид с кратковременным эффектом), не обследовался, обратил внимание на сезонность болей (весной и осенью). Последнее ухудшение самочувствия – в течение последнего месяца, боли носили прежний характер, на высоте болей наблюдалась иррадиация в спину. Появилась отрыжка воздухом. Для уточнения диагноза и лечения поступил в клинику.
При поступлении: общее состояние удовлетворительное. Кожные покровы и видимые слизистые слегка бледноваты. В легких дыхание везикулярное, хрипов нет, тоны сердца ритмичные, ясные, АД – 140/80 мм рт. ст. Пульс – 80 уд./мин. Живот мягкий, умеренное напряжение мышц в эпигастрии, локальная болезненность в эпигастральной области. Печень, селезенка не увеличены. В анализе крови: эритроциты – 3750000, гемоглобин – 10,7 гр%, цв. пок. – 0,9, СОЭ – 15 мм/ч. При эзофагогастродуоденоскопии – пищевод не изменен, кардия смыкается полностью. Желудок хорошо расправляется воздухом. На малой кривизне, в средней ее трети, имеется звездчатый белесый рубец с отчетливой конвергенцией складок. Там же свежая язва с отечными, воспалительно-измененными краями, размерами 6х8 мм. В глубине язвы имеется сгусток крови. Луковица двенадцатиперстной кишки не изменена. Произведена биопсия слизистой из краев язвы. Гистологическое исследование: картина атрофического гастрита с явлениями кишечной метаплазии эпителия, край язвы, попавший в срез, с признаками хронического воспаления. НР выявлен в небольшом количестве. pН-метрию не проводили в связи с характером локализации язвы.
Сформулируйте клинический диагноз.
Задача № 3
Больная И., 48 лет, поступила в клинику на 3-й день заболевания с жалобами на боли в правом подреберье, тошноту, повторную рвоту желчью, повышение температуры тела до 38°С. Состояние больной средней тяжести, число дыхания – 28/мин, пульс – 110 уд./мин. Язык сухой, обложен белым налетом. Живот напряжен и резко болезнен в правом подреберье, где пальпируется дно желчного пузыря. Там же определяется симптом Щеткина – Блюмберга, положительны симптомы Ортнера, Мэрфи, Мюсси. Лейкоцитоз – 18х109/л. На фоне консервативной терапии в течение 12 ч состояние больной не улучшилось, повысилась температура тела, возрос лейкоцитоз.
1. Ваш предварительный диагноз: а) острый очаговый панкреатит; б) острый катаральный холецистит; в) перфоративная язва двенадцатиперстной кишки; г) острый флегмонозный холецистит; д) острый прободной холецистит.
2. Наиболее характерные признаки при этом заболевании: а) рвота желчью; б) боли в правом подреберье; в) пальпируемое дно желчного пузыря; г) мышечный дефанс в правом подреберье; д) симптом Ортнера.
3. Оптимальным методом диагностики данного заболевания является: а) компьютерная томография брюшной полости; б) ретроградная панкреатохолангиография; в) ультразвуковое исследование; г) в/в холецистохолангиография; д) лапароскопия.
4. Ваша тактика лечения: а) экстренная операция; б) массивная антибиотикотерапия; в) чрескожная санация желчного пузыря; г) комплексная инфузионная терапия; д) спазмолитическая терапия.
Ответы
Задача № 1. Хронический рецидивирующий бескаменный холецистит в стадии обострения, среднетяжелого течения.
Задача № 2. Язвенная болезнь желудка, впервые выявленная, с локализацией на малой кривизне в фазе обострения.
Задача № 3. 1 – г. 2 – б, г, д. 3 – в. 4 – а.
Только для зарегистрированных пользователей
Обязательные анализы для диагностики язвы желудка
Язва желудка признана современной наукой хроническим заболеванием с необратимыми последствиями. Эта болезнь периодически обостряется, но при правильном лечении может длительно находиться в состоянии рецессии. Основным физическим признаком образования, появление в стенке желудка язвы, называемой пептической. Это местное повреждение слизистой оболочки желудка пепсином или соляной кислотой, в результате чего образуется язва, которая имеет способность зарубцовываться. Такой рубец не способен выполнять функции желудка. Главной причиной этого заболевания в настоящее время считается инфицирование хеликобактерией. Провоцирующими факторами возникновения и обострения язвы желудка являются:
1. Несбалансированное питание;
2. Диеты;
3. Отсутствие режима приема пищи;
4. Фастфуд;
5. Плохое пережевывание пищи и «сухомятка»;
6. Прием лекарственных препаратов:
7. Стрессовое напряжение и т.п.
Если вы подозреваете у себя язву, то необходимо обратиться к врачу гастроэнтеролог. После некоторых вопросов и проведения профессионального осмотра, он назначит ряд обследований и анализов для постановки точного диагноза.
Какие этапы входят в процесс диагностики язвы?
В процесс диагностики язвы могут входить:
• Рентгенологическое исследование;
• Биопсия;
• Внутрижелудочная рН-метрия;
• Эндоскопическое исследование;
• Электрогастроэнтерография;
• Антродуоденальная манометрия;
• Клинический анализ крови;
• Исследование кала на скрытую кровь.
Что покажут анализы и исследования?
Все мероприятия по определению состояния здоровья желудка направлены на определение состояния всех органов пищеварения. О чем «сообщат» показания анализов и исследований:
• Наличие язвенных образований в оболочке желудка;
• Состояние ткани на клеточном уровне;
• Проверка на наличие язвенных поражений на злокачественной стадии;
• Наличие в желудке Helicobacter pylori;
• Имеется ли гастроэзофагельный рефлюкс;
• Определяется наличие и место локализации язвенных образований;
• Изменение слизистой оболочки желудка;
• Точные физические параметры язвы, если она имеется, е (размер, состояние, форму и т.д.);
• У верхних отделов желудочно-кишечного тракта проверяется правильность работы моторики;
• Содержание в крови эритроцитов, гемоглобина, тромбоцитов, цветового показателя и лейкоцитов, общего белка, билирубина, электролитов и глюкозы. Выявляется наличие воспаления, паразитов, в каком состоянии находятся стенки сосудов.
• Определяется наличие воспаления, паразитов, в каком состоянии находятся стенки сосудов.
Рентген в исследованиях желудка и двенадцатиперстной кишки
При проведении рентгенологического исследования определяется наличие язвы и ее состояние (форма, место, размер, опухоли, рельеф слизистой). Если при обзорной рентгенографии брюшной полости обнаружен свободный газ в верхней части диафрагмы, то это является показателем перфоративной язвы. При использовании контрастного вещества (пациент должен выпить его в небольшом количестве) изучается рельеф слизистой, форма и размещение желудка и его патологии.
Биопсия при подозрении наличия у пациента язвы желудка
Проба фрагмента слизистой желудка проводится с помощью гибкой трубки, на конце которой прикреплена видеокамера. Пациенту необходимо эту трубку проглотить (ощущения неприятные, но терпимые). Биопсия проводится в течение 5-10 минут.
Изучение с помощью прибора, а также срез или отщипнутый кусочек от желудка, являются ценными источниками информации при диагностике язвы. Сейчас существуют разные аппараты, облегчающие страдания пациента при биопсии и увеличивающие процент объективности снятых показателей. Врач назначает биопсию, как метод диагностики в случаях, если:
• Предполагается онкологическое заболевание;
• У пациента очаговый гастрит, способный перерасти в язву;
• Выявлены образования язв;
• Подозревается полипоз в желудке (образование многочисленных доброкачественных образований).
Кислотообразующая функция желудка и ее исследование
Это диагностика проводится путем проведения внутрижелудочной рН-метрии и помогает изучить состояние кислотности в желудке. рН-метрия, проведенная в течение суток, покажет наличие гастроэзофагеального рефлюкса, если он есть. Состояние органов пищеварения также изучаются с помощью этого метода. Используется зондирование и гастроскопия. Требуется некоторая подготовка (при разных методах-своя), проводится в стационарных условиях.
Эзофагогастродуоденоскопия (ЭГДС)
Эндоскопическое исследование (или зофагогастродуоденоскопия или ЭГДС)-основной метод диагностики при подозрении о наличии у пациента язвенной болезни. Его проводят методом зондирования. Это один из самых надежных методов диагностики. Он может выявить: кровотечения;
• химические ожоги;
• язвы;
• эрозии;
• опухолевые процессы.
Во время процедуры есть возможность взять биоптаты (фрагменты желудка) для их анализа на микроскопическим уровне.
Электрогастроэнтерография и антродуоденальная манометрия
Электрогастроэнтерография назначается для получения максимально возможной информации о перистальтике в желудке и других отделах желудочно-кишечного тракта. Процесс проводится путем подключения к пациенту специальных электродов. Они прикрепляются к конечностям и к животу. Эта процедура передает на программный пульт информацию, которая сразу же обрабатывается.