при каком заболевании могут наблюдаться узуры ребер
При каком заболевании могут наблюдаться узуры ребер
Признак Вестермарка выявляется у пациентов с ТЭЛА и заключается в появлении зоны пониженного кровенаполнения участка легкого по ходу окклюзированного сосуда. Если при этом развивается инфаркт легкого, то на рентгенограмме легких можно увидеть треугольный инфильтрат, обращенный основанием к плевре.
Что такое узурация ребер?
Этим термином обозначают эрозирование (неровный контур на рентгенограмме) нижнего края ребер. Узурация ребер может наблюдаться у некоторых пациентов с коарктацией аорты и развивается вследствие хронического компенсаторного расширения межреберных артерий, коллатеральный кровоток по которым при этом заболевании может резко увеличиться. Чаще всего узурация выявляется в IV-VIII ребрах. Очень важно вовремя распознать этот рентгенологический феномен, поскольку коарктация аорты является курабельным состоянием и лечится путем чрескожной процедуры или с помощью открытого хирургического вмешательства.
Каковы основные показания для амбулаторного мониторирования ЭКГ?
Амбулаторное мониторирование ЭКГ (АМ-ЭКГ) является неинвазивным методом диагностики аритмий сердца в условиях повседневной активности человека. Это не только дает возможность поставить правильный диагноз, но и позволяет оценить частоту и тяжесть аритмии, а также выяснить ее взаимосвязь с такими клиническими симптомами, как сердцебиение, головокружение и явные синкопальные состояния. АМ-ЭКГ может быть чрезвычайно полезным для исключения аритмии как причины имеющихся у пациента симптомов, если в ходе исследования аритмических событий не обнаруживается. Кроме того, у пациентов с уже известной аритмией сердца метод может использоваться для оценки результатов проводимой антиаритмической терапии. Иногда АМ-ЭКГ используется и в других клинических ситуациях.
Какие типы амбулаторного мониторирования ЭКГ известны сегодня?
1. Класс I (метод рекомендуется):
— Необъяснимые синкопальные или пресинкопальные состояния, приступы головокружения, причина которых не является очевидной
— Необъяснимые эпизоды сердцебиения
— Оценка эффективности проводимой антиаритмической терапии у пациентов с уже диагностированной аритмией
— Оценка работы ИВР или ИКД и подбор антиаритмической терапии у пациентов при частом срабатывании ИКД
2. Класс IIа (совокупность доказательств и мнений экспертов говорят в пользу ценности и эффективности метода):
Оценка проаритмогенного действия антиаритмических средств
— Подозрение на наличие вариантной стенокардии
3. Класс IIb (польза и эффективность метода не столь явно подкрепляется объективными доказательствами и мнением экспертов):
— Эпизоды одышки, болей в грудной клетке или слабости, которые нельзя объяснить какой-либо очевидной причиной
— При наличии у пациента таких симптомов, как синкопальные или пресинкопальные состояния, эпизодические головокружения или сердцебиения, когда их возможная причина (иная, чем аритмия сердца) уже установлена, но симптомы сохраняются, несмотря на лечение
— Для оценки эффективности контроля ЧСС у пациентов с мерцанием предсердий
— Эпизоды болей в грудной клетке у пациентов, которые неспособны выполнять физическую нагрузку
— Обследование перед сосудистым хирургическим вмешательством у пациентов, которые неспособны выполнять физическую нагрузку
— Атипичная боль в грудной клетке у пациента с ранее верифицированной ИБС
— Стратификация риска у пациентов, страдающих СН, ГКМП или перенесших ИМ и имеющих ФВ ЛЖ менее 40%, не обнаруживающих симптомов
— Подозрение на пароксизмы мерцания/трепетания предсердий у пациентов с неврологической патологией
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
При каком заболевании могут наблюдаться узуры ребер
Характерной считается триада симптомов: систолический шум, гипертензия в верхних конечностях, отсутствие или ослабление пульса на бедренных артериях.
Систолический шум зависит от вихревого движения крови, прошедшей через сужение. Punctual maximum располагается сзади, между лопатками, слева от позвоночника. Однако систолический шум могут вызвать и другие пороки: дефект перегородки сердца, двустворчатой засловки аорты, ток крови по изогнутому коллатеральному каналу.
Гипертензия в верхних конечностях объясняется препятствием, создаваемым коарктацией артериальному току крови. В раннем возрасте повышение давления небольшое, но оно нарастает с каждым годом. Систолическое давление достигает 160—200 мм рт. ст., диастолическое 80—100 мм рт. ст.
Разница давления в руках зависит от локализации коарктации. Слабый пульс (на лучевой артерии) и низкое артериальное давление с левой верхней конечности свидетельствуют о расположении сужения аорты проксимально от места ответвления левой подключичной артерии. Обратное наблюдается при ответвлении правой подключичной артерии последней ветвью дуги аорты дистальнее места коарктацпи. При нагрузке давление в верхних конечностях повышается различно.
Исчезновение или заметное ослабление пульса на артериях нижних конечностей зависит от недостаточного поступления крови в артерии нижней части тела. При определении кровяного давления у новорожденных и детей грудного возраста рекомендуется пользоваться методом «налива» (Coldring, Wohltmann). Разница давления справа и слева, на верхних и нижних конечностях хорошо видна на сфигмограммах в виде снижения высоты пульсовых волн.
Отмечается замедление скорости пульсовой волны в нижних конечностях.
Разница развития верхней и нижней части тела зависит от неравномерного снабжения их кровью: верхняя половина развивается нормально, даже превышает норму, нижняя отстает в развитии.
Рентгенологическое исследование помогает распознаванию коарктации аорты, особенно применение контрастного исследования пищевода, томографии, рентгенокимографии, аортографии, ангиокардиографии. Однако все сложные исследования проводятся только по особым показаниям, в случае необходимости уточнения диагноза.
В раннем детском возрасте отмечается лишь некоторое увеличение границ сердца. В первые 8—10 лет жизни имеется небольшое увеличение левого желудочка и незначительное уменьшение выпуклости аорты. После 10 лет рентгенологические изменения становятся более заметными. Расширяются границы сердца, особенно левого желудочка. Однако сильное расширение заставляет подозревать еще наличие другой аномалии: миокардита, ревмокардита, сердечной недостаточности (Gross).
Проверка эзофагоскопией. При даче контрастной взвеси может быть видно сдавление пищевода расширенной частью аорты над сужением или перекрестом впадающей в аорту расширенной межреберной артерии справа.
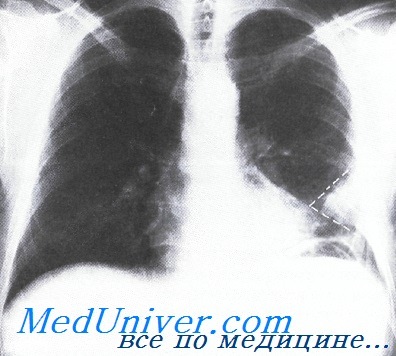
Узуры ребер. К 8—10 годам на нижних краях III—IX пар ребер в средних частях появляются углубления — узуры (зазубрины). Такая изъеденность вызывается давлением и пульсацией расширенных и извилистых межреберных артерий.
Ангиокардиография и аортография, производимые только при неясности диагноза, дозволяют выявить расположение сужения, его степень и сопровождающие изменения сосудов, особенно при ретроградном введении катетера сердца через плечевую артерию. При сужении перешейка аорты контрастное вещество одновременно заполняет участки аорты перед (проксимально) и за (дистально) сужением.
При полной атрезии получается двухфазная аортограмма, т. е. при ретроградном введении контрастное вещество заполняет сначала дугу аорты и отходящие отсюда сосуды над (проксимально) ;атрезией, через несколько секунд — аорту под (дистальнее) ней, которая наполняется лишь по межреберным сосудам. При полном закрытии аорты отмечается «стоп»-симптом.
Электрокардиограмма в выраженных случаях показывает перегрузку левой половины сердца. Зубцы QRS векторкардиограммы в таких случаях перемещаются кзади, что указывает на поворот сердца н перемещение верхушки его кзади. На баллистокардиограмме волна J — глубокая, К — малой амплитуды и расщепленная, иногда нормальная. Следует учесть, что у детей волна К может иметь малую амплитуду и в норме (В. В. Парин). Типичным считается укорочение между волнами J и К вследствие резкого прекращения тока крови в периферию (Grob).
Коарктация аорты
Гемодинамическая сущность порока заключается в затруднении тока крови через суженный участок, в результате чего значительно возрастает артериальное давление в аорте и ее ветвях выше места сужения (до 200 мм рт. ст. и более) и понижается ниже него, т. е. развивается синдром артериальной гипертензии в сосудах головного мозга и верхней половины тела, что влечет за собой систолическую перегрузку левого желудочка, гипертрофию миокарда с последующей его дистрофией. Последняя усугубляется и присоединением со временем коронарной недостаточности. В итоге развивается тяжелая декомпенсация левого желудочка. Гипертензия в системе сосудов мозга приводит к появлению ряда церебральных симптомов. В артериальной системе ниже места сужения артериальное давление значительно снижено, и кровоснабжение нижней части тела осуществляется преимущественно за счет коллатерального кровообращения, которое не всегда бывает достаточным.
Средняя продолжительность жизни неоперированных больных 25-30 лет. Наиболее часто причиной смерти больных являются внутричерепные кровоизлияния, разрывы аорты, инфаркт миокарда, острая сердечная недостаточность и инфекционный эндокардит.
Дифференциальную диагностику коарктации аорты следует проводить с нейро-циркуляторной дистонией, гипертонической болезнью, вазоренальной гипертонией, пороками сердца и заболеваниями почек, сопровождающимися артериальной гипертензией. Наибольшее число ошибок в распознавании этого порока связано с забвением основных клинических проявлений заболевания, недооценкой общеврачебных методов исследования, пренебрежением к пальпации артериального русла, а также измерению артериального давления на ногах и сравнительной оценкой полученных данных.
Лечение только оперативное. Идеальным видом операции, особенно у растущих детей, является резекция суженного участка аорты с ее анастомозом конец в конец (рис. 18). Однако такая операция нередко невыполнима при выраженной протяженности сужения и тяжелых склеротических изменениях стенки сосуда. В подобной ситуации проводится протезирование аорты синтетическим протезом (рис. 19), а также пластика места сужения синтетической заплатой (рис. 20) или левой подключичной артерией (рис. 21). Ряду пациентов может быть предпринята баллонная дилатация коарктации в условиях рентгеноперационной.
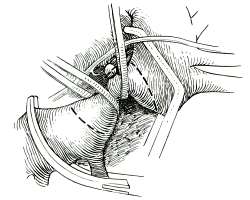 Рис. 18, а. Этап выделения участка коарктации аорты. | 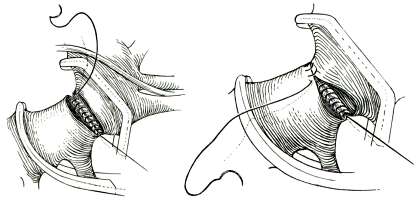 Рис. 18, б. Участок коарктации резецирован с наложением анастомоза конец-в-конец. |
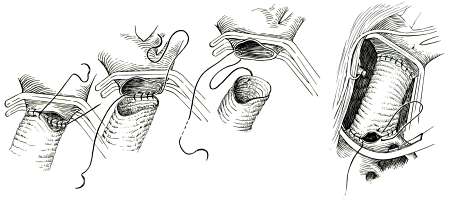 | Рис. 19. Этапы протезирования аорты при ее коарктации. |
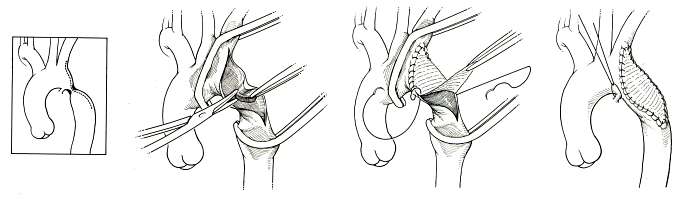 Рис. 20. Этапы пластики коарктации аорты ромбовидной заплатой из синтетического материала. |
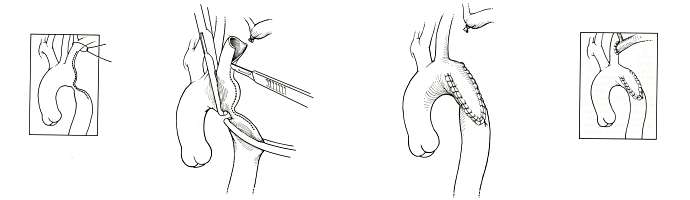 Рис. 21. Этапы пластики коарктации аорты левой подключичной артерией (операция Вальдхаузена). |
Результаты оперативного лечения определяются в значительной степени возрастом больного. Наилучшими они оказываются у детей, оперированных в возрасте до 3 лет, когда нет тяжелых изменений стенки аорты и межреберных артерий и имеются более благоприятные условия для радикальной коррекции порока, устранение которого обычно приводит к нормализации общего артериального давления. Операция у взрослых значительно сложнее в техническом отношении и, как правило, дает значительно менее выраженный гипотензивный эффект, так так в генезе артериальной гипертонии значительную роль играют изменения в центральной регуляции сосудистого тонуса и почечные механизмы формирования гипертонии. Однако после устранения коарктации артериальная гипертония становится более управляемой медикаментозными средствами, что позволяет предупредить развитие перечисленных выше тяжелых осложнений, так как через 1,5-3 года после коррекции порока артериальная гипертония становится менее выраженной. Таким образом, оперативное лечение коарктации аорты у взрослых в комплексе с антигипертензивной медикаментозной терапией в послеоперационном периоде позволяет значительно продлить и жизнь больных, и улучшить ее качество.
Остеомиелит ребра. Воспаление рёберной костной ткани
1. Что такое воспаление реберной костной ткани?
Воспаление костной ткани (остеомиелит) – результат инфицирования патогенной флорой костного мозга, надкостницы, губчатого или компактного вещества кости. Чаще всего данное заболевание провоцируют бактерии золотистого стафилококка, однако, при сниженном иммунитете кость также может быть поражена стрептококком, грибковой инфекцией, бактериями кишечной палочки, специфической микрофлорой.
Остеомиелит ребра – достаточно редкое заболевание. Среди всех воспалительных заболеваний костной ткани воспаление рёберной кости встречается в менее чем 1% случаев. Чаще всего остеомиелит рёбер развивается как результат травмы (перелома, проникающего ранения) или представляет собой осложнение после хирургического лечения органов грудной клетки. Если инфицирование происходит эндогенно, то, как правило, выявляется один тип патогенной флоры. При открытых ранах велика вероятность полимикробной инфекции.
Воспалительные процессы в кости приводят к разрастанию её структур, повышению плотности тканей, снижению кровотока, что в результате замедляет естественный метаболизм. Продукты распада не выводятся из тканей ребра из-за сужения просвета питающих сосудов. Как следствие наблюдается образование гнойно-некротических очагов. При этом происходит отмирание костного мозга и расплавление костного вещества ребра. В своём дальнейшем развитии инфекция охватывает также мягкие ткани и может проявляться в виде язв и участков некроза на поверхности грудной клетки.
При данном заболевании, как правило, отмечается высокая резистентность патогенной флоры к антибиотикотерапии. Наиболее благоприятный прогноз при остром течении. Если лечение направлено не только на подавление инфекции, но и способствует повышению собственного иммунитета, риск хронификации и последующих рецидивов существенно ниже.
2. Классификация воспалений реберной кости
По типу бактерий, вызвавших воспаление костной ткани ребра, выделяют неспецифический и специфический остеомиелит. В первом случае патология развивается под действием гноеродных бактерий. Специфический остеомиелит – это следствие системного инфицирования при сифилисе, туберкулёзе костей и иных серьёзных инфекционных болезнях.
По характеру течения различают острое и хроническое воспаление тканей ребра. Если в остром периоде не удалось достичь полного выздоровления, гной из костного мозга распространяется на различные структуры кости и мягкие ткани.
Образуются свищи, костная ткань склерозирует, ребро со временем после каждого следующего обострения всё более деформируется. При этом симптоматика сглаживается из-за снижения иммунной реакции на рецидив.
3. Клинические проявления и диагностика
Вскоре на месте очага возникает припухлость, краснота, характерные для очага абсцесса. Формируются свищевые ходы. При этом выход гноя даёт некоторое облегчение, температура становится субфебрильной. Дальнейшее его распространение ведёт к узурации и образованию костного секвестра.
Диагностика, позволяющая поставить предварительный диагноз «воспаление рёберной костной ткани», включает физикальный осмотр, сбор жалоб и анамнеза. Более точно установить диагноз позволяют рентгенография и фистулография с йодолиполом. При наличии свищевого хода может быть назначено зондирование пуговчатым зондом. Рентгенограмма показывает узуру ребра или секвестр. Узурированная кость также может быть выявлена путём пальпации.
4. Лечение воспаления рёберной кости
Консервативное лечение при воспалении ребра может быть эффективно лишь на самых ранних стадиях. В этом случае назначаются антибиотики и необходим регулярный контроль эффективности проводимой терапии. Если воспаление продолжает прогрессировать, не обойтись без оперативной помощи.
Объём хирургического вмешательства зависит от тяжести состояния. Если вскрытием гнойника достигается выход гноя до самого очага поражения, а также операционная рана позволяет отходить мелким секвестрам, этого может быть достаточно для дальнейшей положительной динамики и выздоровления, особенно в остром течении.
Если же секвестр и свищевой ход сохраняются, может потребоваться резекция ребра. При такой операции удаляется пораженная воспалительным процессом часть ребра или нескольких рёбер, а также воспалённые мягкие ткани вокруг них. Оперативное лечение обычно весьма эффективно. Примерно в 4% случаев такого вмешательства существует риск повреждения плевры. Однако современные точные операционные инструменты и аппараты практически исключают такие ошибки, связанные с человеческим фактором. В послеоперационном периоде могут быть назначены антибиотики, а позднее требуются меры реабилитации, направленные на восстановление функций грудины и связанных с ней движений конечностей.
Коарктация аорты
Коарктация аорты-сужение перешейки аорты. Чаще встречается у мужчин, иногда в сочетании с другими врожденными пороками. У больных хорошо развит торс, что контрастирует с менее развитыми бедрами. Больные жалуются на головные боли, перемежающуюся хромоту. Нередко они попадают под наблюдение врача в связи с артериальной гипертензией или даже с неожиданным развитием левожелудочковой недостаточности или кровоизлиянием в мозг. Возможен разрыв восходящей аорты или ее участка, расположенного дистальнее коарктации. Сердце обычно нерезко увеличено, выслушивается негромкий систолический шум во втором — четвертом межреберье у края грудины и сзади, между лопатками. Характерно повышение артериального давления на руках, преимущественно систолического, а давление на бедренной артерии остается нормальным или пониженным. На ЭКГ возможно выявление блокады левой ножки пучка Гиса. При рентгенологическом исследовании видны узуры ребер — следствие расширения межреберных сосудов, как анастомозов, обеспечивающих коллатеральное кровообращение. Симптомы развития коллатерального кровообращения могут проявляться усилением пульсации как межреберных артерий, так и артерий в лопаточной области, иногда — в эпигастрии. На рентгенограмме сердце умерено увеличено за счет левого желудочка, сосудистый пучок расширен за счет восходящей аорты., Контрастированный пищевод откланен влево в месте сужения аорты. Своевременное хирургическое вмешательство делает прогноз хорошим, хотя естественное течение этого порока неблагоприятно.