при какой температуре тела сворачивается белок
Dr. Vechkaev+
Dr. Vechkaev+: Блог о здоровье, силе и красоте
Мифы о высокой температуре
Мифы о высокой температуре
Повышение температуры тела может возникнуть от перегрева, при активной физической работе, при стрессах или сильных переживаниях.
Когда термометр показывает температуру выше 38 С, нам не только плохо, но и страшно. А у страха, как известно, глаза велики, поэтому о температуре и слагают мифы.
Чем тяжелее болезнь, тем выше температура
Подъём температуры зависит не от тяжести заболевания, а от особенностей организма. Чем младше человек, чем крепче иммунитет, тем сильнее у него температурная реакция. Почти без лихорадки протекают болезни у старых и истощённых людей со слабым иммунитетом.
Температура полезна — она сжигает вирусы и микробы
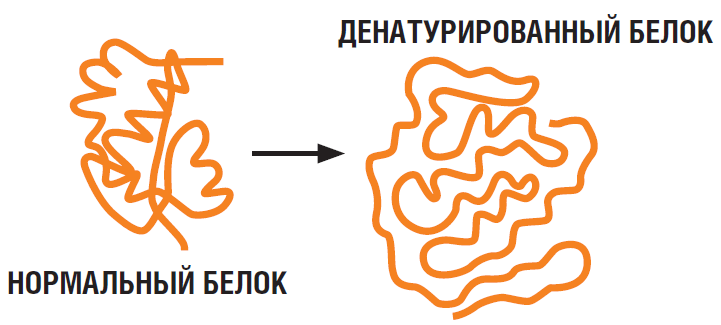
Патогенные микроорганизмы «сжигает» лишь весьма высокая температура – аж выше 41 C, которая точно достаточно вредна для организма. При температуре тела 41 С нагрузка на сердце возрастает в шесть раз. При температуре 42 C в организме начинает сворачиваться белок.
Температура поднимается только во время болезни
Физиологическое повышение температуры (примерно до 37,5 C) возникает от перегрева, при активной физической работе, при стрессах или весьма сильных переживаниях. А у детей температура вообще может повыситься от сильного плача, тёплой одежды или слишком горячей еды.
Для некоторых людей повышенная температура — это норма. Исследователи из Мэрилендского университета, обследовав чуть больше сотни здоровых мужчин и женщин в возрасте от 18 до 50 лет, установили, что нормальная температура может варьироваться в пределах от 35,5 до 37,7 С.
Если болезнь протекает с высокой температурой, выздоровление наступает быстрее
Это хорошо лишь в отношении вирусных заболеваний — стремительное начало гриппа чаще всего заканчивается быстрым выздоровлением. Для многих заболеваний характерно стойкое, длительное повышение температуры.
Температуру можно определить, пощупав лоб и руки
Из-за испарины лоб может оставаться прохладным даже при очень высокой температуре. Тактильно температуру надёжнее определять в верхней части живота.
Кровотечение должно быть остановлено
Кровь как орган
Форменные элементы крови
Рисунок 1. Форменные элементы крови
Тромбоциты (кровяные пластинки) представляют собой фрагменты гигантских клеток костного мозга. Совместно с белками плазмы они обеспечивают быстрое свертывание крови, вытекающей из поврежденного кровеносного сосуда, что приводит к остановке кровотечения и тем самым защищает организм от кровопотери.
Баланс свертывающей и противосвертывающей систем крови
Факторы, нарушающие это хрупкое равновесие, например, даже незначительные повреждения стенки кровеносного сосуда приводят к ускорению времени свертывания крови и образованию более крупных сгустков крови, видимых невооруженным глазом. Поэтому неудивительно, что и искусственный клапан сердца также может нарушить естественный баланс свертывающей и противосвертывающей систем.
Для измерения свертываемости крови необходим простой анализ на определение времени свертывания крови, позволяющий рассчитать международное нормализованное отношение (МНО) при помощи автоматического анализатора свертывания крови.
Чем ниже МНО, тем быстрее сворачивается кровь, то есть тем она «гуще». Чем выше МНО, тем дольше сворачивается кровь, то есть тем она «жиже» и выше опасность кровотечений.
Анализ на свертывание крови позволит подобрать наиболее оптимальную дозировку антикоагулянтов.
Почему тепло убивает клетки?
Если температура поднимется выше определенного порога, клетка коллапсирует и умрет. Одно из самых простых объяснений этого недостатка теплостойкости состоит в том, что белки, необходимые для жизни, — те, которые извлекают энергию из пищи или солнечного света, борются с вторженцами, уничтожают отходы и так далее — чаще всего имеют невероятно точную форму. Они начинаются с длинных цепочек, затем сворачиваются в спирали и другие конфигурации, продиктованные последовательностью их компонентов. Эти формы играют важную роль в том, что они делают. Но когда все начинает нагреваться, связи, поддерживающие структуры белков, разрушаются: сперва самые слабые, а затем, когда температура поднимается, и сильные. Очевидно, разрушение белковой структуры должно быть смертельным, но до недавних пор точные подробности того, как или почему это убивает перегретые клетки, были неизвестны.
Все любят, когда тепло, но не клетки организма
И вот биофизики из Политехнического университета в Цюрихе, Швейцария, изучили поведение каждого белка в клетках четырех разных организмов по мере увеличения тепла. Это исследование и его богатый данными фон, недавно опубликованные в Science, показали, что при температуре смерти клетки — будь то клетка человека или клетка кишечной палочки — распадаются только несколько важнейших белков. Более того, изобилие белка в клетке, по-видимому, показывает интригующую связь со стабильностью белка. Эти исследования предлагают взглянуть на основные правила, которые определяют порядок и беспорядок белков — правила, которые, по мнению исследователей, будут иметь последствия, выходящие далеко за рамки простой смерти клеток.
Почему сворачивается белок при нагреве
Паола Пикотти, биофизик, руководивший исследованием, объяснил, что эти эксперименты вышли из старого, тернистого вопроса: почему некоторые клетки выживают при высоких температурах, а другие умирают. Бактерия Thermus thermophilus счастливо живет в горячих источниках и даже бытовых водонагревателях, в то время как E. coli распадается уже при 40 градусах Цельсия. Есть сильные свидетельства в пользу того, что важны именно различия в стабильности белков каждого организма. Но изучать поведение белка, когда он еще находится в живой клетке, — это идеальный способ понять его, и это очень непросто. Выделение белка в пробирке дает лишь частичные ответы, потому что внутри организма белки соединяются вместе, изменяя химию друг друга или удерживая друг друга в нужной форме. Чтобы понять, что распадается и почему, нужно изучать белки, пока они влияют друг на друга.
Что происходит с белком при нагреве
Чтобы решить эту проблему, команда ученых разработала томительный автоматизированный рабочий процесс, в котором они разделяют открытые клетки и нагревают их содержимое поэтапно, выпуская разрезающие белки ферменты в смеси поэтапно. Эти ферменты особенно хороши при нарезке развернутых белков, поэтому исследователи смогли определить, при какой температуре отказывал каждый фрагмент белков. Таким образом, они изображают неразвернутую, или денатурирующую, кривую для каждого из тысяч изучаемых ими белков, показывая, как эти дуги переходят из интактных структур при комфортных температурах в состояние распада с повышением температуры. Чтобы увидеть, как эти кривые различаются у видов, ученые выбрали четыре вида — людей, E. coli, T. thermophilus и дрожжи.
«Это прекрасное исследование», говорит Аллан Драммонд, биолог Чикагского университета, отмечая масштаб и деликатность процесса.
Влияние тепла на клетки
Одно из самых очевидных наблюдений заключалось в том, что у каждого вида белки не разворачивались массово при повышении температуры. Вместо этого первыми коллапсировали белки очень небольшого подмножества, говорит Пикотти, и это были важнейшие белки. Чаще всего эти белки были тесно связаны, то есть влияли на множество процессов в клетке. «Без них клетка не может функционировать, — говорит Пикотти. — Когда они уходят, разрушиться может целая сеть». И, очевидно, жизнь клетки.
Этот парадокс — что некоторые из самых важных белков оказываются самыми деликатными — может отражать, как эволюция сформировала их для их работы. Если у белка много ролей, он может получить выгоду из нестабильности, оказавшись подвижным к фолдингу и анфолдингу, то есть к свертыванию и развертыванию, потому что это позволит ему принимать много разных форм в зависимости от цели. Многие из важных белков обладают повышенной гибкостью, что делает их более нестабильными, но при этом гибкими и способными связываться с самыми разными целевыми молекулами в клетке, объясняет Пикотти. Примерно так они способны выполнять свои функции — это своего рода компромисс.
При ближайшем рассмотрении E. coli, данные которой были самыми чистыми, ученые также обнаружили взаимосвязь между изобилием белка — того, сколько копий его плавает вокруг клетки — и его стабильностью. Чем больше копий делает клетка, тем больше тепла требуется, чтобы разбить белок. Стоит также отметить, что изобилие не всегда коррелирует с жизненной важностью: некоторые редкие белки тоже важны. Эта связь между изобилием и устойчивостью была представлена Драммондом на уровне идеи еще десять лет назад, когда он поставил под сомнение тенденцию клеточной машины делать случайные ошибки. Ошибка обычно дестабилизирует белок. Если этот белок распространен и производится сотнями или тысячами в клетке ежедневно, тогда неправильно развернутые копии в больших количествах могли бы стать фатальными для клетки. Организму было бы кстати создавать версии обычных белков с дополнительной стабильностью, и данные команды Пикотти это отражают.
Так выглядит белок под микроскопом
Чтобы исследовать, какие качества обеспечивают белок тепловой устойчивостью, ученые сравнили данные с E. coli и T. thermophilus. Белки E. coli начинают распадаться при 40 градусах Цельсия и по большей части распадаются к 70 градусам. Но при этой температуре белкам T. termophilus только-только становится неуютно: некоторые из них сохраняют свою форму до 90 градусов Цельсия. Ученые обнаружили, что белки T. termophilus, как правило, короткие, а некоторые виды форм и компонентов появляются чаще в самых стабильных белках.
Белок, устойчивый к теплу
Эти результаты могут помочь исследователям разработать белки с устойчивостью, тщательно настроенной на их потребности. Во многих промышленных процессах, которые включают бактерии, повышение температуры увеличивает урожай — но до тех пор, пока бактерии не умирают от тепла. Было бы интересно узнать, можем ли мы стабилизировать бактерии, создав несколько белков, которые будут более устойчивы к повышению температуры, говорит Пикотти.
Помимо всех этих наблюдений, обилие информации о том, как разворачивается каждый белок, приводит биологов в восторг. Стабильность белка является прямым показателем того, насколько вероятно он образует белковые агрегаты: скопления развернутых белков, которые липнут друг к другу. Агрегаты, зачастую являющиеся кошмаром для клетки, могут вмешиваться в важные задачи. Например, их связывают с некоторыми серьезными неврологическими состояниями, такими как болезнь Альцгеймера, когда бляшки денатурированных белков начиняют мозг.
Вот что происходит с белком при нагреве
Но это не означает, что агрегация происходит только у людей, страдающих от этой болезни. Напротив, ученые понимают, что это может происходить постоянно, без очевидных источников стресса, и что здоровая клетка может с этим справиться.
«Я думаю, это все чаще признается распространенным явлением», говорит Мишель Вендрусколо, биохимик из Университета Кембриджа. «Большинство белков на самом деле накапливаются в клеточной среде. Пиккоти получила важную информацию о промежутке времени, в котором определенный белок пребывает в неразвернутом состоянии. Этот промежуток определяет степень, с которой он накапливается».
Некоторые белки почти никогда не разворачиваются и не накапливаются, другие делают это при определенных условиях, третьи делают это постоянно. Подробная информация в новой работе облегчает изучение различий в том, почему они вообще существуют и что означают. Некоторые кривые денатурирования даже демонстрируют паттерны, которые говорят о том, что белки накапливаются после развертывания.
Агрегаты белка
Хотя многие ученые заинтересованы в агрегатах из-за ущерба, который они вызывают, другие думают об этом явлении иначе. Драммонд говорит, что стало очевидно, что некоторые агрегаты являются не просто мешками с мусором, плавающим по клетке; скорее, они содержат активные белки, которые продолжают делать свое дело.
Представьте, что вы видите издалека дым, поднимающийся от здания. Все вокруг него — это формы, которые вы принимаете за тела, вытащенные из обломков. Но если приблизиться, можно обнаружить, что это живые люди, которые вырвались из горящего здания и ждут скорую помощь. Примерно такое происходит при изучении агрегатов, говорит Драммонд: ученые обнаруживают, что вместо того, чтобы быть жертвами, белки в агрегатах тоже иногда могут быть выжившими. Это мощная тенденция биологии в настоящее время.
В целом эта работа предполагает, что белки являются любопытно динамичными структурами. Сначала они похожи на жесткие машины, работающие над определенными фиксированными задачами, для которых им нужна одна конкретная форма. Но на самом деле белки могут принимать разные формы в ходе своей нормальной работы. В случае необходимости их формы могут меняться так радикально, что будет казаться, будто они умирают, хотя в действительности они укрепляются. На молекулярном уровне жизнь может быть постоянным распадом и обновлением.
Свёртываемость крови
Многие начинают бояться тромбов после того, как при сдачи крови из вены медсестра сообщает, что она слишком вязкая. Те же, кто обладает слишком жидкой кровью, успешно наполняющей пробирку, надеются, что застрахованны от тромбоза. Но вязкость и свёртываемость – два совершенно разных понятия, и не всегда одно обуславливает другое.
Какая ты вязкая
Повышенная вязкость крови, из-за которой она становится менее текучей, чаще всего возникает из-за преобладания её форменных элементов над жидкими. Происходит это из-за слишком строгого следования рекомендациям «не есть за 12 часов до сдачи анализа» и из-за решения добавить к этому ограничению ещё одно – не пить. Чтобы уж наверняка. В итоге получается хуже – и кровь плохо течет в пробирку, и некоторые показатели (например, гемоглобин, гематокрит, общее число эритроцитов, лейкоцитов и тромбоцитов) оказываются искусственно завышенными. Поэтому важно помнить: перед сдачей анализов крови нельзя ограничивать себя в жидкости.
Ещё одна частая причина повышенной вязкости – повышенный уровень эритроцитов и гемоглобина, характерный для курильщиков. Ведь чем больше дыма и меньше воздуха человек вдыхает, тем большая концентрация переносчиков кислорода необходима. Формируется их компенсаторное повышение. Поэтому визуально кровь курящих нередко кажется более вязкой.
По свидетельству гематологов, на долю истинных заболеваний (тромбоцитозы, эритроцитозы и т.д.) связанных с повышенной вязкостью крови, приходится незначительное число всех случаев «вязкой крови». И это хорошо видно по обычному общему анализу крови – врач сразу же обратит внимание на слишком высокое число эритроцитов или тромбоцитов.
В норме содержание эритроцитов крови составляет 3,7-5,1, тромбоцитов – 180-320.
Вязкость и свёртываемость – в чём разница?
Наиболее важным показателем является свёртываемость крови. К сожалению, получить точную информацию о свёртываемости, даже, несмотря на уровень развития медицины, бывает непросто. С одной стороны давно известны явные заболевания с нарушением свёртываемости, такие как гемофилия. С другой, немало скрытой патологии, которая может долгое время никак себя не выдавать, но проявившись однажды, быстро привести к тяжёлым последствиям.
Лишь в последние десятилетия исследователи научились выявлять эти проблемы с помощью высокотехнологичных генетических анализов. Учитывая, что по статистике врождённая патология свёртывающей системы крови есть у более 1-3% населения Земли, вполне вероятно, что в будущем эти анализы будут проводить в роддоме каждому новорожденному. И совершено точно тем, кому необходимо назначить те или иные лекарства, способные усилить риск появления тромбов.
Предохранение или опасность?
Что покажет анализ?
Какие же анализы необходимо сдать, чтобы проверить свёртываемость крови? Самый распространённый и многим привычный анализ – коагулограмма может дать ответ далеко не на все вопросы, особенно в профилактике тромбозов.
Самая распространённая сегодня стандартная коагулограмма включает в себя пять компонентов: ПТИ ( протромбиновый индекс); МНО ( Международное нормализованное отношение. Отражает отношение времени свёртываемости крови пациента к времени свёртывания крови здорового пациента; АЧТВ (активированное частичное тромбопластиновое время. Оценивает время, за которое образуется сгусток крови после присоединения к плазме специальных реагентов), УРОВЕНЬ ФИБРОГЕНА и ТРОМБОЦИТОВ.
При этом АЧТВ информативен лишь у людей, проходящих лечение гепарином, а МНО важен только для людей, постоянно принимающих разжижающие кровь препараты из группы неодикумаринов (варфарин).
Получается, два показателя из пяти не так важны для скрининга. Общее количество тромбоцитов также не всегда показательно, ведь при большинстве коагулопатий изменяется не их число, а прежде всего функциональная активность.
Поэтому наиболее информативным, позволяющий оценить сразу несколько звеньев свёртывания крови – тромбоэластография. Это своего рода детальное наблюдение за формированием кровяного сгустка, и его последующего растворения (лизиса) с построением графиков каждого из этапов. Тромбоэластометрия – другой вариант этого исследования, считающийся ещё более информативным. К сожалению, приборы для проведения этих исследований дороги и требуют специального обучения персонала, поэтому предложить услуги тромбоэластографии может далеко не каждая лаборатория.
Ещё один важный показатель – D-ДИМЕР (это продукт распада фибрина, небольшого фрагмента белка, присутствующего в крови после разрушения тромба).
Он активно используется для определения риска тромбообразования. Те, у кого D-димер даже незначительно повышен, рискуют столкнуться с появлением тромбов значительно больше остальных. Контролировать D-димер необходимо при заболеваниях вен (тромбофлебиты), после проведенных оперативных вмешательств и при выписке из стационара, если вы были долго прикованы к постели. наблюдать за уровнем D-димера полезно во время беременности и при приеме гормональных контрацептивов (риск образования тромбов при наличии мутации Лейдена на фоне приема противозачаточных таблеток возрастает почти в 9 раз). А теперь и во время COVID-19 и несколько недель после выздоровления.
Мерцающая проблема
Фактор Виллебранда и COVID-19.
Тяжёлое течение COVID-19 может быть связано с повышенным уровнем одного из факторов свёртывающей системы крови – фактором Виллебранда. Такую гипотезу выдвинула старший научный сотрудник лаборатории биологии амилоидов СПбГУ Анна Аксёнова. Ее научная статья опубликована в журнале «Экологическая генетика». Уже доказано, что вирус SARS-Cov-2 способен оказывать прямое повреждающее воздействие на внутреннюю стенку сосудов. В ответ на повреждение организм стремится как можно быстрее «залатать» пробоину, и ведущую роль в этом играет фактор Виллебранда, участвующий в активации тромбоцитов и, по сути, запускающий процесс местного тромбообразования. В ходе исследований выяснилось, что для некоторых людей характерна повышенная концентрация этого фактора в клетках, так, его, как правило, больше у людей со II группой крови. Также возможна индивидуальная особенность организма. В результате в ответ на массивное микроповреждение сосудов возникает массивный микротромбоз, который вызывает появление более крупных и опасных тромбов.
Генетические мутации системы свёртывания, выявляемые в ходе анализов:
МУТАЦИЯ V КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (ФАКТОР ЛЕЙДЕНА)
ИНГИБИТОР АКТИВАТОРА ПЛАЗМИНОГЕНА 1
МУТАЦИЯ II КОАГУЛЯЦИОННОГО ФАКТОРА (МУТАЦИЯ ПРОТРОМБИНА)
МУТАЦИЯ МЕТИЛЕНТЕТРАГИДРОФОЛАТРЕДУКТАЗЫ (MTHFR C677T)
МУТАЦИЯ VII КОАГУЛЯЦИОННОГО ФАКТОРА СВЁРТЫВАЕМОСТИ КРОВИ (F7 ARG353GLN)
ПОЛИМОРФИЗМ ГЕНА РЕДУКТАЗЫ МЕТИОНИНСИНТАЗЫ (MTRR A66G)
МУТАЦИЯ ФИБРИНОГЕНА, БЕТА (FGB G-455A)
МУТАЦИЯ ПРОМОТОРА ГЕНА КОАГУЛЯЦИОННОГО ФАКТОРА FVII (-312 INS 10BP)
ИНСЕРЦИЯ/ДЕЛЕЦИЯ ALU-ЭЛЕМЕНТА В ГЕНЕ АНГИОТЕНЗИН-ПРЕВРАЩАЮЩЕГО ФЕРМЕНА (ALU INS/DEL)
МУТАЦИЯ ТРОМБОЦИТАРНОГО ГЛИКОПРОТЕИНА 1B, АЛЬФА СУБЪЕДИНИЦЫ
МУТАЦИЯ АДФ-РЕЦЕПТОРА ТРОМБОЦИТОВ (P2RY12 H1/H2)
МУТАЦИЯ A1298С ГЕНА МЕТИЛЕНТЕТРАФОЛАТРЕДУКТАЗЫ
D-димер значительно повышается у большинства больных со среднетяжёлым и тяжёлым течением COVID-19. Поэтому все пациенты получают лечебные дозы антикоагулянтов.
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
Экспертные аппараты и Лучшие специалисты
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.