при ларинготрахеите наиболее эффективно применение каких ингаляций
Ларинготрахеит
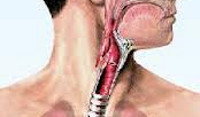
Трахеит – воспаление слизистого слоя трахеи, которое может иметь аллергическое или инфекционное происхождение. Трахея – это дыхательная трубка, которая соединяет между собой гортань и бронхи, именно через нее воздух попадает в легкие.
Если на слизистую оболочку этой трубки попадают инфекционные агенты (вирусы или бактерии) или аллерген, то начинает развиваться стремительный воспалительный процесс.
Трахеит может протекать одновременно с ларингитом – воспалением гортани и голосовых связок. Такое сочетание особенно часто встречается в детском возрасте до 6-7 лет. При этом диагностируется ларинготрахеит – заболевание, для которого характерно воспаление не только слизистой дыхательной трубки, но и гортани.
Объяснить подобное легко – в силу особенностей анатомического строения у детей трахея более широкая, но короткая в сравнении со взрослыми, слизистая ее рыхлая, поэтому воспалительный отек на фоне ОРВИ быстро распространяется на гортань.
Трахеит может протекать одновременно с ларингитом – воспалением гортани и голосовых связок. Такое сочетание особенно часто встречается в детском возрасте до 6-7 лет. При этом диагностируется ларинготрахеит – заболевание, для которого характерно воспаление не только слизистой дыхательной трубки, но и гортани.
Объяснить подобное легко – в силу особенностей анатомического строения у детей трахея более широкая, но короткая в сравнении со взрослыми, слизистая ее рыхлая, поэтому воспалительный отек на фоне ОРВИ быстро распространяется на гортань.
Причины развития ларинготрахеита в детском возрасте
Основная причина развития заболевания – внедрение инфекционного агента в слизистую трахеи или гортани. Обычно возбудителями являются различные респираторные вирусы, реже аллергия. Существует и ряд факторов, предрасполагающих к развитию ларинготрахеита: частое, постоянное вдыхание сигаретного дыма и ослабление общего иммунитета (переохлаждение, большие физические или умственные, эмоциональные нагрузки, недостаток витаминов).
Ларинготрахеит носит сезонный характер, врачи ставят этот диагноз чаще всего в осенне-зимний и весенний периоды. Осенью и зимой наблюдается активизация возбудителей острых респираторно-вирусных заболеваний, а вот весной ларинготрахеит может является следствием аллергии на цветение растений.
Симптомы ларинготрахеита
Как правило течение острого периода ларинготрахеита сопровождается симптомами ОРВИ, при этом ребенка беспокоят:
сильное першение в горле – пациент испытывает боль, может отказываться от еды и питья
сухой кашель – «лающий», натужный, приступообразный
мокрота – вязкая, густая, очень плохо отходит, всегда наблюдается в малых количествах
вдох становится очень шумным и затруднительным. гипертермия, лихорадка – температура тела очень высокая, у ребенка озноб
Постепенно кашель становится более влажным, мокрота начинает образовываться и отходить в больших количествах, боль в горле исчезает, температура стабилизируется.
Если у ребенка ларинготрахеит повторяется 3 и более раз в году, говорят о рецидивирующем (повторяющемся) течении заболевания, которое нередко наблюдается у часто болеющих пациентов и страдающих различными формами аллергии.
Возможные осложнения
При неправильном лечении острого ларинготрахеита возможно развитие такого грозного осложнения, как ложный круп или обструктивный (сужающий просвет дыхательных путей) ларингтрахеит. При этом состоянии ребенок не может полноценно дышать, вдохи становятся практически невозможными, а происходит это на фоне сужения гортани по причине большой отечности ее слизистой.
Приступ невозможно с чем-то спутать – ребенок начинает делать глубокие вдохи, при этом они сопровождаются свистом и хрипом, начинается удушье – лицо краснеет, больной кричит и сильно испуган. Ложный круп присущ маленьким детям в виду физиологической узкости дыхательных путей, а после 6-7 лет приступы считаются исключением.
Как диагностируют болезнь
Первичную диагностику могут провести сами родители, потому что признаки заболевания слишком характерны – жалобы на боль в груди, охрипший голос, «лающий» кашель (иногда похож и на воронье карканье). При выявлении этих симптомов у ребенка до 7 лет, необходимо срочно обратиться к врачу, так как отсутствие лечения может привести к серьезным осложнениям. Врач для постановки диагноза проводит следующие мероприятия:
исследование на вирусы (ПЦР-тест или диагностика инфекционных заболеваний) – необходимо для выявления возбудителя и назначения препаратов
посев мокроты для выявления патогенных микроорганизмов и изучение их реакции на введение антибактериального средства.
Последние два исследования не используются в рутинной практике, но могут быть назначены врачом в качестве дополнительного обследования.
Если у ребенка отмечается рецидивирующая форма заболевания, то проводят консультации узких специалистов (отоларинголога, аллерголога и т.д.), которые при необходимости назначают различные дополнительные исследования (рентген, ларингоскопию, аллергообследование и т.д.).
Ларинготрахеит
Ларинготрахеит — воспалительное заболевание с сочетанным поражением гортани и трахеи, возникновение которого обусловлено вирусной или бактериальной инфекцией. Клиническая картина ларинготрахеита характеризуется нарушением голосовой функции, кашлем с слизисто-гнойной мокротой, дискомфортом и болями в области гортани и за грудиной, регионарным лимфаденитом. При диагностике ларинготрахеита проводится осмотра пациента, перкуссия и аускультация легких, микроларингоскопия, КТ гортани и трахеи, рентгенография легких, бактериологическое и микроскопическое исследование мокроты, ИФА, РИФ и ПЦР выявление возбудителя. Лечебные мероприятия при ларинготрахеите сводятся к проведению противовирусной или антибактериальной терапии, применению противокашлевых, муколитических, антигистаминных, жаропонижающих препаратов, физиотерапевтических процедур.
Общие сведения
Ларинготрахеит представляет собой инфекционно-воспалительный процесс, распространяющийся на гортань (ларингит) и трахею (трахеит). Ларинготрахеит может возникнуть как осложнение фарингита, ларингита, тонзиллита, аденоидов, ринита, синусита. В тоже время он может осложниться распространением воспалительного процесса в нижние дыхательные пути с развитием бронхита, бронхиолита или пневмонии. В связи с возрастными особенностями строения гортани у детей младше 6 лет на фоне ларинготрахеита нередко наблюдается сужение просвета гортани, приводящее к дыхательным нарушениям — ложный круп.
Причины ларинготрахеита
Ларинготрахеит имеет инфекционную природу. Чаще всего возникают вирусные ларинготрахеиты. Они наблюдаются при аденовирусной инфекции, ОРВИ, парагриппе, гриппе, краснухе, кори, ветряной оспе, скарлатине. Бактериальный ларинготрахеит может быть вызван бета-гемолитическим стрептококком, стафилококком, пневмококком, в редких случаях микобактериями туберкулеза (туберкулез гортани), бледной трепонемой (при третичном сифилисе), микоплазменной или хламидийной инфекцией. Заражение происходит воздушно-капельным путем от больного человека, особенно если он кашляет или чихает. Однако при хорошем состоянии иммунной системы и малой вирулентности инфекционного агента развитие ларинготрахеита после заражения может не произойти.
Факторами, благоприятствующими возникновению ларинготрахеита и способствующими переходу его в хроническую форму, являются: ослабленное состояние организма больного вследствие переохлаждения или хронических заболеваний (хронический гастрит, гепатит, цирроз печени, гломерулонефрит, пиелонефрит, ревматизм, сахарный диабет, ИБС, туберкулез), застойные процессы дыхательных путей при бронхиальной астме, бронхоэктатической болезни, эмфиземе легких, пневмосклерозе; постоянное дыхание через рот вследствие нарушения носового дыхания при хроническом аллергическом рините, искривлении носовой перегородки, атрезии хоан, гайморите и других синуситах; неблагоприятные параметры вдыхаемого воздуха (слишком жаркий или холодный, чрезмерно сухой или влажный); профессиональные вредности (запыленность воздуха или наличие в нем раздражающих веществ; усиленная дыхательная или голосовая нагрузка), курение.
Классификация ларинготрахеита
По причине возникновения различают вирусный, бактериальный и смешанный (вирусно-бактериальный) ларинготрахеит. В зависимости от происходящих морфологических изменений в отоларингологии хронический ларинготрахеит классифицируют на катаральный, гипертрофический и атрофический.
По течению воспалительного процесса выделяют острый и хронический ларинготрахеит. Острый ларинготрахеит длится несколько недель и заканчивается полным выздоровлением. При неблагоприятных сопутствующих факторах он может принять затяжное течение и перейти в хронический ларинготрахеит, который характеризуется длительным течением с периодами ремиссии и обострениями, чаще возникающими в осенне-зимний период.
Морфологическая характеристика различных форм ларинготрахеита
При остром ларинготрахеите отмечается выраженная гиперемия слизистой ярко-красного оттенка, скопление в просвете гортани и трахеи большого количества гноевидного экссудата, утолщение слизистой за счет ее пропитывания экссудативной жидкостью. В начальном периоде ларинготрахеита экссудат имеет жидкую консистенцию, по мере развития заболевания он сгущается, на слизистой появляются фибринозные пленки. В случае стрепто- или стафилококковой этиологии ларинготрахеита наблюдается образование желто-зеленых корок, заполняющих просвет дыхательных путей.
Катаральная форма хронического ларинготрахеита характеризуется гиперемией слизистой с застойным цианотичным оттенком, утолщением слизистой за счет ее инфильтрации, расширением подслизистых сосудов и наличием в подслизистом слое мелкоточечных (петехиальных) кровоизлияний, обусловленных повышенной проницаемостью сосудов.
При хроническом гипертрофическом ларинготрахеите имеет место гиперплазия эпителия слизистой, соединительнотканных элементов подслизистого слоя и слизистых желез, инфильтрация волокон внутренних мышц гортани и трахеи, в том числе и мышц голосовых связок. Утолщение голосовых связок при гипертрофическом ларинготрахеите может носить диффузный характер или иметь ограниченную локализацию в виде узелков. Последние получили название «певческих узелков», поскольку они чаще всего наблюдаются у лиц, работа которых связана с повышенной голосовой нагрузкой (певцы, лекторы, учителя, актеры). При гипертрофическом ларинготрахеите возможно появление пролапса желудочка гортани или контактной язвы гортани, образование кист.
Атрофическая форма хронического ларинготрахеита сопровождается заменой цилиндрического реснитчатого эпителия слизистой плоским ороговевающим, склерозированием соединительнотканных элементов подслизистого слоя, атрофией внутригортанных мышц и слизистых желез. Наблюдается истончение голосовых связок, высыхание секрета слизистых желез в виде покрывающих стенки гортани и трахеи корок.
Симптомы острого ларинготрахеита
Как правило, симптомы острого ларинготрахеита появляются на фоне уже имеющихся проявлений инфекции верхних дыхательных путей: повышенной температуры тела, насморка, заложенности носа, першения или боли в горле, дискомфортных ощущений при глотании. Клинические признаки вирусного ларинготрахеита могут возникнуть уже после снижения температуры тела до субфебрильных цифр.
Острый ларинготрахеит характеризуется сухим кашлем, который из-за сужения гортани в области голосовых связок может носить «лающий» характер. Во время кашля и некоторый период после него отмечается типичная для трахеита боль за грудиной. Кашель отмечается чаще утром и в ночное время, может проявляться в виде приступа. Приступ кашля провоцирует вдыхание холодного или запыленного воздуха, смех, плач, иногда просто глубокий вдох. Кашель сопровождается выделением небольшого количества вязкой слизистой мокроты. По мере развития ларинготрахеита мокрота становиться более жидкой и обильной, приобретает слизисто-гнойный характер. Наряду с кашлем отмечается охриплость или осиплость голоса, дискомфорт в области гортани (щекотание, жжение, сухость, чувство инородного тела).
У пациентов с острым ларинготрахеитом нередко выявляется увеличение и болезненность шейной группы лимфоузлов (лимфаденит). При перкуссии изменения перкуторного звука не наблюдается. Аускультативно выслушивается шумное дыхание, иногда сухие или среднекалиберные влажные хрипы, локализующиеся преимущественно в области бифуркации трахеи.
Симптомы хронического ларинготрахеита
При хроническом ларинготрахеите пациенты жалуются на нарушение голоса, кашель и неприятные ощущения в области гортани и за грудиной. Нарушение голоса (дисфония) может варьировать от незначительной осиплости, появляющейся в основном утром и в вечернее время и не проявляющейся в течение дня, до постоянной охриплости. У некоторых пациентов, страдающих хроническим ларинготрахеитом, отмечается утомляемость после голосовой нагрузки. Возможно усугубление дисфонии при неблагоприятных климатических условиях, в период обострения хронического ларинготрахеита, у женщин — при гормональной перестройке (беременность, климакс, начало менструации). Постоянная дисфония свидетельствует о морфологических изменениях голосовых связок, в основном гипертрофического или кератозного характера. Для лиц определенных профессий даже небольшое изменение голоса в результате хронического течения ларинготрахеита может стать психотравмирующим фактором, приводящим к нарушению сна, депрессии, неврастении.
Кашель при хроническом ларинготрахеите носит постоянных характер. Мокрота отделяется в небольшом количестве. В период обострения ларинготрахеита на фоне постоянного кашля наблюдаются кашлевые приступы, отмечается увеличение количества мокроты. Постоянный кашель у пациентов часто обусловлен провоцирующими его неприятными ощущениями в гортани: першением, сухостью, щекотанием и пр.
Осложнения ларинготрахеита
Распространение инфекционного процесса из трахеи в нижележащие отделы дыхательной системы приводит к появлению трахеобронхита и пневмонии. При хроническом ларинготрахеите может возникать затяжная пневмония. У детей возможно появление бронхиолита. Развитие на фоне ларинготрахеита бронхо-легочных осложнений характеризуется подъемом температуры тела и усилением признаков интоксикации. Кашель приобретает постоянный характер. В легких аускультативно выслушиваются диффузные сухие и очаговые влажные хрипы. Возможно локальное притупление перкуторного звука.
Возникающие при остром лагинготрахеите скопление мокроты в просвете гортани и рефлекторный спазм гортанных мышц у маленьких детей могут привести к появлению приступа ложного крупа. Сопровождающая круп выраженная обструкция может вызвать асфиксию, представляющую смертельную опасность для пациента.
Постоянное раздражение слизистой гортани и трахеи при кашле и в результате хронического воспаления при хроническом ларинготрахеите может спровоцировать появление доброкачественной опухоли гортани или трахеи. Кроме того, хронический ларинготрахеит, особенно его гипертрофическая форма, относится к предраковым состояниям, поскольку может привести к злокачественной трансформации клеток слизистой с развитием рака гортани.
Диагностика ларинготрахеита
Ларинготрахеит диагностируется на основании жалоб пациента и данных его анамнеза; результатов осмотра, перкуссии и аускультации легких; результатов ларинготрахеоскопии, бактериологических исследований, рентгена и КТ диагностики.
Диагностировать ларинготрахеит и определить его форму помогает микроларингоскопия, позволяющая при необходимости осуществить забор биопсийного материала. Выявление возбудителя ларинготрахеита проводится путем бактериологического посева мокроты и мазков из зева и носа, микроскопии мокроты и анализа мокроты на КУБ (кислородоустойчивые бактерии), ИФА, РИФ и ПЦР-исследований. При обнаружении туберкулезной этиологии ларинготрахеита необходима консультация фтизиатра. В случаях, когда ларинготрахеит является проявлением сифилиса, пациент обследуется отоларингологом совместно с венерологом.
Пациентам с длительно текущим хроническим ларинготрахеитом, особенно при выявлении в ходе ларинготрахеоскопии гипертрофических изменений, необходима консультация онколога, проведение фронтальной КТ гортани и эндоскопической биопсии. Для диагностики бронхо-легочных осложнений ларинготрахеита показана рентгенография легких.
Ларинготрахеит необходимо дифференцировать от дифтерии, инородного тела гортани и трахеи, пневмонии, папилломатоза гортани и злокачественных опухолей, бронхиальной астмы, заглоточного абсцесса.
Лечение ларинготрахеита
В большинстве случаев терапия ларинготрахеита осуществляется в амбулаторных условиях. Случаи ложного крупа могут требовать госпитализации в стационар. Пациенту с острым ларинготрахеитом или обострением хронического ларинготрахеита рекомендован прием большого количества теплой жидкости (чай, компот, кисель). В помещении, где находится больной должен быть достаточно увлажненный теплый воздух.
Этиотропная терапия вирусного ларинготрахеита заключается в назначении противовирусных препаратов (интерферон, ремантадин, умифеновир, протефлазид). При бактериальном и смешанном ларинготрахеите показана системная антибиотикотерапия препаратами широкого спектра действия (цефуроксим, цефтриоксон, амоксициллин, азитромицин). Симптоматическая терапия ларинготрахеита состоит в применении противокашлевых, антигистаминных, муколитических и жаропонижающих препаратов. Хороший эффект у пациентов с ларинготрахеитом оказывают масляные и щелочные ингаляции, электрофорез на область гортани и трахеи.
Лечение хронического ларинготрахеита дополняется иммуномодулирующей терапией (бронхо-мунал, ликопид, иммунал), назначением витамина С, поливитаминных комплексов, карбоцестеина. При хроническом ларинготрахеите широко применяются физиотерапевтические методы: УВЧ, лекарственный электрофорез, индуктотермия, ингаляционная терапия, массаж.
Хирургическое лечение показано в отдельных случаях хронического гипертрофического ларинготрахеита, когда медикаментозная терапия не дает желаемого эффекта и существует угроза возникновения злокачественного новообразования. Оперативное вмешательство может заключаться в удалении кист, устранении пролапса желудочка, иссечении избыточной ткани гортани и голосовых связок. Операции производятся эндоскопическим методом с применением микрохирургической техники.
Раствор для ингалятора
| Статья подготовлена Беликовой Екатериной Вячеславовной, врач, с высшим образованием. Специально для сайта medprostor.by |
Содержание:
При заболеваниях респираторного тракта терапевты часто назначают раствор для ингаляции. Для этого необходимо иметь специальный прибор – небулайзер. Такой способ лечения применим при патологии любого отдела респираторного тракта. Необходимо правильно подобрать раствор и его дозировку, чтобы получить лечебные действия без побочных эффектов.
Классификация препаратов для ингаляций
Выделяется обширная классификация растворов, применяемых для ингаляций. Разновидность препарата зависит от диагноза.
Бронхолитики. Применяются для расширения бронхов при их сужении (обструктивный бронхит, бронхиальная астма). Используя Беродуал, Атровент, Беротек.
Муколитики. Разжижают и выводят мокроту вверх по респираторному тракту. Используются в случае, если мокрота становится слишком вязкой. Применяют Амброксол, АЦЦ, Лазолван.
Противовоспалительные и гормональные средства. Применяют при ларингите и других заболеваниях, сопровождающихся воспалением. Использовать Пульмикорт, Декасан.
Антибактериальные препараты, антисептики. Используют только при доказанной природе инфекционного заболевания, например, трахеит или бронхит с гнойной мокротой. Применяют Фурацилин, Флуимуцил-Антибиотик ИТ.
Антигистаминные средства. Применяют во время аллергии: Кромгексал.
Иммуномодуляторы. Используют в качестве дополнительной терапии, когда человек часто болеет респираторными вирусными инфекциями. Используют Интерферон, Деринат.
Категорически не рекомендуется применение средства самостоятельно. Могут возникнуть серьезные побочные эффекты. Например, если использовать антибиотики при вирусных заболеваниях, состояние пациента может обостриться грибковой инфекцией.
Какие растворы подходят для детей
Раствор для ингаляций включает инструкцию по применению, ей следует строго руководствоваться. На всех средствах указан возраст, с которого можно начинать использовать раствор.
Большинство антибактериальных препаратов для ингаляции применимы только с 2-3 летнего возраста. Гормональные средства рекомендуется применять с 4-6 летнего возраста. Для усиления выведения мокроты при продуктивном кашле используют Амбробене, Амброксол. Они применимы с 3 месяцев. Более серьезным считается Флуимуцил. Его используют с 2 лет.
Чтобы снизить концентрацию препарата, его необходимо развести. Педиатр расскажет, как разводить препарат физраствором для ингаляций, чтобы получить эффект.
Какие растворы подходят для взрослых
Для назначения лекарства учитывают состояние здоровья. Например, если человек страдает от иммунодефицита, не рекомендуется применять ингаляции с антибиотиками. Это вызовет грибковую инфекцию. Гормональные ингаляции не делают людям эндокринными нарушениями.
Если здоровье пациента удовлетворительно, он может использовать любые препараты для ингаляции, в соотношении с определяемыми симптомами болезни. У терапевта узнают, какие растворы для ингаляций применимы.
Подбор раствора для ингаляции в зависимости от диагноза
Лекарственные средства определяются врачом терапевтом, инфекционистом, пульмонологом и другими специалистами в зависимости от поставленного диагноза. Если самостоятельно выбрать раствор, высок риск осложнений, так как нужно знать, как развести раствор для ингаляции правильно.
Многие препараты разбавляют физраствором. Некоторые пациенты не знают, каким физраствором делать ингаляцию. Для этого применяется стерильная жидкость из аптеки, которую набирают шприцем и перемещают в небулайзер.
Не рекомендуется самостоятельно делать физраствор из поваренной соли, так как он должен быть стерилен. Поэтому пациенту нет необходимости знать, как приготовить раствор для ингаляций, его только покупают.
Бронхит
Бронхит – воспалительное заболевания бронхиального дерева. При нем возможен сухой или влажный кашель.
Пертуссин. Разжижает и выводит мокроту. Препарат примененим для влажного и сухого кашля. Обладает сильным противокашлевым действием. Взрослые осуществляют ингаляции до еды по 15 мл 3 раза в сутки. Для детей от 3 до 6 лет используется 5 мл 2 раза в сутки. После 6 лет применяют 10 мл 3 раза в сутки.
Лазолван, Амброгексал. Раствор для ингаляций, разжижающий и выводящий мокроту. В основе средства лежит амброксола гидрохлорид. По инструкции к применению средство используют с 2-летнего возраста в концентрации 2 мл до 2 раз в сутки. Детям старше 6 лет: 3 мл 2 раза в день. Взрослым: 4 мл 3 раза в сутки.
Минеральная вода Боржоми или Нарзан. В них содержится на соль, которая способствует увлажнению слизистой оболочки. Раствор можно применять для любых возрастов. В детском возрасте используют 3-4 мл 2-3 раза в сутки. Взрослым: 5 мл 3-4 раза в сутки.
Хлорофиллипт. Обладает антисептическим эффектом. Подходит для бронхита с гнойной мокротой. Разведение осуществляют в концентрации 1 мл препарата на 10 мл физраствора. Детям делают ингаляции 2 в день по 3 мл раствора. Взрослым можно делать 4 ингаляции в день концентрации 5 мл раствора.
АЦЦ, Флуимуцил. Сильно разжижают и выводят мокроту. Детям с 2 до 6 лет применяют 2 мл средства до 2 раз в день. С 6 до 12 лет дозировка увеличивают до 2 мл 3 раза в сутки. Взрослым можно использовать 3 мм до 4 раз в сутки.
Пульмикорт. Относится к гормональным веществам на основе будесонида. Показан при воспалительном бронхите. Его разводят в соотношении 1 мл препарата на 2 мл физраствора. Детям от 6 месяцев и старше применяют дозировку 0,25- 0,5 мг за 1 сутки. Для взрослых дозировку увеличивают до 2 мг в сутки.
Чтобы не переразжижить мокроту, все дозировки следует соблюдать полностью.
Бронхоспазм
При бронхоспазме сужается просвет бронхов, поэтому мокрота не может выйти наружу.
Беродуал. Расширяет просвет бронхов, степень действия зависит от количества препарата. Для детей до 6 лет средство должно применяться не более 10 капель. Детям старше 6 лет применяют до 40 капель, в зависимости от тяжести заболевания. Взрослым можно применять по 80 капель в тех же критериях.
Пульмовент. Раствор для ингаляций, по инструкции устраняет спазм бронхов. Детям до 6 лет назначают до 12 капель. После 6 лет используют до 24 капель. Взрослым – до 48 капель. Применяют 3-4 раза в день.
Бронхоспазм – опасное состояние, которое необходимо быстрее устранить.
Насморк
Перед проведением ингаляции рекомендуется прочистить носовые ходы, чтобы пары проходили беспрепятственно.
Синупрет. Растительное средство, снимающее воспаление, отек. Обладает небольшим антибактериальным действием. Устраняет воспаление в носовых пазухах. Используют для детей от 2 лет. Его разводят соотношении 1 мл препарата на 2 мл физраствора. Применяют 2 раза в сутки. Для детей от 6 лет разведение 1:2, применяют 2 раза в сутки. Для взрослых разведение 1:1, применяется в 3 раз в сутки.
Эвкалиптовое масло. Препарат разводят в соотношении 7 капель на 100 гр. раствора. Вдхание может осуществляться только с помощью паровых приборов, но не небулайзеров. Обладает увлажняющим, антибактериальным действием. Снимает раздражение и воспаление.
Физраствор. Это наиболее подходящее средство, практически не имеет противопоказаний, применяется в любом возрасте. Родители должны знать, как делать ингаляции с физраствором ребенку. Используют концентрацию 2 мл для детей, 4-5 мл – для взрослых. Ингаляции делают 2-3 раза в сутки. Как заправить ингалятор физраствором: жидкость помещается в контейнер и плотно закручивается крышкой, подсоединяются трубочки и маска.
Также можно применять ингаляции с помощью Нарзана и Боржоми в той же концентрации.
Гайморит
Гайморит – воспалительный процесс в носовых пазухах. Применяются те же препараты, что и при насморке, но обязательно должны употребляться системные антибактериальные средства.
Фарингит
Фарингит – воспаление горла и окружающей лимфоидной ткани.
Тонзилгон Н. Растительное, антисептическое средство. Подходит для детей с самого рождения. Для детей с 1 года применяют 1мл препарата на 2 мл физраствора. Для взрослых используется в отношении 1:1. Используют 1-2 раза в сутки.
Ротокан. Это средство на основе ромашки, календулы. Обладает антисептическим, успокаивающим действием. Для получения необходимой жидкости 10 мл препарата разводят 50 мл физраствора. Для детей используют концентрацию 2 мл 2 раза в сутки, взрослым можно использовать 4мл 4 раз в сутки.
При фарингите средства используются редко, в основном применимы для полоскания.
Ларингит
Ларингит – воспаление гортани, которое сопровождает простудное заболевание.
Дексаметазон. Гормональное средство, показано для снятия воспаления. Как сделать раствор для ингаляции: 2 мл препарата на 2 мл физраствора. Показан к применению с трёхлетнего возраста. Рекомендуется единократное использование для устранения лающего кашля.
Применяют те же препараты, что и при фарингите.
Рекомендовано перед применением гормонального средства проконсультироваться с терапевтом для снижения риска побочных эффектов.
Ангина
Ангина – гнойное воспаление миндалин.
Хлорофиллипт в том же разведении, что и для бронхита.
Мирамистин. Обладает антисептическим, успокаивающим действием. Как приготовить раствор для ингаляции: 2 мл средства на 2 мл физраствора. Ингаляции 2 раза в сутки.
Если появилось побочное действие от выбранного препарата, следует незамедлительно прекратить его употребление. После завершения лечения рекомендуется повторно пройти обследование у врача.