при сепсисе какие показатели крови
Что такое сепсис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Файзуллина А. З., флеболога со стажем в 6 лет.
Определение болезни. Причины заболевания
Сепсис — это инфекционное заболевание, которое развивается в результате постоянного или периодического проникновения в кровь различных микроорганизмов и их токсинов. При сепсисе страдают все органы и системы.
Заболеваемость сепсисом
Существуют большие региональные различия в заболеваемости и смертности от этой патологии: примерно 85 % случаев и смертей, связанных с сепсисом, приходятся на страны с низким и средним уровнем дохода.
Причины сепсиса
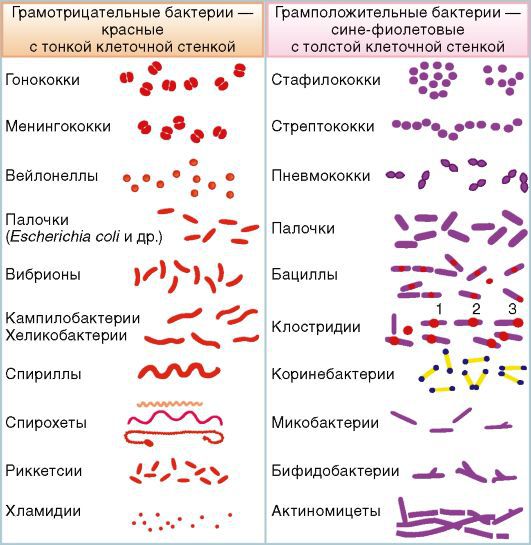
Инфекционные причины. Сепсис, вызванный грамположительной и грамотрицательной флорой, встречается примерно с одинаковой частотой. Грамотрицательные бактерии менее восприимчивы к антибиотикам, поэтому чаще вызывают инфекционный процесс, однако роль грамположительных бактерий в развитии сепсиса увеличивается.
Грамотрицательные бактерии. Чаще всего возбудителями становятся кишечная палочка, протей, синегнойная палочка и т. п. Увеличилась частота возникновения сепсиса при заболеваниях, вызываемых клебсиеллой и энтеробактериями. В основном эти микроорганизмы вызывают внутрибольничный сепсис у пациентов в отделениях реанимации и интенсивной терапии. Это связано с увеличением количества пациентов на длительной искусственной вентиляции лёгких и распространённым применением в лечебной практике цефалоспоринов третьего поколения и гентамицина.
Грамположительные бактерии. Сепсис могут вызвать стрептококки и пневмококки. Возросло число устойчивых к некоторым антибиотикам штаммов стафилококка.
Грибки. Увеличился риск развития грибкового сепсиса, например, связанного с кандидой. Грибковый сепсис чаще развивается у следующих групп пациентов:
Неинфекционные причины. Некоторые хронические заболевания также могут предрасполагать к сепсису: сахарный диабет, ожоговая болезнь, церебральный паралич и др.
Симптомы сепсиса
Специфических симптомов нет. Клиническая картина часто включает в себя различные изменения:
Параллельно с общей картиной могут присутствовать признаки первичного очага инфекции ( нагноение раны, ожога, фурункул и др.), которые должны помочь врачу поставить верный диагноз. Первичный очаг может появиться и во внутренних органах (пневмония, холецистит, аппендицит, пиелонефрит, эндометрит, остеомиелит и др.).
Патогенез сепсиса
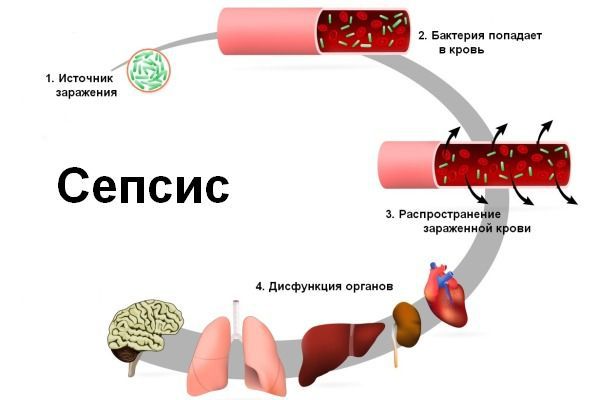
Инфекция попадает в организм через входные ворота — повреждённые кожные покровы и слизистые оболочки. Из первичного очага микроорганизмы постоянно или периодически поступают в кровеносное русло, в результате чего развивается бактериемия (наличие бактерий в крови).
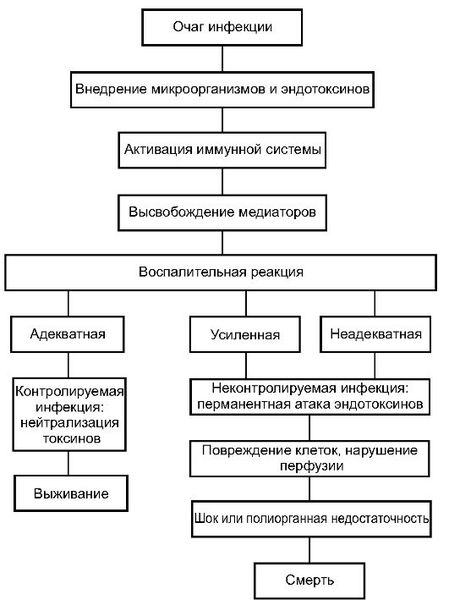
1 этап — локальная продукция ряда цитокинов. Возбудитель выделяет в кровь токсины, которые взаимодействуют со специфическими рецепторами на поверхности Т-лимфоцитов, макрофагов и других иммунных клеток. В результате этого взаимодействия вырабатываются цитокины — белки, которые контролируют иммунную и воспалительную реакцию. Провоспалительные цитокины вызывают воспаление, а противовоспалительные подавляют его. Цитокины сначала действуют в очаге воспаления: выполняют защитные функции и включают процесс заживления раны.
2 этап — выброс малого количества цитокинов в системный кровоток. На данном этапе цитокины работают уже на системном уровне, т. е. по всему организму. За счёт поддержания баланса между про- и противовоспалительными цитокинами в нормальных условиях создаются предпосылки для заживления ран, уничтожения патогенных микроорганизмов и поддержания постоянства внутренней среды.
3 этап — генерализация воспалительной реакции. При неблагоприятных условиях цитокины накапливаются в системном кровотоке в сверхвысоких количествах, при этом начинают действовать разрушительно. Происходит повреждение эндотелия (внутреннего слоя кровеносных сосудов). Повреждение эндотелиальных клеток нарушает микроциркуляторный кровоток — движение крови по микрососудам: артериолам, капиллярам и венулам.
Органоспецифическая патофизиология
Прогрессирующее развитие синдрома полиорганной недостаточности при сепсисе затрагивает лёгкие, сердце, печень, почки и мозг. Причём поражения могут варьироваться от одного органа к другому. Определённые факторы, в том числе возраст и сопутствующие заболевания, способствуют отказу органов во время сепсиса.
Сердце при сепсисе может быть сильно поражено. Тяжёлый сепсис обычно ассоциируется со снижением фракции выброса левого желудочка и высвобождением тропонина (белка, который является маркером повреждения миокарда). Повышение тропонина предполагает летальный исход даже при отсутствии ишемической болезни сердца и независимо от гемодинамического статуса, который включает показатели движения крови по сосудам (например, артериальное давление и пульс). Это указывает на то, что повреждение миокарда может быть проявлением более глобального процесса, затрагивающего несколько органов. В связи с этим стали использовать термин «ишемия потребления», который подразумевает состояние повреждения миокарда в условиях тяжёлого сепсиса из-за нехватки кислорода.
Почки. У большинства больных с сепсисом выявляются различные по тяжести нарушения функции почек. Многочисленные механизмы, включая воспаление, окислительный стресс, повреждение митохондрий и гипоперфузию (недостаточное кровообращение органа), вероятно, способствуют развитию острой почечной недостаточности во время сепсиса.
Спутанность сознания является наиболее распространённым клиническим проявлением сепсиса со стороны центральной нервной системы.
Имеются данные об апоптозе ( запрограммированной гибели) нейронов в определённых областях головного мозга при летальном исходе септического шока. Согласно другим исследованиям, воспалительные цитокины попадают в мозг из-за изменений гематоэнцефалического барьера (между кровеносной и центральной нервной системой), которые вызваны повреждением эндотелия.
Классификация и стадии развития сепсиса
Если определить первоначальную причину невозможно, сепсис является первичным (редко встречается). Вторичный сепсис имеет явную причину в виде гнойного воспаления.
По характеру первичного очага:
Виды сепсиса
В. Л. Белянин и М. Г. Рыбакова (2004) выделяют разновидности сепсиса в зависимости от остроты и длительности течения:
По особенностям клинической картины:
В зависимости от возбудителя инфекции:
Клиническая классификация сепсиса, предложенная согласительной конференцией Американского колледжа пульмонологов и Общества специалистов критической медицины (ACCP/SCCM, 1992), включает:
Осложнения сепсиса
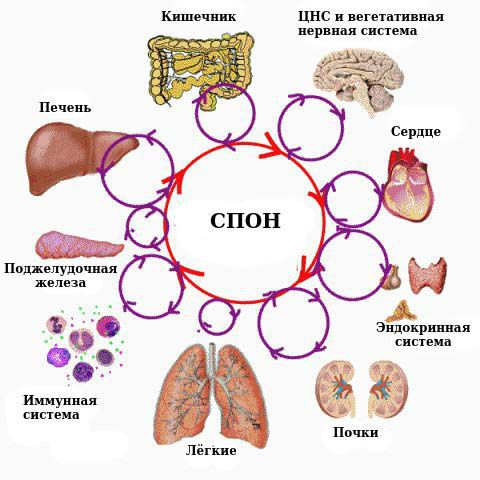
Осложнениями сепсиса являются септический (токсический) шок и связанный с ним синдром полиорганной недостаточности (СПОН), который определяется наличием острого повреждения функций органов и систем.
Септический шок является жизнеугрожающим осложнением сепсиса и включает в себя три механизма: снижение объёма циркулирующей крови, нарушение оксигенации (снабжения тканей кислородом) и высвобождение провоспалительных медиаторов.
Септический шок может быть следствием заражения грамотрицательной флорой (в этом случае его называют эндотоксическим шоком) и грамположительной флорой (экзотоксический шок).
Выявляют три стадии шока:
Чтобы сепсис не перешёл в септический шок, необходима адекватная и своевременная специализированная медицинская помощь в условиях стационара.
Диагностика сепсиса
У больных с тяжёлым сепсисом наблюдается:
В связи с этим для диагностики сепсиса выполняются следующие исследования:
1. Лабораторные исследования для оценки органной дисфункции:
2. Микробиология:
3. Визуализирующие исследования выполняются в соответствии с симптомами, признаками и лабораторными исследованиями:
Лечение сепсиса
Недавно было предложено, чтобы в течение первого часа после клинического признания сепсиса выполнялись несколько аспектов диагностики и ведения: получение культур крови, измерение уровня лактата, доставка антибиотиков, начало жидкостной реанимации и применение вазопрессоров, если это необходимо для поддержания систолического артериального давления > 65 мм рт. ст. [13] Но способность достичь всего этого в клинической практике ставится под сомнение многими клиницистами.
Антимикробное и другое поддерживающее лечение должно быть начато срочно и одновременно. Прогноз определяется в первую очередь своевременным введением антибиотиков и внутривенных жидкостей.
2. Хирургическое лечение. Чтобы вовремя провести хирургическое лечение, важно контролировать состояние инфицированных тканей и органов (например, некротического сегмента кишечника), инфицированных катетеров, а также имплантируемых протезов и устройств.
Принципы хирургического лечения:
1. Дренирование полостей скопления гноя — вскрытие абсцессов с целью удаления гнойного содержимого и предотвращения распространения гнойно-воспалительного процесса на окружающие органы и ткани. Предпочтение стоит отдавать менее инвазивным процедурам, если это возможно: например, вместо открытого промывания брюшной полости лучше применять чрескожное дренирование.
Прогноз. Профилактика
Профилактика. Рекомендации для предупреждения сепсиса:
Сепсис и септический шок: признаки и диагностика
Сепсис – это потенциально опасное для жизни состояние, вызванное реакцией организма на инфекцию. Организм обычно выделяет химические вещества в кровь для борьбы с инфекцией. Сепсис возникает, когда реакция организма на эти химические вещества нарушается, вызывая изменения, которые могут нарушить функцию многих органов.
Если сепсис переходит в септический шок, кровяное давление резко падает. Это может привести к смерти.
Сепсис вызывают инфекции и может случиться с кем угодно. Сепсис наиболее распространен и наиболее опасен для:
На ранних стадиях сепсис лечат с помощью антибиотиков и большого количества капельниц, повышающих шансы на выживание.
Признаки и симптомы сепсиса
Для постановки диагноза сепсис у вас должна быть вероятная или подтвержденная инфекция и все следующие признаки:
Признаки и симптомы септического шока
Когда обратиться к врачу
Чаще всего сепсис встречается у людей, которые госпитализированы или недавно были госпитализированы. Люди в отделении интенсивной терапии особенно уязвимы для развития инфекций, которые могут привести к сепсису. Если у вас появятся признаки и симптомы сепсиса после операции или после госпитализации, немедленно обратитесь за медицинской помощью.
Причины сепсиса
Хотя любой тип инфекции – бактериальная, вирусная или грибковая – может привести к сепсису, наиболее вероятные варианты:
Факторы риска
Сепсис и септический шок чаще встречаются:
Осложнения при сепсисе
По мере развития сепсиса нарушается кровоснабжение жизненно важных органов, таких как мозг, сердце и почки. Сепсис может вызвать образование тромбов в ваших органах, руках, ногах, пальцах рук и ног, что приводит к различной степени недостаточности органов и гибели тканей (гангрена).
Большинство людей выздоравливают от легкого сепсиса, но от септического шока смертность составляет около 40 процентов. Кроме того, эпизод тяжелого сепсиса может подвергнуть вас большему риску будущих инфекций.
Диагностика сепсиса
Врачи часто проводят несколько тестов, чтобы попытаться определить основную инфекцию.
Анализы крови
Образцы крови, взятые из двух разных участков, проверяются на:
Другие лабораторные исследования
В зависимости от ваших симптомов, ваш врач может также провести тестирование одной или нескольких из следующих биологических жидкостей:
Визуализация
Если место заражения неочевидно, ваш врач направит вас на один из следующих тестов:
Диагностика сепсиса
Постановка (или предположение) диагноза сепсиса входит в функциональные обязанности врача любой специальности вне зависимости от стажа и места работы. Следует подчеркнуть, что указанные в предыдущем разделе клинико-лабораторные критерии не являются высокоспецифичными для сепсиса. Тем не менее, регистрация этих критериев служит основанием для предположения диагноза сепсис и начала диагностического поиска инфекционного очага.В настоящее время международным экспертным сообществом настоятельно рекомендуется ежедневный скрининг тяжелых пациентов, имеющих риск инфицирования, особенно пациентов, госпитализирован-ных в ОРИТ, для своевременного выявления как минимум клинических признаков сепсиса и как можно более раннего начала адекватной антимикробной и патогенетической терапии.Минимальный объем исследований, который должен быть выполнен при подозрении на сепсис включает в себя:
− общий анализ крови с тромбоцитами (имеет место снижение уровня тромбоцитов);
− коагулограмму (отмечается удлинение АЧТВ, протромбинового и тромбинового времени, снижение содержания фибриногена и повышение уровня D-димеров);
− определение группы крови и Rh-фактора;
− биохимический анализ крови (общий белок, альбумин, общий и прямой билирубины, мочевина, креатинин, натрий, калий, кальций, хлор, трансаминазы, глюкоза);
− КОС (рН и газы артериальной крови);
− рентгенографию органов грудной клетки;
− микроскопию и посев материала из предполагаемого первичного очага;
Микробиологическое исследование крови.
«Золотым стандартом» в диагностике сепсиса является бактериологическое исследование периферической крови (гемокультура).
Клиническая значимость регистрации бактериемии:
− подтверждение диагноза и определение этиологии инфекционного процесса;
− доказательство механизма развития н(апример, катетер-ассоциированый сепсис);
− для некоторых ситуаций аргументация тяжести течения патологического процесса (например, инфекционный эндокардит);
− обоснование выбора или смены режима антибиотикотерапии;
− оценка эффективности терапии.
Отсутствие бактериемии не должно исключать возможность диагноза при наличии критериев сепсиса! При соблюдении строгих требований к правильному забору мате-риала и использовании современных микробиологических методик положительнаягемокультура при сепсисе наблюдается более чем в 50 % случаев. При выделении типичных патогенов (Staphylococcusaureus,Streptococcuspneumoniae, Klebsiellapneumoniae, Pseudomonasaeruginosa,Acinetobacterbaumannii, грибы) для постановки диагноза, как правило, достаточно одного положительного результата. Однако при выделении микроорганизмов, являющихся кожными сапрофитами и способных кон-таминировать образец (Staphylococcusepidermidis, другие коагулазонегативные стафилококки, дифтероиды), для подтверждения истинной бактериемии требуются как минимум две положительные гемокультуры.
Показания для забора крови на стерильность:
− признаки полиорганной дисфункции.
Для проведения адекватного микробиологического исследования крови следует строго соблюдать следующие правила:
1. Кровь для исследования необходимо брать до назначения антибиотиков. Если больной уже получает антибактериальную терапию, то кровь следует брать непосредственно перед очередным введением препарата.
2. Стандартом исследования крови на стерильность является забор материала из двух периферических вен с интервалом до 30 мин, при этом из каждой вены кровь необходимо отбирать в два флакона (со средами для выделения аэробов и анаэробов).
Забор крови на самом пике лихорадки не повышает чувствительности метода.
3. Дополнительно рекомендуется произвести забор крови из каждого сосудистого катетера, если он был установлен за 48 ч или более до исследования.
4. Кровь для исследования необходимо брать из периферической вены. Не показано преимуществ забора крови из артерии.
5. Брать кровь из периферической вены следует, тщательно соблюдая правила асептики. Кожу в месте венепункции дважды обрабатывают раствором йода или повидон-йода концентрическими движениями от центра к периферии в течение 1 мин. Непосредственно перед забором кожу обрабатывают 70%-ным спиртом. Каждую пробу (около 10 мл крови или в объеме, рекомендованном инструкцией производителя флаконов) забирают в отдельный шприц.
6. При наличии установленного (предполагаемого) инфекционного очага следует проводить микробиологическое исследование субстрата (мочи, ликвора, мокроты и т. д.) из вероятного очага инфекции и периферической крови. Если из предполагаемого очага инфекции и периферической крови выделяется один и тот же микроорганизм, его этиологическую роль в развитии сепсиса следует считать доказанной.
7. При наличии факторов риска грибковой этиологии сепсиса дополнительно следует выполнять посев крови на специальные селективные среды (среда Сабуро). Биологические лабораторные маркеры сепсиса. Одним из наиболее значимых ограничений использования бактериологического исследования крови для подтверждения диагноза является продолжительное время, необходимое для выполнения данного исследования (не менее 72 ч). Кроме того,гемокультура может быть ложноотрицательной у пациентов, заболевание которых вызвано медленнорастущими микроорганизмами, микроорганизмами, требующими особых условий культивирования или присутствующими в малых концентрациях, а также у пациентов, получающих на момент взятия крови для исследования антимикробную терапию. Вследствие этого в настоящее время наблюдается интенсивное развитие методик, основанных на определении различных биологических лабораторных маркеров (биомаркеров). Существующие биомаркеры сепсиса позволяют более эффективно исключать наличие инфекции, чем подтверждать ее присутствие, т. е. обладают в основном отрицательной предикативной ценностью. Помимо этого, биомаркеры потенциально могут использоваться для прогнозирования развития органной дисфункции, определения режима эмпирической антибактериальной терапии, а также для контроля за эффективностью проводимого лечения.
В табл. 1суммированыбиомаркеры сепсиса, эффективность которых продемонстрирована как минимум в одном клиническом исследовании.
Однако из перечисленных в табл.1 биомаркеров сепсиса только некоторые имеют доказательную базу, основанную на крупных международных рандомизированных исследованиях, и широко внедрены в клиническую практику:С-реактивный белок ипрокальцитонин (ПКТ) — преимущественно для идентификации бактериальной этиологии, маннан/антиманнан и 1,3-β-D-глюкан — для грибковой этиологии сепсиса. Однако стоит отметить, что даже эти маркеры не являются строго специфичными для подтверждения наличия инфекции и, соответственно, сепсиса.
Концентрация С-реактивного белка в сыворотке крови свыше 87 мг/л указывает на наличие инфекции с чувствительностью 93,4 % и специфичностью 86,1 %, а ее комбинация с лихорадкой более 38,2 °С повышает специфичность методики до 100 %. Учитывая неспецифичность С-реактивного белка, изменения его уровня в динамике обладают большей диагностической ценностью, чем однократное определение. Увеличение уровня свыше 41 мг/л указывает на развитие инфекции с чувствительностью 92,1 % и специфичностью 71,4 %, а повышение при повторном измерении свыше 87 мг/л — с чувствительностью и специфичностью 92,1 и 82,1 % соответственно.
В ряде исследований было также убедительно продемонстрировано, что повышение уровня С-реактивного белка свыше 100 мг/л с высокой степенью вероятности свидетельствует о бактериальной этиологии сепсиса, до 100 мг/л — о грибковой этиологии. Однако уровень С-реактивного белка как острофазового повышается практически при любом состоянии, сопровождающемся развитием воспалительной реакции, в том числе при ревматоидном артрите. Кроме того, его повышение происходит через 12–24 ч от начала инфекционного процесса, что резко снижает его диагностическую ценность в начальном периоде сепсиса, когда эффект от начатой антимикробной терапии максимален.
ПКТ представляет собой предшественник гормона кальцитонина и присутствует в сыворотке крови здоровых людей в очень низких концентрациях (0,033 нг/мл). Однако при развитии инфекционного процесса в течение 2–4 ч его уровень повышается более чем в 1000 раз, достигая пика через 6–8 ч. Пороговым значением, указывающим на необходимость назначения антибактериальной терапии при наличии клинической симптоматики, служит повышение уровня ПКТ свыше 0,25 мкг/л. При значении ПКТ ниже 0,25 мкг/л, но сохраняющемся подозрении на наличие бактериальной инфекции, рекомендуется повторно определить уровень ПКТ через 6–24 ч. При отсутствии повышения уровня в динамике вероятность наличия бактериальной инфекции не превышает 5 %.
Рекомендуется динамическое определение уровня ПКТ (1 раз в2–3 дня) у пациентов, находящихся на антибактериальной терапии, для контроля за эффективностью проводимого лечения и определения времени отмены антибиотика. Снижение ПКТ на 25–35 % в течение 3 дней указывает на эффективность проводимой антибактериальной терапии. Снижение ПКТ на 80–90 % от максимального уровня, зафиксированного у данного пациента, может служить основанием для отмены антибактериальных препаратов.
Определение ПКТ особенно актуально для дифференциальной диагностики бактериального сепсиса, однако необходимо учитывать, что его уровень может быть ниже порогового значения (0,25 мкг/л) у пациентов с дыхательной или сердечно-сосудистой недостаточностью, а также у пациентов с тяжелыми множественными сопутствующими заболеваниями, что связано с более медленным ростом уровня ПКТ у данной категории пациентов.Кроме того, ложноотрицательные низкие уровни ПКТ могу наблюдаться на ранних этапах инфекционного процесса (в первые 6 ч), у пациентов с подострым эндокардитом, а также при локализованных инфекциях. Высокие ложноположительные уровни ПКТ могут наблюдаться у пациентов:
− в первые 72 ч после серьезной травмы, обширного хирургического вмешательства, тяжелых ожогов, применения иммуноглобулинов и прочих лекарственных средств, стимулирующий выделение провоспалительных цитокинов;
− с инвазивными грибковыми инфекциями;
− с малярией, вызванной Pl. falciparum;
− с продолжительным или тяжелым кардиогенным шоком, продолжительным нарушением кровоснабжения органов;
− с мелкоклеточным раком легкого или с C-клеточной карциномой щитовидной железы;
− с острым панкреатитом;
− с инфарктом миокарда;
− рецепиентов после пересадки почки;
− новорожденных детей в первые 48 ч после рождения.
В вышеперечисленных случаях установления как ложноотрицательных, так и ложноположительных значений ПКТ при наличии подозрения на бактериальный сепсис также рекомендуется повторить определение уровня ПКТ через 6–24 ч. При отсутствии динамики уровня ПКТ назначение/продолжение антибактериальной терапии не показано.
Ввиду того, что для выполнения микологического исследования крови необходимо время (не менее 5 суток), а его чувствительность не превышает 50–75 %, при подозрении на грибковую этиологию сепсиса и наличии возможности одновременно с посевом крови на специальную питательную среду необходимо выполнить определение уровня 1,3-β-D-глюкана илиманнана/антиманнана в сыворотке крови ввиду высокой отрицательной предикативной ценности обоих методов в отношении наиболее частых возбудителей грибковых инфекций в общесоматических стационарах Candidaspp. и Aspergillusspp. Определение маннана/антиманнана позволяет определить наличие инвазивной грибковой инфекции в среднем за 6–9 дней до появления положительной гемокультуры (чувствительность и специфичность данного метода составляют 73–80 и 80–85 % соответственно). Определение 1,3-β-D-глюкана также позволяет выявить с относительно высокими чувствительностью (> 62,5 %) и специ-фичностью (> 80 %) наличие инвазивной грибковой инфекции на 1–3 дня раньше по сравнению с методом гемокультуры.
В случае отрицательного результата определения маннана/антиманнана у пациента с факторами риска грибковой инфекции и наличием поражения легочной ткани (особенно в виде первичного септического очага) целесообразно дополнительно определить уровень галактоманнанав сыворотке крови.
Однако при этом следует помнить, что вышеуказанные методы не позволяют подтвердить или исключить грибковые инфекции, вызванные рядом сравнительно более редких возбудителей (игомицеты, Cryptococcusspp. и др.), чаще встречающихся в специализированных стационарах (гематологических, онкологических, инфекционных и т. д.). Кроме того, основным отрицательным моментом определения маннана и антител к нему является высокая частота (более 20 %) ложноположительных и ложноотрицательных реакций.
Ложноположительные результаты исследования на 1,3-β-D-глюканимеют место:
− после инфузии пациенту раствора альбумина, иммуноглобулинов;
− при использовании марлевых повязок;
− при нахождении пациента на гемодиализе.
Кроме вышеперечисленныхбиомаркеровдостаточно широко обсуждается возможность использования в диагностике сепсиса пресепсина. Данный маркер является чрезвычайно перспективным с позиций патофизиологии сепсиса, так как представляет собой продукт превращений мембранного белка (рецептора) моноцитов/макрофагов (mCD14) под воздействием эндотоксинов бактериальной клетки, уровень которого повышается только при воспалительных процессах, сопровож-дающихся фагоцитозом, и коррелирует с их выраженностью и тяжестью течения. Однако данные проведенных в отношении пресепсина клинических (в большинстве случаев небольших по объему) и лабораторных исследований несколько противоречивы, что требует более углубленного изучения данного биомаркера и не позволяет однозначно рекомендовать его для использования в клинической практике.
Другие методы диагностики сепсиса. В диагностике сепсиса также возможно использовать методики, основанные на исследовании крови с помощью полимеразной цепной реакции в реальном времени (SeptiFast®, SeptiTest® и др.) или гибридизации insitu (например, PNA-FISH — Peptidenucleicacidfluorescentinsituhybridization), которыепозволяютопределитьэтиологию септического процесса в течение нескольких часов после забора материала от пациента, причем их чувствительность и специфичность достигает 94–99 и 98 % соответственно.
Однако в настоящее время данные методики можно применять лишь как дополнение к традиционному микробиологическому исследованию, так как они отлично идентифицируют микроорганизм, но неспособны дать детальную информацию о его чувствительности к антимикробным препаратам, ограничиваясь определением лишь нескольких наиболее ключевых маркеров резистентности (например,генов отвечающих за продукцию металло-β-лактамаз или сериновыхкарбапенемаз у грамотицательных бак-терий, гена, отвечающего за модицификацию пенициллин-связывающего белка уметициллин-резистентных стафилококков и т. д.). Дополнительными негативными моментами являются: способность идентифицировать только заранее предопределенный спектр микроорганизмов и относительно высокая вероятность ложноположительных результатов исследования в связи с контаминацией.
Врач лаборант ЦДЛ городской больницы
Константин Костюк
Приемная главного врача
(+375 214) 50-62-70
(+375 214) 50-62-11 (факс)
Канцелярия
(+375 214) 50-15-39 (факс)