с каким углом плоскостопия не берут в армию
Плоскостопие: виды, профилактика и лечение
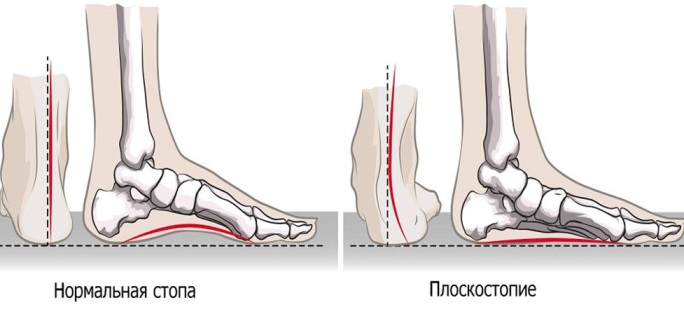
Плоскостопие у детей либо взрослых – это патологическое состояние, при котором вся подошва одной или обеих ног касается земли в положении стоя. Обычно внутренняя часть стопы (так называемый свод) немного приподнята над землей. При симптомах плоскостопия у взрослых, подростков либо детей практически нет свода или щели между кожей и полом. Плоскостопие влияет на осанку, может вызвать проблемы с лодыжками и коленями, что может изменить положение ног.
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
Виды и степени плоскостопия
Выделяют продольный свод стопы, который формирует арку с внутренней стороны от основания большого пальца до пятки, и поперечный, от основания большого пальца до мизинца. За счет сводов и подвижного сочленения костей стопа пружинит при ходьбе и смягчает удары. Соответственно, выделяют три типа патологии:
Кроме формы важно определение степени плоскостопия. От этого зависит тяжесть проявлений и лечение, развитие осложнений.
Для поперечного плоскостопия выделена 4 степень, с высоким углом отклонения.
Берут ли в армию с плоскостопием?
Для юношей важен вопрос – с каким плоскостопием не берут в армию. По данным на 2020 год не берут в армию и не подлежат призыву парни:
Они призываются только в военное время, получая на руки военный билет.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
Методы лечения плоскостопия
Лечение плоскостопия зависит от симптомов и первопричины заболевания у взрослых либо детей. В некоторых случаях вмешательств не требуется, если состояние не вызывает боли или каких-либо других трудностей, не прогрессирует. Врач порекомендует конкретные варианты лечения, которые зависят от возраста и причин патологии.
Большинство случаев плоскостопия у детей являются генетическими. Однако их ступни гибкие от природы.
Исправление плоскостопия подразумевает:
Варианты безоперационного лечения для предотвращения развития плоскостопия и его симптомов у взрослых:
Кроме того, важна потеря веса, занятия физической культурой и полноценный отдых. Если безоперационные методы лечения не избавляют от болей, напряжения и проблем, связанных с плоскостопием, тогда следующим вариантом может быть операция.
Профилактика
Основные методы профилактики плоскостопия: регулярный осмотр ортопеда по мере взросления ребенка, подбор правильной обуви, физическая активность для гармоничного развития стопы. У взрослых это профилактика травм, контроль веса и подбор обуви по размеру и полноте стопы.
С каким углом плоскостопия не берут в армию
Плоскосто́пие — изменение формы стопы, характеризующееся опущением её продольного и поперечного сводов.
Уплощение продольного свода стопы приводит к развитию продольного плоскостопия, а распластанность переднего ее отдела — к поперечному. Часто плоскостопие сочетается с другими деформациями.
Различают врожденное и приобретенное плоскостопия.
Врожденное плоскостопие встречается редко, в основном это продольное плоскостопие
Причиной врожденного плоскостопия являются пороки развития структурных элементов стопы во внутриутробном периоде.
Приобретенное плоскостопие наблюдается при нарушении кальций-фосфорного обмена (например, рахите), парезах и параличах мышц нижних конечностей (например, после перенесенного полиомиелита), после повреждений (например, неправильно сросшегося перелома костей голени), а также в результате наследственной предрасположенности, перегрузки нижних конечностей, избыточного веса и других неблагоприятных влияний.
Приблизительно до 7-летнего возраста у детей происходит естественное формирование продольного свода стопы, поэтому пониженный свод специального лечения не требует, но нуждается в постоянном наблюдении для выявления неблагоприятной динамики его развития
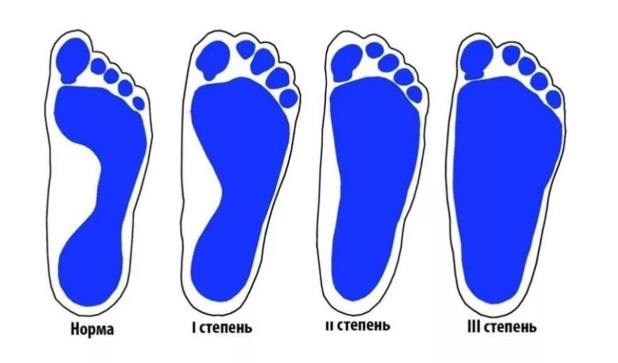
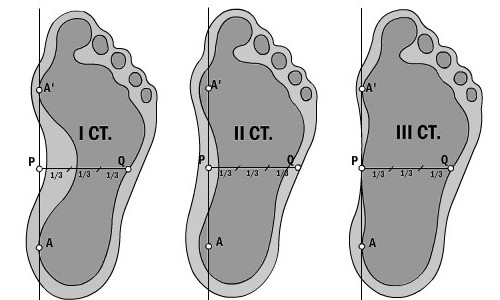
Степень деформации стопы определяет соответствующие степени плоскостопия, всего их три.
Первая степень плоскостопия характеризуется отсутствием видимой деформации, что обуславливается пока еще слабой выраженностью сопутствующих изменений. При первой степени плоскостопия появляется быстрая утомляемость ног. Болезненность не явная, пациент может ощущать дискомфортные ощущения при надевании обуви. Иногда возможна отечность в утренние часы.
Вторая степень плоскостопия характеризуется умеренной выраженностью плоскостопия. Свод стопы на данном этапе прогрессирования заболевания исчезает, симптоматика усиливается. Так, боль становится более сильной, проявляется значительно чаще, помимо этого отмечается ее распространение к области лодыжек, а также к голени. Плавность походки на данном этапе проявления заболевания утрачивается, мышцы стопы утрачивают свойственную им эластичность.
Третья степень плоскостопия проявляется в еще более выраженной форме, чему сопутствует также и усиление деформации. Отечность и боль в стопах становятся постоянными спутниками общего состояния пациентов, помимо этого появляется очень сильная головная боль. Из болевых ощущений также присутствует боль в области поясницы. Отмечается снижение трудоспособности, затруднения возникают даже при необходимости преодоления незначительных расстояний. 3 степень плоскостопия данной формы лишает человека возможности с ней ходить, будучи обутым в обычную обувь ввиду крайней степени выраженности процессов деформации.
Внешние признаки плоскостопия зависят от степени выраженности, и как правило, заметны при второй и третей степени, проявляются в:
Наблюдается деформированные стопы: плоская стопа, искривленные, непропорциональной длины пальцы ног, «косточка» на большом пальце, деформация коленных суставов, непропорциональное развитие мышц ног и голени.
Лечение врожденного плоскостопия консервативное. С первых дней жизни накладывают этапные гипсовые повязки, назначают ортопедическую обувь, лечебную гимнастику, физиотерапевтическими процедурами и массаж.
Лечебные меры, применяемые к взрослому человеку, могут лишь улучшить его состояние. В то время как у детей полное выздоровление реально, поскольку стопы ребенка только начинают формироваться полностью.
Консервативное лечение взрослых заключается в применение медикаментов в комбинации физиотерапевтическими процедурами и лечебной гимнастикой. Такая физкультура выбирается конкретно под больного, врач-ортопед обязательно учитывает возраст, степень болезни и ее форму. Отлично помогает массаж и гидромассаж стоп. Ортопедические стельки при заболевании восстанавливают требуемый подъем сводов стопы, корректируют нормальное положение стопы, обеспечивают комфорт при ходьбе.
При установленном врачом плоскостопии, необходимо делать лечебную гимнастику. Приблизительный комплекс упражнений представлен ниже:
1) Ноги установить на ширине плеч. Далее стопы разворачиваются, сначала соединяются пятки, потом носки. Сделать не меньше 12 повторений.
2) Вращение. Сидя на кресле либо стоя, установите пятки на ширину плеч. Вращайте стопы необходимо в две стороны. Сделайте 12 повторений.
3) Установка стоп. Выполняется в сидячем или стоячем положении. Ставьте стопы на внешнюю, а потом на внутреннюю поверхность поочередно. Сделайте 15 раз.
4) Низкие выпады. Встаньте ровно. Выполните передний выпад ногой. Далее переворачиваетесь в другую сторону и делаете то же самое. В обязательном порядке удерживайте спину прямой. Следует повторить 15 раз.
5) Ходим на месте. Делайте быстрые шаги. Стопы смотрят во внутрь, ноги сгибаемы в коленях. Не двигайте плечами, держитесь ровно, ноги при этом активно задействованы. Дыхание спокойное, упражнение выполняется полминуты.
Для детей весь комплекс ЛФ выполняется в игровой форме.
Показания к хирургическому лечению:
Чем опасно плоскостопие?
Стопа при плоскостопии теряет амортизирующее свойство, и ударная волна распространяется вверх по скелету. В результате повышается нагрузка на позвоночник и суставы, возникает защемление межпозвоночных дисков. У человека меняется походка, он начинает косолапить. В запущенных случаях стопа деформируется, возникает «косточка» на большом пальце ноги, нарушается кровообращение ног.
Профилактика плоскостопия:
Несколько советов для профилактики плоскостопия у детей:
— гибкой, просторной, каблук не более 1-1,5 см;
— плотно фиксировать стопу, но не сдавливать ножку;
— минимальное количество внутренних швов;
— изготовлена из натуральных материалов;
— задник высокий жесткий, хорошо фиксирует ножку;
— подошва устойчива, не скользить;
— до 2 лет не должно быть в обуви супинатора, до этого времени его роль выполняет жировая подушечка стопы;
— обувь должна быть с запасом 1-1,5 см;
— менять чаще обувь, следить за ростом ножки.
Детям старше 2 лет, будут благоприятны упражнения для развития мышц и сухожилий стопы (брать предметы пальчиками ног, ходить на носочках, пяточках, внешней стороне стоп; можно делать прыжки на месте, карабкаться по гимнастической лестнице).
Нельзя забывать так же, что в профилактике плоскостопии немалую роль играет здоровый образ жизни, рациональное питание, пища богатая витаминами и микроэлементами в особенности кальцием.
Берут ли в армию с плоскостопием
Каждый из нас когда-либо в своей жизни слышал фразу “С плоскостопием в армию не берут”. Конечно, это так, но лишь отчасти. Очень часто молодые люди не знают, могут ли призывника забрать с диагнозом плоскостопие. Чтобы прояснить ситуацию с плоскостопием и армией, я решил систематизировать всю информацию по этой теме, чтобы вы могли четко понимать на что вы можете рассчитывать, располагая диагнозом «Плоскостопие».
С каким плоскостопием не берут в армию
Для того, чтобы определить наличие плоскостопия у призывника, а также выяснить его вид и степень, проводится рентгеновское исследование. Снимки стоп выполняются в двух проекциях: продольной и поперечной, в обоих случаях с полной нагрузкой (стоя).
В зависимости от вида и степени плоскостопия призывная комиссия принимает решение о вашей годности к военной службе. Для начала разберёмся с видами плоскостопия.
С какой степенью продольного плоскостопия не берут в армию
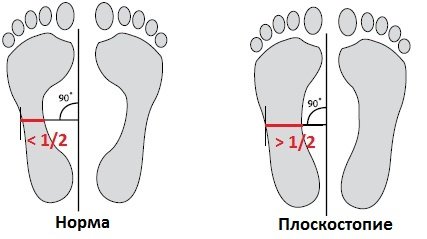
Продольное плоскостопие — это деформация стопы, при которой стопа соприкасается с полом большей частью подошвы, а длина стопы увеличивается (то есть диагностируется опущение свода).
Продольное плоскостопие регламентируется ст. 68 Расписания болезней. Решающее значение для присуждения той или иной категории годности к военной службе имеют углы внутреннего свода и его высота.
Нормальными считаются углы свода 125°-130°, высота свода – 39 мм.
С какой степенью поперечного плоскостопия не берут в армию
Поперечное плоскостопие — это деформация стопы, при которой уплощается поперечный свод стопы, её передний отдел опирается на головки всех пяти плюсневых костей, длина стоп уменьшается за счет веерообразного расхождения плюсневых костей, отклонения первого пальца наружу и молотко-образной деформации среднего пальца
Поперечное плоскостопие регламентируется ст. 68 Расписания болезней. Решающее значение для присуждения той или иной категории годности к военной службе имеют углы между плюсневыми костями и угол отклонения первого пальца.
Проблемы освобождения от армии по плоскостопию
Обнаруживая у себя в медицинской карте диагноз «плоскостопие», большинство призывников часто вздыхает с облегчением, рассчитывая своими силами получить военный билет. Забывая при этом о множестве непредвиденных факторов.
Сразу спешу вас расстроить: плоскостопие является одним из самых сложных оснований для законного освобождения от призыва на военную службу. В связи с распространенными житейскими историями прошлых поколений, многие продолжают рассчитывать, как на этот диагноз, так и на честное и объективное восприятие военкоматом медицинских документов. В наше время рентген-аппарат с точностью определяет градус стопы, угол между стопами и высоту свода. Но это, разумеется, не означает полное соответствие действительности.
Первый и самый важный момент установки диагноза – рентген снимок – сразу может пройти с нарушением и врач, при всем желании, не установит нужную степень плоскостопия. Обязательно нужно знать условия правильного выполнения рентгена. На практике часто встречались случаи, когда призывника заставляли поднимать одну ногу, или требовали наклониться, что является прямым нарушением. В данной ситуации необходимо требовать корректного проведения процедуры.
В случае успешного рентген-снимка, призывника ожидает следующий этап – прием врача-специалиста, который совсем не означает моментальную фиксацию диагноза. Часто врачи не хотят прописывать соответствующую расписанию болезней формулировку, т.к. не считают плоскостопие действительной проблемой и основной причиной физиологических жалоб. Без необходимой подготовки приходится месяцами посещать новых врачей для установки обычного «плоскостопия третьей степени».
Предположим, что у призывника получилось выполнить предыдущие этапы и он готов посещать военный комиссариат. Здесь начинается самое сложное. В момент прохождения медицинского освидетельствования, врачей военкомата надлежит убедить в присутствии болевого синдрома. Это необходимо для получения заключения (пока еще пустого), которое вы заполните и подтвердите ваш диагноз. Обычные жалобы на медицинской комиссии совершенно не означают, что вы будете направлены с заключением в свою поликлинику по месту жительства, где проходили все процедуры ранее. Состояние здоровья будет рассматриваться на текущий момент времени. Но сейчас то вы легко передвигаетесь, острая боль в ногах вас не пронзает. Допустим, все прошло успешно.
Поздравляем, вы получили право подтвердить свой диагноз, выполнено 30 процентов до получения заветной красной книжки. Исходя из практики, это является самым сложным (и важным!) моментом в вашем процессе. При прохождении обследования для военкомата, с огромной вероятностью могут произойти все указанные выше проблемы. Неправильная процедура рентгена, некорректная установка диагноза (степени плоскостопия) в заключении для военкомата, споры с врачами, которые неправильно расчертили снимки. Как результат – категория годности «Б».
Но, даже получив правильно заполненное медицинское заключение, и заветное «освобожден от службы», не будет означать окончание всех проблем призывника. Было бы наивно рассчитывать на скорое утверждение категории «В» Областным военным комиссариатом. Не нужно забывать, что дело отправится на еще более детальную проверку, уже врачами субъекта РФ. В Новосибирске практически каждый утвержденный районным ВК диагноз «плоскостопие», областным сборным пунктом не подтверждается. Часто призывника вызывают и просто просят встать на мокрый участок пола, что бы визуализировать «плоскостопие», игнорируя закон и логику. И, как правило, степень неожиданно снижается до второй, или первой. Юноша становится годен к военной службе. Разумеется, все права призывников можно отстоять и добиться права на освобождение даже в таких сложных обстоятельствах.
И только получив утверждение вашей категории годности Областным ВК, можно действительно вздохнуть с облегчением и подготавливать документы для оформления долгожданного военного билета.
Как освободиться от армии по плоскостопию
Если вы собираетесь получать освобождение от призыва по диагнозу “Плоскостопие”, то вам необходимо запомнить несколько очень важных моментов:
Если вам требуется помощь в освобождении от армии по плоскостопию, обратитесь к нашим экспертам за бесплатной консультацией в вашем городе.
Мы помогли
Черемушкинский военкомат признал годным с плоскостопием 3 степени
Михаил обратился в Комитет солдатских матерей России столкнувшись с неправомерными действиями сотрудников военкомата города Москвы по Черемушкинскому району, который за последние годы приклеил себе ярлык одного из самых злостных военкоматов в Москве.
Молодой человек весной заканчивал учебу в ВУЗе и был занят подготовкой к защите и сдачей экзаменов.
Михаил рассказал нам, что в почтовый ящик пришла повестка в военкомат с формулировкой: для уточнения данных воинского учета. Такие повестки он получал во время учебы и приходил по ним в военкомат со справкой из ВУЗа для подтверждения соей отсрочки от армии по учебе.
Получив повторно такую же повестку он не задумываясь явился в военный комиссариат со справкой с вуза и столкнулся с уловкой.
Документы с ВУЗа у него забрали и сразу отправили на медицинскую комиссию. Михаил сообщил сотрудникам Черемушкинского военкомата, о том, что он страдает плоскостопием, а также имеются проблемы с сердцем, но медицинские документы не взял, т.к. в повестке не звучала медицинская комиссия. Просьбу о переносе медицинской комиссии сотрудники военкомата проигнорировали, и помощник военкома заставил пройти ее сразу.
Врачи признали его годным, хотя даже визуально видно плоскостопие и выдали повестку на призывную комиссию, предварительно сообщив, что призовут в сухопутные войска.
Юристы Комитета солдатских матерей России пресекли произвол Черемушкинского военкомата.
С нашей помощью была обжалована неправомерная медицинская комиссия путем подачи соответствующих заявлений.
Были подобраны медицинские учреждения для проведения свежих обследований Михаила для новой медицинской комиссии.
С нашей помощью Михаил подтвердил наличие плоскостопия 3 степени
Разберем правовую сторону этого вопроса
Под мероприятиями, связанными с призывом понимается: медицинское освидетельствование и призывная комиссия, однако во время действия отсрочки по учебе военкомат не имел право их проводить без согласия призывника – студента.
Михаила не только принудили пройти медицинское освидетельствование в нарушение порядка, но и неправомерно признали годным. Хотя законом определено: если врачи в военкомате на месте не могут определить категорию годности или при наличии непризывного диагноза призывника должны направить на обследование в реестровую больницу.
В реестровой больнице тоже возникли сложности. Врачи с первой минуты стали язвить, называть симулянтом…. В результатах обследования до последнего старались занизить степень плоскостопия с 3 до 2, объясняя это тем, что высота свода на одной ноге соответствуют 2 степени.
Действия врачей реестровой больницы так же были признаны неправомерными. По результату Михаил при поддержке Комитета солдатских матерей России добился верного заключения из реестровой больницы с диагнозом плоскостопие 3 степени и на основании этого получил военный билет на законных основаниях.
Рекомендации Комитета солдатских матерей России по данному вопросу всем призывникам
Тем, кто планирует продолжить учебу и воспользоваться отсрочкой по учебе можно подать заявление в военкомат о переносе всех мероприятий, связанных с призывом на перод после окончания действия текущей отсрочки по учебе.
Призывникам, страдающим тяжелыми непризывными заболеваниями, стоит заранее провести независимое медицинское обследование, тем самым подготовить себя к мед. комиссии в военкомате.
В остальных случаях вместо неявки по повестке стоит изучить законодательство о призыве или получить консультацию в Комитете солдатских матерей России
Остеоартроз: причины развития, диагностика, современные методы терапии
Автор: Удовика Мая Ивановна, врач-ревматолог высшей категории ФКУЗ «МСЧ МВД России по Ульяновской области»
Остеоартроз (ОА) – самое частое заболевание суставов среди болезней опорно-двигательного аппарата. По данным Всемирной организации здравоохранения ОА болеет более 4% населения земного шара, а в 10% случаев он является причиной инвалидности, вызывая ухудшение качества жизни больных. В настоящее время ОА рассматривается как заболевание, при котором происходит нарушение процессов восстановления и разрушения ткани, прежде всего в хряще, в кости, расположенной под хрящом, и окружающих сустав тканях: капсуле сустава, синовиальной оболочке, связках, мышцах.
Существует две основные формы ОА: первичный и вторичный ОА, который возникает на фоне различных заболеваний, травм суставов. Первичный ОА развивается, как правило, после 45 лет. Наиболее частой и характерной локализацией первичного артроза являются коленные суставы, межфаланговые суставы кистей, позвоночник, первый палец стопы и тазобедренные суставы. Женщины чаще мужчин страдают ОА коленных суставов и суставов кистей, но может встречаться и одновременное поражение различных групп суставов, особенно после наступления менопаузы.
Вторичный артроз по своим клиническим проявлениям не отличается от первичного, развивается практически в любых суставах и имеет конкретную причину заболевания.
Этиология. По современным представлениям ОА возникает в результате взаимодействия различных внутренних (возраст, женский пол, дефекты развития, наследственная предрасположенность) и внешних факторов (травма, чрезмерные спортивные и профессиональные нагрузки, избыточный вес).
Особое место среди факторов риска развития ОА занимает избыточный вес. Так, у женщин с ожирением ОА коленных суставов развивается в 4 раза чаще по сравнению с женщинами с нормальным весом. Это относится и к тазобедренным суставам. Установлено, что избыточный вес способствует не только возникновению заболевания, но и более быстрому его прогрессированию, приводящему к инвалидности.
Симптомы, характерные для остеоартроза:
1. Боль в суставах, возникающая при движении или к концу дня, но проходящая или ослабевающая после периода покоя.
2. Утренняя скованность (тугоподвижность) сустава, длящаяся не больше 30 мин. и быстро исчезающая после нескольких движений в суставе.
3. Скованность в суставах после периодов неподвижности суставов («феномен геля»).
4. «Хруст» в суставах при движении, называемый врачом «крепитацией», которая часто не сопровождается болью.
5. Увеличение размеров суставов за счет костных разрастаний, воспаления сустава и околосуставных тканей.
6. Усиление боли по мере прогрессирования заболевания: боль не проходит после отдыха и появляется в ночные часы.
7. Ограничение объема движений в суставе.
Как правило, ОА не сопровождается такими общими симптомами как потеря веса, утомляемость или потеря аппетита, а также изменениями лабораторных показателей, однако у части больных, особенно пожилого возраста, может незначительно увеличиваться СОЭ.
На рентгенограммах суставов появляются характерные признаки заболевания – это сужение суставной щели, субхондральный остеосклероз и остеофитоз. Однако нередко при сильных болях в суставах рентгенологические изменения в суставах или выражены слабо или отсутствуют. Бывает и наоборот, когда при небольших болях в суставах имеются выраженные признаки заболевания на рентгенограммах.
По этим причинам при возникновении болей в суставах Вам необходимо проконсультироваться с врачом, который на основании жалоб, истории развития болезни, осмотра и данных рентгенологического обследования установит диагноз и назначит правильное лечение.
Основные принципы лечения остеоартроза.
Лечение ОА заключается в комплексном воздействии на болезнь, которое включает в себя применение немедикаментозных и медикаментозных методов, а при необходимости – хирургическое вмешательство. И хотя ОА является неизлечимым заболеванием, лечебные мероприятия, подобранные индивидуально для каждого пациента, могут уменьшить боль и воспаление, улучшить движения в суставах и замедлить прогрессирование болезни.
Немедикаментозное лечение.
Как уже упоминалось, ожирение является бесспорным фактором риска развития остеоартроза, поэтому больным с избыточным весом необходимо изменение режима питания. Прежде всего, нужно уменьшить количество жиров и углеводов в пище, увеличить потребление рыбы, свежих овощей и фруктов. В меню нужно включать пищу, содержащую клетчатку, и продукты, содержащие серу, такие как аспарагус, чеснок, лук. Сера необходима для построения костей, хряща и соединительной ткани. Желательно избегать употребление черного перца, яичного желтка, томатов, белого картофеля, т.к. эти продукты содержат вещество, называемое соланином. Соланин нарушает функцию ферментов в мышцах и может вызывать боли и ощущение дискомфорта. Соблюдение этих правил должны приводить к постепенному, но постоянному снижению веса.
Необходимо помнить, что мероприятия по снижению веса обязательно нужно сочетать с лечебной физкультурой (ЛФК), проводимой с учетом определенных правил для больных ОА. Физические методы лечения играют важную роль в лечении остеоартроза, поскольку способствуют улучшению функции суставов и увеличению выносливости и силы мышц. Регулярные занятия ЛФК приводят к уменьшению болей и улучшению движений в суставах, но начинать занятия лучше всего под руководством специалиста по лечебной физкультуре, например, в группах здоровья. Физические упражнения при ОА должны проводиться без статических нагрузок (сидя, лежа, в бассейне). Главный принцип ЛФК – частое повторение упражнений в течение дня. Не следует делать упражнения, преодолевая боль. Выполняют упражнения медленно, плавно, постепенно увеличивая нагрузку. Заниматься нужно не менее 30-40 минут в день, по 10-15минут несколько раз в течение дня. При ОА коленных суставов основными являются упражнения, способствующие укреплению мышц бедра (например, поднять выпрямленную ногу на 25см в положении лежа на спине и удерживать ее несколько секунд); упражнения, направленные на увеличение объема движений («велосипед»); упражнения, способствующие улучшению общего аэробного состояния мышц (ходьба по ровной местности в умеренном темпе). Начинать ходить нужно с расстояния, которое не вызывает боль, и постепенно увеличивать продолжительность ходьбы до 30-60 минут пять – семь дней в неделю). Эти аэробные нагрузки также способствуют снижению веса. Больные также должны знать об особенностях двигательного режима при остеоартрозе, основной принцип которого заключается в разгрузке пораженного сустава. Не рекомендуется длительная ходьба, стояние на ногах, частые подъемы на лестницу.
Больному с выраженной болью в суставах и контрактурами необходима консультация специалиста по ЛФК для составления индивидуальной программы занятий.
Ортопедическая коррекция.
Физиолечение (магнитотерапия, ультразвук, лазеротерапия) назначается только врачом-физиотерапевтом при отсутствии противопоказаний для этих методов лечения. Применяемые при ОА иглорефлексотерапия помогает расслабить напряженные мышцы вокруг сустава, способствует уменьшению боли. Массаж снимает болезненный спазм мышц и улучшает кровообращение в суставе, но данный метод используется только вне обострения, причем массируется не сам сустав, а окружающие его ткани. Среди других физиотерапевтических методов неплохо себя зарекомендовал электрофорез с использованием гелей, содержащих противовоспалительные средства (диклофенак, нимулид, гидрокортизон).
Медикаментозное лечение.
Довольно часто при ОА коленных суставов развивается выраженное воспаление в суставе, которое проявляется припухлостью, усилением болей и утренней скованности. В этих случаях при неэффективности НПВП и локального применения гелей с НПВП, показано внутрисуставное введение стероидов (ГКС), которое назначается врачом-ревматологом. Число внутрисуставных инъекций в течение года не должно превышать двух. Назначение внутрисуставных или периартикулярных инъекций стероидов в виде «курса» лечения недопустимо!
Новым методом лечения ОА коленных суставов является применение, так называемых «протезов» синовиальной жидкости, восполняющих ее вязкость и приводящих к улучшению её защитных свойств. Для этой цели используют внутрисуставное введение препаратов гиалуроновой кислоты, что ведет к уменьшению боли и улучшению подвижности сустава на 6-8-12 месяцев и более.
При неэффективности всех вышеперечисленных методов лечения и при наличии выраженного болевого синдрома рекомендуется хирургическое вмешательство, например протезирование тазобедренного или коленного сустава.
Таким образом, появление разнообразных качественных методов лечения ОА в настоящее время открывает новые возможности, позволяющие врачам и больным успешно бороться с заболеванием и в конечном итоге улучшать качество жизни больных ОА.



.jpg)

