Тейпирование ногтей что это
По полочкам: использование тейпов при вросшем ногте
Александр Цыганенко, врач-хирург кабинета диагностики и лечения диабетической стопы, президент общественной организации «Ассоциация медицинской подологической и диабетологической помощи» (Киев)
В последние годы в силу различных обстоятельств число больных с проблемой вросших ногтей увеличилось, и на сегодняшний день количество людей с данной патологией и насчитывает 5–6% от общего числа населения. Сейчас в мире все больше и больше признания получают методы лечения, которые объединены в одну большую группу под названием ортониксия, и оперативные методы лечения отходят на второй план. Именно в комплексе с тейпированием методы ортониксии имеют наибольшую эффективность.
В статье «Цветная наклейка» мы рассматриваем влияние цветовой гаммы тейпа на получение положительного результата. В данной статье будем использовать тейп цвета хаки, что связано не только со спецификой влияния цветовой гаммы (коричневый цвет – стабилизирующее свойство, зеленый цвет – смягчающееся и регенеративное воздействие, черный цвет – прогревающий эффект), но и влиянием стиля ми́литари (стиль в одежде, близкий к категории унисекс, характеризующийся использованием элементов военного снаряжения) на тенденции мировой моды.
Задачи тейпирования
Использование тейпов при данной патологии преследует следующие цели:
1) Механическое отведение ногтевого валика от ногтевой пластины.
2) Улучшение микроциркуляции в зоне воспаления, что усиливает регенеративные свойства и борьбу с патогенной флорой.
3) Уменьшение интенсивности болевого синдрома.
4) Упрощение выполнения процедуры тампонады (за счет увеличения расстояния между ногтевой пластиной и околоногтевым валиком).
5) Восстановление анатомического положения первого пальца.
6) Эффект «незаменимости» (когда пациент, выполняя самостоятельно смену тейпа и тампонады, понимает всю важность лечения).
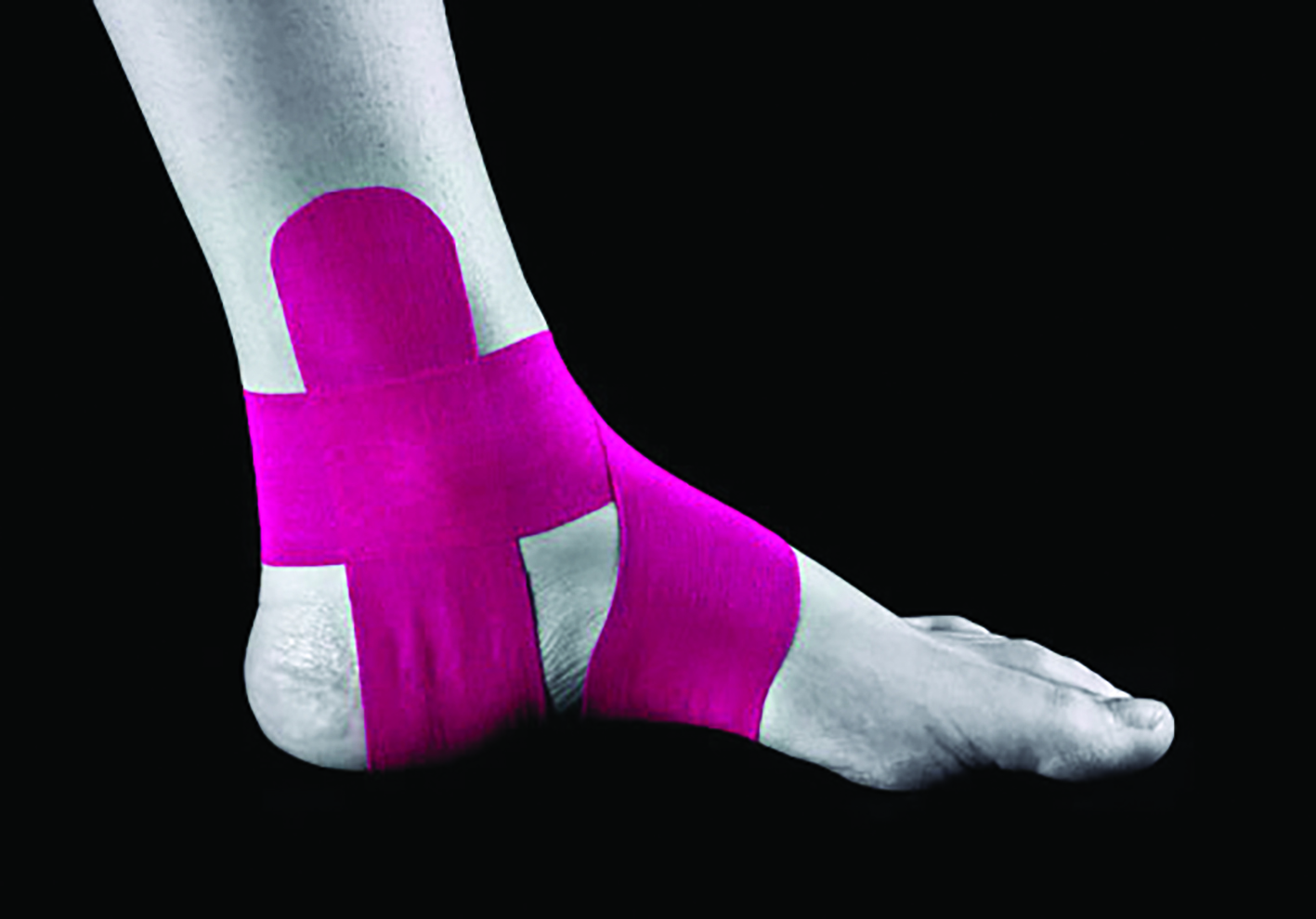
При фиксации тейпа на ногтевую фалангу выполняются стандартные манипуляции, что и при фиксации тейпа на другую любую часть тела (концы тейпа всегда должны быть закруглены, этим мы увеличиваем срок службы тейпа и создаем его физиологическую форму).
Необходимо аккуратно отделить1–1,5 см тейпа от клейкой бумаги с дистальной части тейпа, при этом клеевого слоя нельзя касаться руками и перчатками, поскольку нарушается структура клеевого слоя. Аккуратно прикрепите к начальной зоне наложения, затем отделите остаток бумаги и приклеивайте при незначительном натяжении согласно физиологическому ходу нижележащих анатомических структур. Затем нужно аккуратно протереть наложенный на кожу тейп и проследить, чтобы не образовались складки.
Фиксация тейпа всегда начинается с проблемной стороны и идет к здоровой части ногтевой фаланги.
Виды фиксации тейпов
Есть несколько видов фиксации тейпа при патологии вросшего ногтя. Первый вид – это образная фиксация тейпа в виде полумесяца (фото 1.1-1.4).
Данный метод имеет ряд преимуществ и недостатков. Преимущество: легко приклеивается, не вызывает сдавления тканей, малый расход тейпа. Недостатки: недолговечное крепление (1–2 суток), смена каждые 1–2 суток в связи с принятием водных процедур, скручивание при движении.
Второй вид фиксации – образная фиксация тейпа в виде спирали.
Данный метод тоже имеет ряд преимуществ и недостатков.
Преимущество: легко приклеивается, длительная фиксация, лучше возможность регулировать натяжение.
Недостатки: смена каждые 2–3 суток в связи с принятием водных процедур, возможно сдавливание кровеносных структур, не рекомендуется больным с сахарным диабетом. Главное, что мы должны знать и помнить, что тейпирование при вросшем ногте является вспомогательным методом, и никогда не используется как монотерапия при лечении данной патологии.
Тейпирование в подологии: виды и правила наложения тейпов
Александр Цыганенко, врач-хирург кабинета диагностики и лечения диабетической стопы, президент общественной организации «Ассоциация медицинской подологической и диабетологической помощи» (Киев)
Каждое утро, просматривая ленту Facebook, Instagram или другой электронный ресурс, мастер наблюдает картину использования методик тейпирования у своих соратников по цеху. Но все ли то, что мы видим, действительно является тейпированием или это просто наклеивание цветной полоски на кожу за дополнительную плату? На эти и другие вопросы мы ответим в этой статье.
Стандартный тейп – это специальная эластичная водоустойчивая лента, растяжение которой составляет 130–140%, что соответствует физиологическому состоянию кожных покровов человека. Обычно она изготовлена из стопроцентного высококачественного хлопка и покрыта гипоаллергенным клеем на акриловой основе, адгезивные свойства которого активируются теплом тела.
Правила наложения тейпов
При наложении тейпа на кожные покровы мастер ногтевого сервиса должен придерживаться основных правил.
Первое – не навреди! Для этого мастер должен знать биомеханику, анатомию, физиологию, а также понимать, какого результата он добьется выполнением данной процедуры.
Второе – тейп накладывается с очень небольшим растяжением (до 15% или вообще без него). Это связано с тем, что во время производственного процесса, когда тейп фиксируется на клейкой фольге, он уже подвергается растягиванию до 10%. Дополнительное растягивание тейпа во время наложения может привести к быстрому отслаиванию тейпа от кожи или к негативным результатам.
Третье – тейп накладывается на сухую, чистую, обезжиренную кожу желательно без волосяного покрова, который должен быть удален перед наложением тейпа.
Четвертое – наложение тейпа имеет ряд технических особенностей. Концы тейпа всегда накладываются без натяжения и должны быть закруглены, этим мы увеличиваем срок службы тейпа и создаем его физиологическую форму. Аккуратно отделяем 4–5 сантиметров тейпа от клейкой бумаги с его дистальной части. При этом клеевого слоя нельзя касаться руками, поскольку нарушается его структура. Тщательно накладываем на начальную зону наложения, затем отделяем остаток бумаги и приклеиваем при незначительном натяжении согласно физиологическому ходу нижележащих анатомических структур. Осторожно потираем наложенный на кожу тейп и следим, чтобы не образовались складки.
Пятое – удаление тейпа должно выполняться после смачивания растворяющим его клей средством, но только не водой, поскольку после смачивания тейпа водой его клеевой слой от кожи не отделяется! Удалять только по направлению роста волос, под небольшим углом.
Виды тейпов
Все тейпы делятся по цвету и по форме. По форме наложения выделяют I-образные, Y-образные, X-образные и лимфатейпы. I-образные тейпы получили название благодаря своей линейной форме, которая напоминает английскую букву I. Y и Х-образные тейпы соответственно напоминают по форме английские буквы Y и Х.
Цвет – один из самых дискуссионных вопросов в кинезиотейпировании. Существуют две теории. Согласно первой, цветовая гамма никак не влияет на результат тейпирования – это только косметический эффект. Вторая теория предполагает, что каждый цвет несет особую смысловую и энергетическую нагрузку:
Коричневый – нейтральний цвет тейпа, символизирует землю, силу, природную энергию и стабилизирует свойства.
Голубой обладает остужающим и смягчающим эффектом. Используется при образовании отека или при воспалительном процессе.
Розовый цвет активизирует позитивное настроение, радость, оптимизм.
Оранжевый классифицируется как стимулятор.
Зеленый оказывает смягчающее воздействие и является нейтральным цветом лечебной регенерации.
Красный используется для нагревания и активации нижележащих структур.
Черный – цвет, который принадлежит к категории ахроматических цветов. То есть он лишен цветового тона в восприятии.
Основные эффекты кинезиотейпирования:
2) Сегментарное воздействие.
3) Мягкая стабилизация суставов.
4) Коррекция осанки.
6) Купирование болевого синдрома (обезболивающий эффект).
7) Улучшение функции мышечных волокон.
8) Противовоспалительное действие.
В статье «Использование тейпов при вросшем ногте» рассмотрим клиническое применение тейпа в подологической практике и практике мастера ногтевого сервиса при различных патологиях.
Тейпирование в подологии
Подолог — специалист, занимающийся проблемами стопы, лечением ногтей, а подологию можно назвать специализацией на стыке медицины и красоты. Врач не только обеспечивает красивый и ухоженный вид стоп и ногтей, но и проводит лечебные процедуры, дает рекомендации по уходу, осуществляет медицинский педикюр, состоящий из целого комплекса процедур по уходу за кожей и ногтями стоп. Если он видит, что проблема требует привлечения смежных специалистов — миколога, флеболога и других, то рекомендует обратить к ним для дополнительного осмотра.
Тейпирование в подологии
Метод наложения эластичных клейких лент уже хорошо известен в различных областях медицины. Кинезио тейпы применяют в травматологии, ортопедии, неврологии, в том числе и для лечения стопы. Благодаря их воздействию можно добиться следующих эффектов:
Широко применяют тейпы и в спортивной практике для профилактики и лечения травм. За годы применения было доказано противовоспалительное и обезболивающее действие тейпов, к тому же они способствуют уменьшению отеков. Этими функциями тейпов пользуются врачи-подологи при комплексном лечении пациента, имеющего проблемы со стопами. Процедуру назначают в следующих ситуациях:
Для кинезиотейпирования в подологии подойдут пластыри, изготовленные из хлопка, шириной от 2,5 до 5 см. На концах они разрезаются для образования различных конфигураций и крепятся в соответствии со схемой. Тейпы очень удобны в использовании. С ними можно спокойно совершать водные процедуры, и они не отклеятся от воздействия влаги. Максимальный срок непрерывного ношения пластырей составляет 5 дней, после чего делается перерыв в 2 дня, и процедура снова повторяется. Длительность проведения курса определяет врач-подолог.
Тейпы от известных производителей доступны в нашем интернет-магазине по демократичной цене. Консультанты помогут вам подобрать нужные товары.
Материал данной статьи является собственностью ООО «Юниспорт», копирование запрещено.
Лечение пяточной шпоры
Что же такое пяточные шпоры и откуда они берутся?
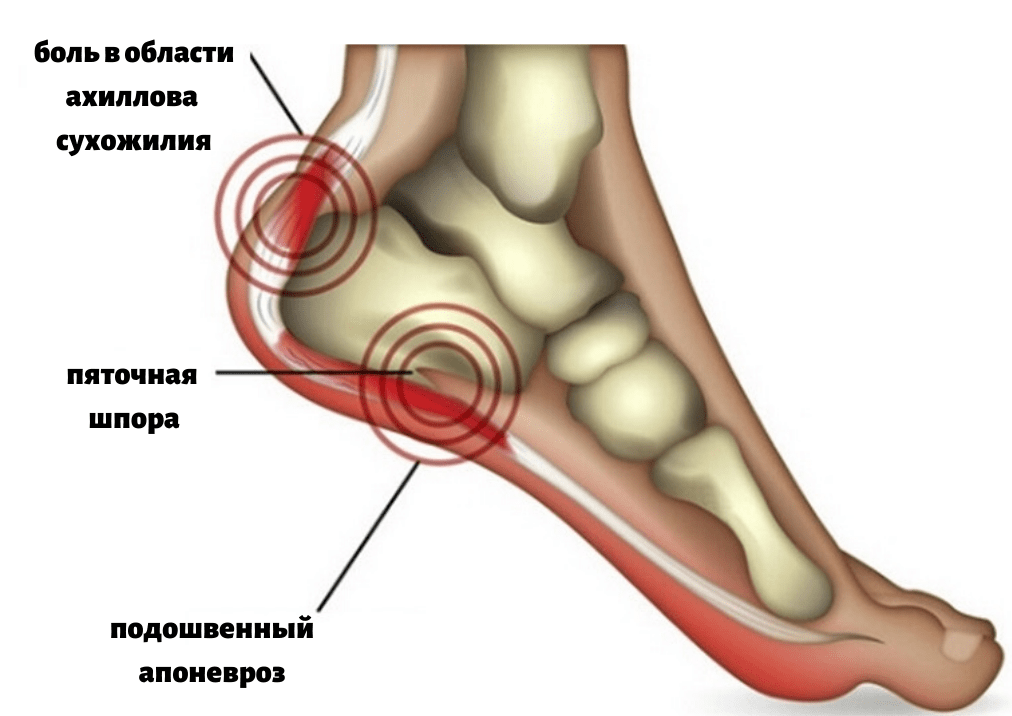
В результате различных процессов (избыточный вес, травма и др.) в данной области возникает хроническая травматизация сухожилия с образованием микронадрывов и постепенное развитие воспалительного процесса. Как компенсаторная реакция на травму и воспалительный процесс начинает образовываться костный вырост, он принимает форму шипа и, передавливая мягкие ткани подошвы стопы, вызывает характерные сильные боли в пяточной области. Самым значимым симптомом пяточной шпоры является сильная боль при ходьбе, особенно в самом начале ходьбы (так называемая, стартовая боль), при вставании со стула, с постели.
Основные причины образования пяточных шпор:
Проявления заболевания
Боли, возникающие при опоре на больную пятку, развиваются постепенно с ростом самой шпоры, характеризуются как жгучие или острые, с ощущением «гвоздя в пятке». Они могут локализоваться на внутренней поверхности больной пятки и переходить на всю стопу. При осмотре пяточной области нет никаких видимых изменений, редко отмечается отечность, болезненность определяется при надавливании на пятку. Интересно, что интенсивность боли не зависит от размера шпоры, что обусловлено, прежде всего, не наличием самой шпоры, а воспалительными изменениями в мягких тканях пятки. Диагноз пяточной шпоры подтверждается рентгенографией.
Основные принципы лечения пяточных шпор
1. Вначале необходимо выяснить причину развития воспалительного процесса в области подошвы и постараться максимально устранить ее. Т.е. выяснить, какой патологический процесс мог привести к избыточной травматизации фасции и возникновению воспаления. С этой же целью следует нормализовать вес, если он избыточный, дозировать физические нагрузки и ношение тяжестей, подобрать удобную, правильную обувь для занятий спортом и для повседневной носки. Снять и отложить в сторону неудобную обувь. На время экспресс-лечения следует ограничить нагрузку на ноги — сократить ходьбу и тем более бег или переноску тяжести насколько это возможно. Лучше носить удобные легкие кроссовки с хорошим супинатором.
2. Необходимо максимально возможное обеспечение физической разгрузки болезненной области, для чего рекомендуется подбор индивидуальных ортопедических стелек с выкладкой внутреннего и наружного продольного сводов, углублением и мягкой прокладкой под пяткой, а также временное ношение подпяточника с углублением или отверстием в центре. Как временную меру при лечении пяточной шпоры можно рекомендовать ношение обуви без задника;
3. Консервативное лечение направленно на ликвидацию воспалительного процесса и включает местное применение нестероидных противовоспалительных препаратов (гели и мази), обладающих противовоспалительным и рассасывающим эффектом. Но эти методы, как правило, приносят лишь только временный эффект, их обязательно нужно сочетать в комплексе с другими методами.
4. Наружное применение мазей при пяточной шпоре лучше сочетать с массажем стоп. Массаж при пяточной шпоре удобно делать самостоятельно.
5. В комплекс лечения пяточной шпоры включают теплые ванны с морской солью, содой. Ванночки необходимо делать перед применением мазей и массажа.
6. Определенные упражнения лечебной гимнастики с проведением массажа мышц стопы и голени — рекомендуются для улучшения кровоснабжения тканей стопы, с этой же целью можно проводить тепловые процедуры парафино- или озокеритотерапии.
7. В некоторых случаях (если развитие пяточной шпоры происходит на фоне артроза) в комплексной терапии рекомендуют прием хондропротекторов с анальгетическим и противовоспалительным эффектом, что останавливает прогрессивный воспалительный процесс, но эффект от внутреннего применения препаратов развивается только через 6 недель от начала лечения и сохраняется в течение 2–3 мес. после его отмены.
8. Методы медикаментозного лечения пяточной шпоры.
Официальная медицина на сегодняшний день разработала большое количество схем фармакологической терапии данного заболевания. Среди препаратов, применяемых для лечения пяточной шпоры: нестероидные противовоспалительные средства, гели, мази, кремы и пластыри для лечения пяточной шпоры местного применения, обладающие рассасывающим и противовоспалительным эффектом.
При малой эффективности консервативного лечения выполняются лекарственная блокада пяточной шпоры — обкалывание болезненного места шприцом с лекарственным веществом. Например, стойким эффектом обладает однократное местное введение дипроспана.
Препараты, применяемые с этой целью, оказывают выраженный местный противовоспалительный эффект, что быстро подавляет воспалительный процесс и снижает болевой синдром.
Данная процедура требует знаний и большого опыта, поэтому проводить ее может только квалифицированный специалист. Однако при частом использовании метода возможно разрушение связки или фасции.
9. К хирургическому лечению прибегают крайне редко, так как встречается много недостатков при данной методике. При проведении операции удаляют пяточную шпору. После чего конечность фиксируют гипсовой повязкой примерно на один месяц.
После снятия гипса назначают ортопедические стельки и проводят курсы восстановительного лечения. Помните, что в большинстве случаев пяточные шпоры вполне поддаются терапии и без операций.
10. Любой метод лечения необходимо сочетать с физиотерапевтическими воздействиями.
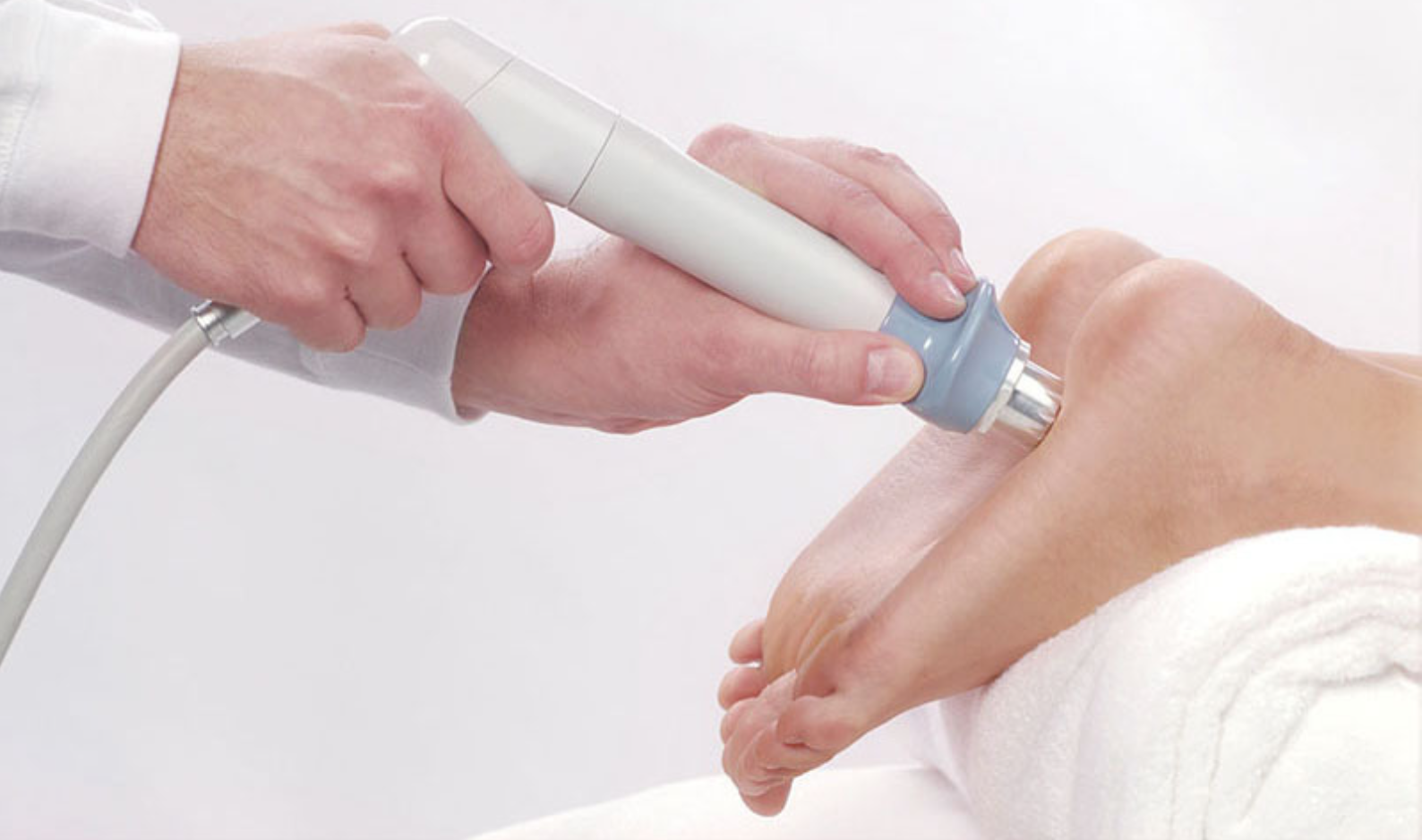
Ударно-волновая терапия пяточной шпоры
Является наиболее эффективным методом: терапия воздействует непосредственно на костные разрастания и способствует их уменьшению или даже рассасыванию. Ударно-волновая терапия — относительно новый метод лечения.
В нашей стране данная процедура начала практиковаться не очень давно, но первые результаты уже обнадеживают.
Имеющийся опыт позволяет утверждать, что при использовании данного метода лечения эффективность лечения пяточной шпоры очень высока. Метод основан на воздействии импульсов ударных волн определенной частоты. Эффект ударной волны разрыхляет отложения кальция в пяточной шпоре.
Это позволяет в дальнейшем вымывать разрыхленные отложения из организма с кровотоком. Пораженная связка избавляется таким образом от накопленных солей кальция.
Кроме того, при этом активизируются процессы регенерации тканей, уменьшаются отечность и воспалительные явления. С каждой проведенной процедурой болевой синдром становится все меньше и, как правило, значительно уменьшается или исчезает к концу лечения.
Пораженный участок во многом восстанавливает свою естественную структуру и возвращает себе способность переносить каждодневные нагрузки, не вызывая болезненных ощущений.
На начальных стадиях заболевания лечение требует небольшого количества процедур от 3 до 5 на курс, а при большой длительности процесса длительность лечения до 5-10 процедур на курс. Между сеансами обязателен перерыв 5-7 дней.
Продолжительность одного сеанса составляет 15-20 минут на одно поле. На кожу пятки наносят специальный гель, воздействие осуществляется с помощью излучателя.
Существуют противопоказаниями к лечению пяточной шпоры: нарушения свертываемости крови и тромбофлебит, злокачественные новообразования, беременность.
Нежелательно проведение процедур ударно-волновой терапии в течение месяца после введения в область пятки гормональных противовоспалительных препаратов.
Лучевая терапия (рентгенотерапия) пяточной шпоры
Использование рентгеновского излучения в лечении пяточной шпоры показывает весьма эффективные результаты. Метод заключается в том, что на область пятки направляются четко сфокусированные рентгеновские лучи, несущие пониженную дозу радиации.
Они вызывают блокирование нервных окончаний, и пациент перестает испытывать болевые ощущения.
Курс лечения чаще всего состоит из десяти сеансов, каждый из которых имеет продолжительность в 10 минут.
Рентгенотерапия в лечении пяточной шпоры обладает следующими преимуществами: полная безболезненность процедуры, высокая эффективность, минимум противопоказаний, воздействие излучения только на пяточную шпору, противоаллергическое и противовоспалительное действие, возможность амбулаторного лечения.
Противопоказанием к использованию данного метода является только беременность.
При применении рентгенотерапии сама шпора не исчезает, блокируются только болевые ощущения, исходящие от нее. Поэтому после проведения курса рентгенотерапии необходимо обязательной позаботиться о разгрузке стопы.
Лазерное лечение пяточной шпоры
В настоящее время низкоинтенсивная лазерная терапия — популярный и достаточно широко используемый метод лечения данного заболевания. Лазерная терапия воздействует на мягкие ткани, находящиеся вокруг шпоры.
Сфокусированное излучение вызывает увеличение кровообращения в области воспаления, что способствует уменьшению болей.
Среди пациентов бытует мнение о том, что лазерная терапия способна устранять саму пяточную шпору. Однако это является заблуждением. Проникая в ткани стопы, низкоинтенсивный лазерный луч на сам костный нарост не оказывает практически никакого действия.
Его эффект проявляется только на мягких тканях. А значит, после проведения курсов лазерной терапии также необходимо применять все методы, направленные на профилактику данного заболевания.
УВЧ-СВЧ-терапия
Этот метод заключается в применении переменного электромагнитного поля ультравысокой и сверхвысокой частоты. Влияние этих токов приводит к расширению капилляров в мягких тканях и к значительному усилению кровообращения. При этом уменьшается болевой синдром и воспаление.
Длительность одного сеанса составляет 10-15 минут. Для лечения пяточной шпоры требуется около 10-12 сеансов терапии.
Чаще врачи назначают пациентам переменное магнитное поле. Образуются слабые токи в крови и лимфе, которые влияют на метаболизм, а также на структуру воды и белков. Повышается сосудистая и кожная проницаемость, рассасываются отеки, уменьшается воспаление.
Данная методика позволяет достичь те же результаты, что и УВЧ-терапия.
Лечить шпоры на пятке можно и с помощью электрофореза или СМТ-ДДТ-фореза
Электрический ток повышает ионную активность в проводящих тканях, при этом увеличивается синтез многих биологически активных веществ. Лечебное действие обусловлено поступлением ионов лекарственных веществ (именно в ионной форме вещества наиболее активны), а также формированием кожного депо, из которого ионы постепенно поступают в ткани в последующие дни.
При электрофорезе используют специальные прокладки, пропитанные лекарством. Прокладки располагают между кожей пятки и пластинами электродов. Для лечения пяточной шпоры используют йодистый калий, гидрокортизон, новокаин и прочие препараты.
Эффективность таких методов физиолечения, как ультразвука и фонофореза (сочетанное применение ультразвука и лекарственного препарата) при пяточных шпорах составляет более 30%.
Основной эффект физиотерапии ультразвуком при лечении пяточной шпоры заключается в устранении воспалительного процесса, учитывая, что лучше всего ультразвук поглощается костной тканью.
При этом не следует бояться, что ультразвуковое лечение будет влиять на здоровую костную ткань пятки. Проведенные исследования низкочастотным ультразвуком показали, что разрушений костных тканей не вызывалось, но локальное применение ультразвуковых волн на область шпоры способствовало снижению содержания в ней кальция с замещением волокнистой соединительной тканью.
Также ультразвук оказывает рассасывающее и спазмолитическое действие, улучшая процессы локальной микроциркуляции.
Эффект от ультразвукового лечения усиливается сочетанным применением противовоспалительных мазевых препаратов. Озвучивание низкочастотным ультразвуком повышает проницаемость клеточных мембран, улучшает проницаемость и введение лекарственных веществ.
Наиболее часто применяют гидрокортизоновую мазь. Фонофорез способствует более глубокому проникновению лекарственного вещества в пораженную область, нежели применять мазь как самостоятельное средство лечения.
Метод фонофореза основан на свойстве ультразвука изменять проницаемость кожных покровов, в связи с чем лекарства, нанесенные на кожу, всасываются более активно.
Продолжительность самой процедуры — до 10 минут. На курс лечения может понадобится 5-10 процедур, с возможными повторными курсами.
Профилактика пяточной шпоры
Профилактические меры должны быть направлены, в первую очередь, на предупреждение преждевременного износа, старения и травм костно-суставного аппарата:
Вросший ноготь – причины, симптомы, способы лечения, профилактика
Что такое вросший ноготь?
При этом заболевании происходит врастание ногтевой пластинки в околоногтевой валик. Чаще всего поражению подвергается большой палец ноги. Заболевание начинается с какого-либо «провоцирующего» момента – травмы при педикюре, ушибе, ношении узкой обуви и др. Возникает отек валика, он плотнее прижимается к ногтевой пластинке и немного травмируется ей (возникает ссадина, микротрещина). Это, в свою очередь, вызывает усиление отека, появление боли. Почти сразу присоединяется инфекция – в ранку внедряются микроорганизмы. Воспалительные явления постепенно прогрессируют – в области околоногтевого валика появляется покраснение, нарастают боль и отек. Между ногтем и валиком начинает выделяться гной, позднее там же появляются гипергрануляции (т.н. «дикое мясо»). До присоединения инфекции врастание ногтя еще может остановить лечение в домашних условиях – оно будет описано ниже. При нагноении, а особенно при появлении «дикого мяса» консервативное лечение всегда неэффективно, оно может приносить лишь кратковременное уменьшение симптомов. Радикально может помочь только хирургическое вмешательство.
Причины врастания – почему это происходит
Чаще всего вросший ноготь (синоним – онихокриптоз) является итогом совокупности нескольких причин.
Непосредственной причиной вросшего ногтя может стать как один из предрасполагающих факторов, так и их сочетание.
Симптомы
Диагностика вросшего ногтя обычно не представляет сложностей. Основной симптом – боль в области околоногтевого валика, сначала при надавливании, а затем и в покое. Быстро присоединяются отек и покраснение. Между валиком и ногтем вскоре начинает выделяться гной. Покраснение нарастает, на фоне применения различных средств может временно уменьшаться, но почти всегда процесс приобретает хронический характер и может длиться месяцами. Для хронизации заболевания характерно появление гипергрануляций («дикого мяса»). В очень редких и запущенных случаях возможен переход воспаления на кость фаланги – остеомиелит.
В общем состоянии пациента изменений обычно не наблюдается. В анализе крови возможно небольшое увеличение количества лейкоцитов при остром воспалении и повышение СОЭ. При длительном врастании необходимо выполнение рентенографии пальца для исключения вовлечения в процесс кости фаланги – остеомиелита.
Методы лечения
Лечение вросшего ногтя на большом пальце ноги проводится разными методами. Основным и самым надежным методом является хирургическое вмешательство. Операция на больших пальцах проводится амбулаторно, госпитализация не требуется. Существует несколько модификаций операций, в т.ч. с применением радиоволны и лазера. Какую именно операцию выполнить данному пациенту, решает врач, в зависимости от конкретной ситуации.
Анестезия при операциях на вросшем ногте всегда проводниковая – в основание пальца с двух сторон под кожу вводится небольшое количество анестетика, после чего необходимо подождать 5 – 10 минут, и наступает полная анестезия пальца. При этом виде анестезии операция совершенно безболезненна в 100% случаев.
Рассмотрим основные виды операций. Все они решают вопрос, как убрать вросший ноготь на ноге.
Краевая резекция ногтевой пластинки с применением радиоволны или лазера.
Этот метод является наиболее распространенным, малотравматичным и надежным, заключается в удалении врастающего края ногтя (1 – 2 мм), обработки фрагмента ростковой зоны радиоволной или лазером, удалении гнойных тканей по краю околоногтевого валика. Следует отметить, что принципиальной разницы между радиоволновым и лазерным воздействием нет, оба этих прибора обеспечивают надежное разрушение нужного фрагмента ростковой зоны при минимальном повреждении соседних тканей.
Преимущества метода
Недостатки метода
При отсутствии в распоряжении хирурга радиоволнового или лазерного прибора выскабливание фрагмента ростковой зоны можно произвести при помощи хирургического инструмента (ложка Фолькмана), но это уменьшает надежность результата.
Краевая резекция ногтевой пластинки с пластикой околоногтевого валика по Шмидену
Метод однозначно показан пациентам с избыточным околоногтевым валиком. Если оставить такой валик, то при всех остальных видах операций он все равно будет являться причиной рецидива. Относительное показание – многократные рецидивы после других вмешательств.
Техника операции: выполняется обычная краевая резекция с применением радиоволны или лазера, которая дополняется клиновидым иссечением околоногтевого валика с закрытием дефекта швами. Швы снимают на 7 – 8 сутки, после чего наступает выздоровление. Рецидивы после операции Шмидена крайне редки.
Преимущества метода
Недостатки метода
Полное удаление ногтевой пластины
В настоящее время этот метод практически не применяется в связи с высокой травматичностью, длительным заживлением раны и отрастанием ногтя, высокой вероятностью рецидива. Применение его возможно в исключительных случаях, по рекомендации дерматолога (миколога), когда ноготь сильно поражен грибком и почти полностью отслоен от ложа, т.е. сохранять его не имеет смысла, а лучше удалить полностью.
Другие методы лечения
Самостоятельное лечение в домашних условиях и народными средствами
Такое лечение допустимо лишь в самых начальных проявлениях врастания, когда имеется лишь небольшая болезненность и отек валика. При нагноении, а тем более, при появлении «дикого мяса», лечение в домашних условиях неэффективно, может принести временное облегчение, но все симптомы вскоре вернутся. В этих случаях нужна операция.
Из «домашних» методов можно порекомендовать полуспиртовые повязки с мазью «левомеколь». На область воспаления накладывают полоску мази «левомеколь», после чего палец оборачивают марлевой салфеткой, пропитанной водкой и фиксируют ее обычным бинтом. Время ношения повязки – до полного высыхания. Можно накладывать два раза в день – утром и на ночь. Если в течение 2-3 дней симптомы не исчезли – нужно обратиться к врачу, который установит, как лечить правильно данное состояние.
Следует предостеречь от использования таких методов, как применение алоэ, чистотела. Эти средства, как и многие похожие на них могут вызывать сильное местное раздражение тканей, и, тем самым, вызвать прогрессирование воспаления. К тому же не исключена аллергическая реакция. Мазь Вишневского создает благоприятные условия для развития микрофлоры, поэтому также не рекомендуется к применению.
Практика показывает, что чаще всего после длительного применения всевозможных «домашних» и «народных» методов, пациенты все равно попадают на операцию, но уже в более «запущенном» состоянии.
Консервативные методы лечения
В основном применяются при неосложненном вросшем ногте, когда нет выраженного нагноения, стойкой инвазии ногтевой пластинки в ткани околоногтевого валика. Известно множество методов консервативного лечения – тампонада, наложение корректирующих устройств (пластиковых металлических, клеящихся на ноготь, в виде одно- и двухсторонних скоб и др.). Во многих случаях лечение всеми этими методами бывает довольно эффективно. Есть и недостатки. К основным из них можно отнести следующие:
Методы профилактики
Для профилактики вросшего ногтя нужно соблюдать несколько правил, которые в большинстве случаев помогают избежать проблем.
Во-первых, нужно носить удобную обувь не с узким носком, каблук дожжен быть высотой не более 4 см.
Во-вторых, необходимо правильно подстригать ноготь – край ногтя должен «выйти» из валика, и только потом можно его закруглять. Таким образом, на валик будет приходиться давление не «угла», а «плоскости», что уменьшит вероятность врастания.
В-третьих, при наличии плоскостопия нужно носить специальные ортопедические стельки.
В-четвертых, при наличии грибка ногтей, его нужно вылечить у дерматолога или миколога.
Где удалить?
Для решения проблемы необходимо обратиться к хирургу. Только этот специалист может избавить от вросшего ногтя. При выборе специалиста нужно руководствоваться его опытом, стажем работы. Полезно будет почитать отзывы о нем других пациентов (их всегда можно найти в интернете). Большое количество негативных отзывов, а также отсутствие отзывов должно насторожить. В клинике, где работает доктор, должна быть необходимая аппаратура для радиоволнового или лазерного удаления. Врач должен иметь достаточный опыт работы на этих аппаратах, т.к. при недостаточном воздействии радиоволны или лазера может быть рецидив, а при избыточном возможно повреждение соседних участков ростковой зоны, что вызовет стойкую деформацию всего ногтя. Хирург, также, должен уметь делать пластику околоногтевого валика, чтобы применить этот метод при наличии соответствующих показаний.
Доктор Ельшанский Игорь Витальевич имеет стаж работы хирургом с 1993 года, к.м.н., занимается лечением вросшего ногтя более 20 лет, владеет всеми методами лечения и модификациями операций. В клинике имеется радиоволновой прибор, есть все условия для диагностики и лечения вросшего ногтя на любых стадиях заболевания.

.jpg)