восстановление после эндоскопии головного мозга
Методы лечения гидроцефалии
Мнения врачей касательно тактики лечения гидроцефалии в некоторых аспектах сходятся, а в некоторых разнятся. Врачи считают, что вылечить гидроцефалию консервативными методами практически невозможно. Их применяют для того, чтобы временно снизить повышенное внутричерепное давление. Также прием медикаментов назначают людям пожилого возраста с целью ослабления симптомов патологии и улучшения качества жизни.
Когда проблема касается маленьких детей, единственным эффективным решением является хирургическая операция. В противном случае по мере роста малыша и развития заболевания гидроцефалия приводит к замедлению психологического и физического развития со всеми вытекающими последствиями. На протяжении нескольких десятилетий лечение гидроцефалии проводили при помощи операции, называемой шунтированием. Она предполагает создание искусственного протока для выведения избытка спинномозговой жидкости в свободные естественные полости организма. В ходе вмешательства пациенту вводили специальные катетеры и клапаны, позволяющие выводить избыток жидкости. Операция проявляла высокую степень эффективности и практически в 100% случаев приводила к выздоровлению.
На сегодняшний день медицина не стоит на месте и все чаще борьбу с заболеванием проводят при помощи эндоскопической операции. Нейрохирурги старой формации считают такое вмешательство недостаточно эффективным и оправданным.
Сторонники эндоскопии считают, что шунтирование – устаревшая методика, при которой возникает масса различных осложнений. При этом с неприятными последствиями сталкивается больше половины пациентов, перенесших такую операцию. В течение года нередко требуется замена катетеров либо клапанов, для этого хирурги проводят повторную операцию. Если на протяжении года после оперативного вмешательства у человека нет каких-либо жалоб и осложнений, то дальше он даже не вспоминает о перенесенной операции и ведет нормальную полноценную жизнь.
Лечение эндоскопическими методами
Эндоскопическое лечение гидроцефалии, или водянки головного мозга, является приоритетным направлением в нейрохирургии, так как данное заболевание распространено как среди детей, так и среди взрослых. Гидроцефалия головного мозга возникает вследствие нарушения всасывания спинномозговой жидкости в венозную систему.
Эндоскопическая операция
Эндоскопические вмешательства при гидроцефалии головного мозга применяются для снижения внутричерепного давления. Операции при водянке наиболее эффективны в сравнении с медикаментозными методами терапии, которые помогают замедлить прогрессирование болезни, но не устраняют ее. Эндоскопическая операция при гидроцефалии, стоимость лечения которой определяется тяжестью болезни, подразделяется на несколько видов:
Наиболее широкое применение получила эндоскопическая вентрикулоцистерностомия дна третьего желудочка. Основной задачей хирурга при данной методике является создание путей оттока спинномозговой жидкости из желудочков в цистерны мозга, через которые ликвор всасывается в сосудистые стенки, как у здорового человека.
Преимущества эндоскопических операций
Эндоскопическая операция может быть эффективной только при условии, что проводит ее хороший специалист. Одно неправильное движение хирурга при вмешательстве на головном мозге может привести к непоправимым тяжелым последствиям. При установке шунтов довольно часто наблюдается их закупорка сгустками крови, опухолевыми клетками и пр. При эндоскопии никакие инородные предметы в организме не остаются, соответственно, развитие подобных осложнений исключается.
В тяжелых случаях пациентам устанавливают дренажи головного мозга. Такое мероприятие очень опасно, поскольку по дренажу инфекция может легко проникнуть в головной мозг. При эндоскопическом вмешательстве этого осложнения не происходит.
Шунтирование
Многие люди, у которых обнаружено заболевание, задумываются, где лечить гидроцефалию: в государственном медицинском учреждении или современной клинике. Юсуповская больница оснащена новейшим оборудованием. Врачи регулярно повышают свою квалификацию и осваивают новые методы лечения. Персонал клиники обеспечивает комфортное пребывание пациентов.
Шунтирование при гидроцефалии у взрослых, цена которого варьируется в зависимости от особенностей течения болезни, проводится безопасно и качественно в Юсуповской больнице. Установка шунтирующей системы обеспечивает выведение спинномозговой жидкости. Длительность процедуры составляет около 90 минут, она проводится под общим наркозом у больных любого возраста.
Шунтирование является безопасным вмешательством, но при его использовании существуют определенные риски, о которых пациента информирует врач-невролог. Например, возможна реакция на анестезию или развитие кровотечения. Шунтирование позволяет восстановить у больного нормальное функционирование головного мозга.
Прогноз
Прогноз заболевания будет зависеть от его формы, течения и результатов терапии. Своевременное лечение значительно увеличивает шансы на успех. Больной гидроцефалией должен регулярно наблюдаться у невролога и нейрохирурга для контроля состояния, особенно после выполнения операции шунтирования. Люди с гидроцефалией могут прожить полноценную жизнь при ответственном отношении к своему здоровью. Без выполнения соответствующего лечения заболевание будет прогрессировать, приводя к инвалидности и даже гибели больного.
Своевременное обнаружение и лечение гидроцефалии позволяет избежать осложнений и сохранить человеку жизнь. Среди существующих методов лечения водянки головного мозга наибольшую эффективность имеют хирургические способы, так как они позволяют устранить первопричину патологии. В лечении пациентов с гидроцефалией применяется комплексный подход, для каждого пациента разрабатывается индивидуальная программа терапии, которая может включать использование препаратов для нормализации симптомов, проведение оперативного вмешательства, создание меню с учетом пожеланий пациента, массажи и другие процедуры.
Чтобы получить консультацию невролога по поводу оптимального метода лечения гидроцефалии, записывайтесь на приём онлайн или звоните по номеру телефона Юсуповской больницы. При необходимости пациенты имеют возможность пройти сложное обследование и лечение на базе научно-исследовательских институтов, с которыми сотрудничает Юсуповская больница.
Реабилитация после операций на головном мозге
Программа реабилитации после операции на головном мозге как правило разрабатывается индивидуально с учетом всех особенностей пациента и заболевания. Направления, цели, задачи реабилитации после операций на головном мозге определяются особенностями заболевания, по поводу которого проводилось оперативное лечение, техникой самой операции и течением послеоперационного периода.
Мы помогаем пациентам с последствиями операций на головном мозге в виде двигательных нарушений (параличи, парезы, нарушения координации движений), нарушений речи и глотания, нарушениями высших психических функций (памяти, внимания, мышления).
Первичная консультация реабилитолога
Состав реабилитационной бригады
Состав реабилитационной бригады также определяется особенностями патологии. В любом случае пациента наблюдает врач невролог, при наличии двигательных нарушений обязательным участником команды будут врач и инструктор ЛФК, и специалист по эрготерапии. При наличии нарушений речи и глотания в состав междисциплинарной бригады включается логопед, при расстройства памяти, внимания, мышления — нейропсихолог. В случаях когда у пациента уже сформировались деформации или ограничение подвижности суставов, необходимо наблюдение травматолога-ортопеда.
Как проходит реабилитация после операции на головном мозге?
Вначале пациента осматривают врачи реабилитационной бригады, далее по результатам осмотров коллегиально формируется программа реабилитации. Далее с пациентом начинают заниматься инструктор ЛФК, эрготеапевт, нейропсихолог, логопед, проводятся физиопроцедуры и процедуры массажа. Врачи реабилитационной бригады осматривают больного в процессе реализации программы, оценивают динамику состояния больного и корректируют при необходимости задачи реабилитационных мероприятий. В заключении реабилитационной программы проводится итоговый осмотр врачей реабилитационной бригады и формулируются рекомендации для пациента.
Восстановление после эндоскопии головного мозга
Гидроцефалия — это заболевание головного мозга, которое характеризуется чрезмерным накоплением цереброспинальной жидкости в желудочках и подоболочечных пространствах мозга, сопровождаясь их расширением. Это достаточно распространённая болезнь, особенно в детском возрасте.
В статье вы узнаете про:
Полный текст статьи:
Характерных признаков данной болезни является опережающийся рост окружности головы, из-за чего она достигает больших размеров. Нередко к этому симптому присоединяется головная боль, косоглазие и нистагм. Сегодня существует несколько способов ее диагностирования и лечения, но наибольшей востребованностью пользуется эндоскопия.
Виды эндоскопических оперативных вмешательств
Сегодня эндоскопия при гидроцефалии является приоритетным направлением в современной нейрохирургии. В практической медицине используют несколько типов оперативного лечения при помощи этого оборудования:
Преимущества эндоскопии при гидроцефалии
Эндоскопическое оборудование имеет ряд весомых плюсов по сравнению с аналогичными диагностическими и лечебными методиками. Это:
Вывод:
Хирургическая операция является единственным эффективным способом лечения гидроцефалии. Приём лекарственных препаратов способен лишь замедлить патологические изменения, но не может устранить источник проблемы. Поэтому использование эндоскопии — это приоритетное терапевтическое направление.
Восстановление после эндоскопии головного мозга
ГБОУ ВПО «МГМСУ им. А.И. Евдокимова» Минздрава России, Москва; ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва
Научно-исследовательский институт скорой помощи им. Н.В. Склифосовского; Московский государственный медико-стоматологический университет, Москва
НИИ скорой помощи им. Н.В. Склифосовского, Москва
ФГБУ МРНЦ Минздрава России, Обнинск
Эндоскопическая хирургия геморрагического инсульта
Журнал: Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2014;114(3-2): 7-13
Дашьян В. Г., Коршикова А. Н., Годков И. М., Крылов В. В. Эндоскопическая хирургия геморрагического инсульта. Журнал неврологии и психиатрии им. С.С. Корсакова. Спецвыпуски. 2014;114(3-2):7-13.
Dash’jan V G, Korshikova A N, Godkov I M, Krylov V V. Endoscopic surgery of hemorrhagic stroke. Zhurnal Nevrologii i Psikhiatrii imeni S.S. Korsakova. 2014;114(3-2):7-13.
ГБОУ ВПО «МГМСУ им. А.И. Евдокимова» Минздрава России, Москва; ГБУЗ «НИИ скорой помощи им. Н.В. Склифосовского» Департамента здравоохранения Москвы, Москва
Существует 4 основных метода хирургического лечения пациентов с ГИ.
1.Энцефалотомия и открытое удаление гематомы. Метод позволяет удалить ВМГ, быстро устранить компрессию и дислокацию головного мозга, выполнить ревизию полости гематомы под непосредственным визуальным контролем. Однако применение энцефалотомии предполагает нанесение дополнительной травмы веществу головного мозга, что значительно увеличивает риск неблагоприятных исходов у пациентов с гипертензивными внутримозговыми кровоизлияниями глубинной локализации.
2. Пункционная аспирация гематомы. Используя только пункцию и аспирацию, удалить ВМГ полностью не представляется возможным, так как жидкая ее часть составляет не более 20%. Этот метод не может быть применен у пациентов с обширными ВМГ или у больных в тяжелом состоянии, но может быть использован для удаления подострых и хронических ВМГ, когда бо’льшая часть гематомы состоит из жидкой части и рыхлых сгустков. Методика может быть дополнена механическим разрушением сгустков крови или их аспирацией под давлением [2].
3. Локальный фибринолиз ВМГ. Метод предполагает после пункционной аспирации жидкой части гематомы введение в ее полость тромболитического препарата, например проурокиназы для растворения сгустков крови. После растворения плотной части гематомы оставшееся ее содержимое удаляют через установленный в полость ВМГ катетер. Процесс фибринолиза занимает от 1 до 4 сут [3].
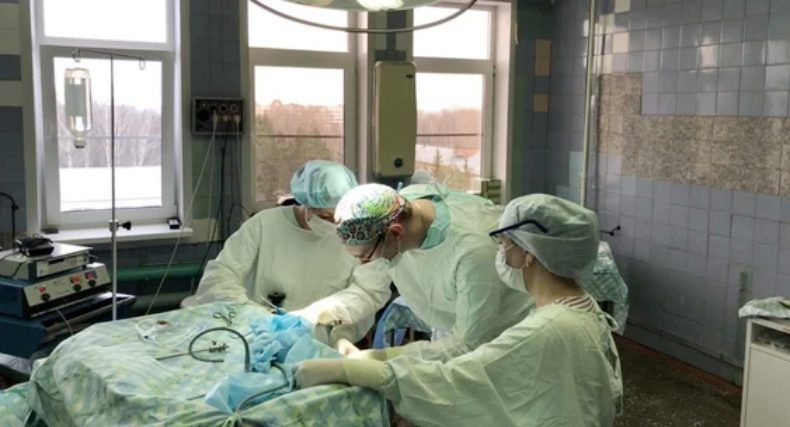
4. Эндоскопическое удаление ВМГ. Методика позволяет при миниинвазивном доступе производить быструю аспирацию ВМГ и осуществлять интраоперационный визуальный контроль радикальности удаления гематомы. Метод длительное время не получал широкого распространения в хирургии гипертензивных внутримозговых кровоизлияний, так как для удаления гематом необходимо соблюдать определенные технические условия, в частности, создание стойкой оптически прозрачной среды и хорошей освещенности зоны манипуляций. Эндоскопические операции в нейрохирургической практике выполняют чаще при внутрижелудочковых опухолях и аденомах гипофиза, окклюзионной гидроцефалии.
Результаты одного из первых исследований, посвященных удалению гипертензивных ВМГ, были опубликованы в 1989 г. L. Auer и соавт. [5]. Целью исследования было определение роли эндоскопического метода в лечении пациентов с ВМГ; для удаления гематом авторы применяли систему ультразвуковой дезинтеграции, встроенную в 6-миллиметровый эндоскоп. Использование многоканальных эндоскопов малого диаметра позволило выполнять вмешательства при глубинных кровоизлияниях без дополнительной травмы вещества мозга.
Дальнейшее совершенствование эндоскопической техники, появление прозрачных тубусов, систем аспирации-ирригации, применимых с эндоскопом малого диаметра (5-7 мм), позволило улучшить обзор полости гематомы и более эффективно аспирировать плотные сгустки 8.
Материал и методы
Методика выполнения хирургического вмешательства
Под эндотрахеальным наркозом после выполнения небольшого линейного разреза кожи длиной 3-4 см и скелетирования кости в проекции гематомы накладывали фрезевое отверстие. Твердую мозговую оболочку вскрывали разрезом не более 1,0 см.
Мишенью пункции на навигаторе выбирали центр ВМГ. После пункции и удаления жидкой части гематомы и рыхлых сгустков полость заполняли физиологическим раствором. Затем под визуальным и виртуальным контролем отмывали и аспирировали более плотные сгустки. Внутримозговой этап операции занимал не более 15-30 мин.
Результаты
Исходы лечения статистически значимо зависели от уровня бодрствования перед операцией, локализации кровоизлияния, наличия и степени выраженности поперечной дислокации мозга, наличия рецидивов кровоизлияния.
Между исходами хирургического лечения и степенью выраженности поперечной дислокации мозга имелась прямая зависимость (табл. 4). 

Восстановление после эндоскопии головного мозга
В настоящее время выделяют 3 направления в нейроэндоскопии: оперативную эндонейрохирургию, микронейрохирургию под эндоскопическим контролем и микронейрохирургию с эндоскопической ассистенцией. Последние 2 вида эндоскопии объединяют в понятие диагностической эндоскопии. Оперативная эндонейрохирургия предполагает выполнение хирургического вмешательства исключительно при помощи эндоскопа и специального эндоскопического инструментария; все хирургические манипуляции производят через рабочие каналы эндоскопа.
Микрохирургия под эндоскопическим контролем представляет собой хирургическое вмешательство, которое хирург выполняет при помощи традиционного микроинструментария, однако все манипуляции осуществляются им под контролем эндоскопа (вместо микроскопа). Микрохирургические операции с эндоскопической ассистенцией, как следует из названия, производятся с использованием традиционных микрохирургических инструментов и микроскопа, однако при необходимости дополнительной визуализации зоны интереса применяют (видео) эндоскопическую ассистенцию — осмотр анатомических структур через эндоскоп.
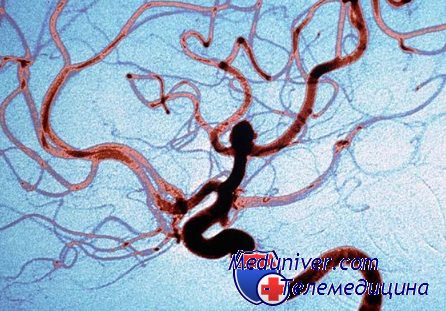
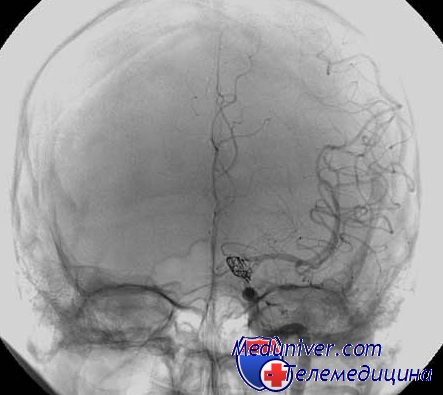
Операции по поводу аневризм сосудов головного мозга могут производиться с эндоскопической ассистенцией и под эндоскопическим контролем. Микрохирургия аневризм сосудов головного мозга под эндоскопическим контролем получила название «хирургии через замочную скважину» — «keyhole surgery».
Основным преимуществом «хирургии через замочную скважину» является небольшая травматичность операции по сравнению с традиционными хирургическими вмешательствами, которая достигается благодаря уменьшению размера краниотомии, уменьшению ретракции мозга во время арахноидального подхода, выделения и клипирования аневризмы, и уменьшению вероятности повреждения перфорирующих артерий. Однако keyhole-операции, на наш взгляд и по мнению других авторов, малоперспективны у больных с массивным субарахноидальным кровоизлиянием и с тяжестью состояния III-V степени по шкале Н-Н. У этих больных, особенно при наличии внутримозговой гематомы, необходимо выполнять открытое хирургическое вмешательство с санацией базальных цистерн, с удалением внутримозговой гематомы и, нередко — с дренированием желудочков мозга. Во время операций у больных в тяжелом состоянии может быть применена эндоскопическая ассистенция.
Применение эндоскопических методов в хирургии аневризм сосудов головного мозга обусловлено, с одной стороны, ными нервами и наклоненными отростками клиновидной кости (аневризмы сосудов головного мозга передне-медиальной поверхности офтальмического, задненижней поверхности офтальмического, коммуникантного и хориоидального сегментов внутренней сонной артерии, аневризмы сосудов головного мозга развилки базиллярной артерии при ее высоком или низком расположении относительно спинки турецкого седла, аневризмы передней соединительной артерии с верхним или верхнезадним направлением купола).
При выделении и клипировании аневризмы передней соединительной артерии, ВСА и БА нередко оказываются малодоступными осмотру через микроскоп, помимо аневризмы головного мозга, перфорирующие артерии, кровоснабжающие функционально важные отделы мозга. От коммуникантного и хориоидального сегментов ВСА отходят ЗСА, ПВА и перфорирующие артерии — от 1 до 3 перфорирующих артерий в коммуникантном сегменте и от 1 до 9 — в хориоидальном.
Перфорирующие артерии также берут начало от ЗСА — в количестве 4-14 и часто оказываются подпаянными к куполу аневризм сосудов головного мозга. При высоком или низком расположении развилки БА относительно спинки турецкого седла аневризм плохо визуализируется. Помимо аневризм, вне поля зрения остаются таламоперфорирующие артерии. Они отходят в количестве 1-14 от Р1-сегментов ЗМА, наиболее проксимальные ветви — на расстоянии 2,2 мм (от 0 до 6 мм) от развилки БА.
Случайное повреждение перечисленных перфорирующих артерий может приводить к грубым неврологическим расстройствам. Использование эндоскопа для осмотра структур основания мозга позволяет получить изображение при лучшем освещении зоны интереса, при более высоком увеличении и, благодаря высокой мобильности наконечника тубуса эндоскопа, — осматривать сосуды артериального кровообращения большого мозга и их ветви под разными углами зрения.
У больных, перенесших субарахноидальное кровоизлияние, для адекватной профилактики повторного кровоизлияния необходимо выключение из кровотока всех имеющихся аневризм артерий артериального кровообращения большого мозга. Однако по данным методов дооперационной диагностики (ЦАТ, КТ и МРТ) могут быть выявлены не все аневризмы. Частота диагностики множественных аневризм составляет по данным ЦАТ 12,9%, по данным аутопсии — 22,7%.
Поэтому у больных, оперированных по поводу аневризм и находящихся в компенсированном состоянии, следует стремиться к проведению максимально допустимой ревизии сосудов артериального круга большого мозга для исключения сопутствующих аневризм.
У пациентов с множественными аневризмами приоритетным является клипирование разорвавшейся аневризмы. Встречаются больные, у которых по данным КТ и ЦАГ не удается определить, какая из множественных аневризм разорвалась. Выбор хирургической тактики усложняется, когда множественные аневризм расположены в разных полушариях мозга или имеется сочетание аневризм каротидного и вертебрального бассейна. Артериальные аневризмы в таком сочетании не всегда могут быть клипированы из одного хирургического доступа, и больному могут понадобиться фактически два оперативных вмешательства.
Из контралатеральной птериональной краниотомии осмотру через микроскоп оказываются недоступными аневризмы развилки СМА — в 40% наблюдений, аневризм офтальмического, коммуникантного и хориоидального сегментов ВСА — в 13-30% случаев. Таким образом, у больных с множественными аневризмами, расположенными в разных полушариях мозга, для успешного проведения одномоментного выключения из кровотока всех аневризм может понадобиться эндоскопическая ассистенция как метод дополнительной визуализации.
Наконец, после наложения клипса на шейку аневризм методом контроля качества клипирования является перфорация купола аневризмы или допплерографическое исследование кровотока в полости аневризмы. В случае неполного клипирования шейки аневризмы это сопряжено с риском кровотечения. Эндоскопический контроль клипирования аневризмы подкупает большей безопасностью. Перфорация купола аневризмы после эндоскопической ревизии более безопасна.
J. G. Frazee и J. R. Dusick (2008 г.) полагают, что клипирование аневризмы артериального круга большого мозга из мини-доступов под эндоскопическим контролем может быть успешно выполнено при локализации аневризм в бассейнах ПСА, ЗСА, и в области развилки ВСА, однако при аневризмах СМА проведение подобных хирургических вмешательств неоправданно.
Во время собственных операций мы убедились, что при применении эндоскопов с телескопами с углом зрения 30° и 70° осмотру становятся доступны аневризмы нижней поверхности офтальмического, коммуникантного и хориоидального сегментов ВСА, ПСА с верхним направлением купола, развилки БА, расположенной высоко относительно спинки турецкого седла. Помимо этого, видеоэндоскопическая ассистенция позволяет улучшить качество визуализации аневризмы, расположенных в контралатеральном полушарии мозга, в частности, аневризмы офтальмического сегмента ВСА и контралатеральной СМА. Для проведения видеоэндоскопической ассистенции в контралатеральной хирургии аневризм наиболее удобными являются эндоскопы с углами зрения 0° и 30°.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021