фибробластома головного мозга что это
Фибробластома головного мозга что это
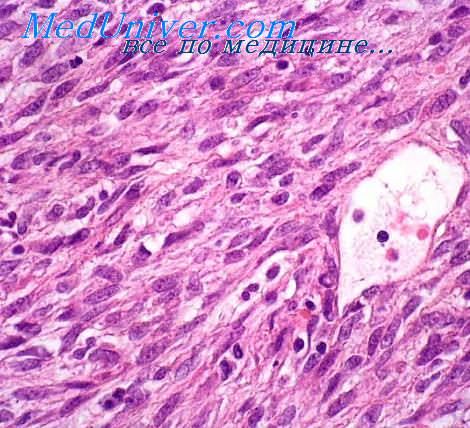
Гистологическая картина гигантоклеточной фибробластомы характеризуется беспорядочно расположенными в коллагеновой или миксоидной строме полиморфными веретенообразными клетками. Обнаруживаются также гигантские многоядерные клетки, ограничивающие узкие щелевидные псевдососудистые пространства.
Присутствие в новообразовании участков, напоминающих выбухающую дерматофибросаркому, подтверждает, что гигантоклеточная фибробластома может быть ювенильной формой этой опухоли.
Гигантоклеточная фибробластома относится к группе потенциально злокачественных, отличается высокой частотой рецидивов, возможность метастазирования документально не подтверждена.
Лечение гигантоклеточной фибробластомы: хирургическое удаление.
Злокачественная фиброзная гистиоцитома
Злокачественная фиброзная гистиопитома — редкая высокозлокачественная опухоль. Впервые описана Kauffman и Stout в 1961 г.
Наиболее часто злокачественная фиброзная гистиоцитома развивается после рентгенотерапии, продолжительность латентного периода при этом не отличается от других индуцированных ионизирующей радиацией опухолей. Развитие злокачественной фиброзной гистиоцитомы также связывают с такими факторами, как ожоговый рубец, механическая травма или вирусная инфекция SV40.
Ультраструктурные исследования свидетельствуют о наличии в злокачественной фиброзной гистиоцитоме клеток, аналогичных гистиоцитам, фибробластам, а также примитивных мезенхимальных клеток. Гистиоцитарное происхождение опухоли подтверждается положительным окрашиванием на маркеры гистиоцитов: лизоцим, а-1-антитрипсин, а-1-антихемотрипсин, кислую фосфатазу и CD68. При злокачественной фиброзной гистиоцитоме отмечается положительное окрашивание антителами к HLA-DR — человеческому ассоциированному с лейкоцитами антигену. В то же время клетки злокачественной фи роз ной гистиоцитомы не экспресссируют антигены, присутствующие на макрофагах, такие как общий лейкоцитарный антиген (LCA), кластеры дифференцировки моноцитов и макрофагов CD14 и CD4. Фибробластная дифференцировка подтверждается положительным окрашиванием на фибробластассоциированный антиген, актин, коллаген, пролилгидроксилазу и 3-нуклеотидазу. Неспецифическими маркерами мезенхимальной дифференцировки клеток опухоли являются кератин, десмин, белок нейрофиламентов и ламинин. Эти данные подтверждают возможность развития злокачественной фиброзной гистиоцитомы из примордиальной мезенхимальной клетки, способной кдифференцировке в гистиоциты, фибробласты, мио-фибробласты или остеокласты.
При молекулярно-биологических исследованиях в клетках больных злокачественной фиброзной гистиоцитомой обнаружены трисомия 7, теломерные ассоциации, кольцевые хромосомы, структурные нарушения хромосомы 19р. амплификация онкогенов и мутации опухоль-супрессорных генов. Установлен ряд молекулярно-биологических прогностических критериев. В частности, анэуплоидия и повреждение хромосомы 19р ассоциируются с плохим прогнозом.
Злокачественная фиброзная гистиоцитома обычно развивается в возрасте 50-70 лет и лишь иногда у детей. Почти в 2 раза чаще поражает мужчин.
Клинически злокачественная фиброзная гистиоцитома при наружной локализации характеризуется красным плотным узлом диаметром 5-10 см, распространяющимся на подлежащие ткани. Излюбленное место расположения — область бедра, реже — плечо.
При глубокой локализации злокачественной фиброзной гистиоцитомы, например в забрюшинном пространстве, опухоли обычно крупнее, сопровождаются тошнотой, анорексией, болями в животе, лихорадкой, потерей массы тела и гипогликемией вследствие секреции опухолью инсулиноподобного фактора. Заболевание часто заканчивается летально.
Внутримозговые опухоли головного мозга
Госпитализация и лечение по квоте ОМС. Подробнее после просмотра снимков.
Содержание:
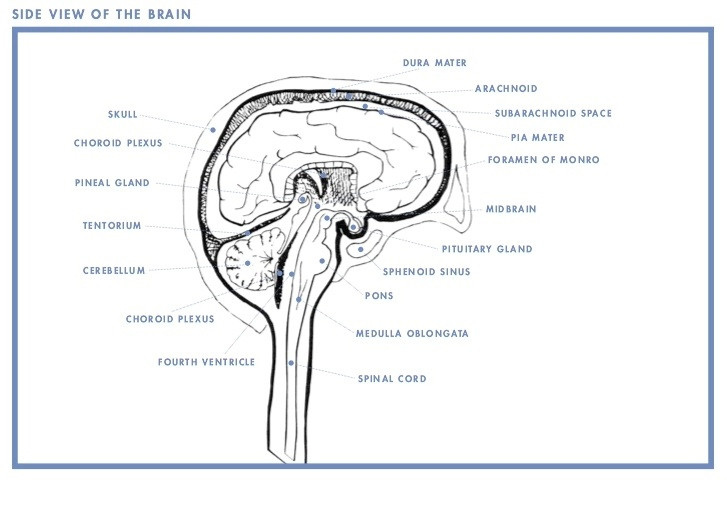
Внутримозговые опухоли являются первичными образованиями головного мозга. В большинстве случаев они растут из клеток глии. Именно поэтому специалисты чаще всего обнаруживают внутримозговые образования глиального ряда. Они могут иметь разные варианты клинического течения, в зависимости от места локализации, объема патологического участка, степени сдавливания окружающих структур.
Виды внутримозговых образований головного мозга
Из внутримозговых опухолей головного мозга чаще всего встречаются следующие виды:
К таким опухолям относят менингиому. Она отличается медленным ростом, достаточно эффективно лечится с помощью хирургических методик. Также к этой категории относят ангиоретикулему. Это доброкачественное объемное внутримозговое образование локализуется преимущественно в области мозжечка.
К таким образованиям относят следующие виды:
Определить точный тип опухоли можно с помощью неврологической диагностики. Возможности диагностической неврологии позволяют сегодня с легкостью выявлять подобные доброкачественные и злокачественные новообразования. НИИ Бурденко имеет современное техническое оснащение, которое применяется как на этапе дифференцировки, так и в период оценки эффективности проведенных операций и на этапе подготовки к хирургическим вмешательствам.
Локализации опухолей
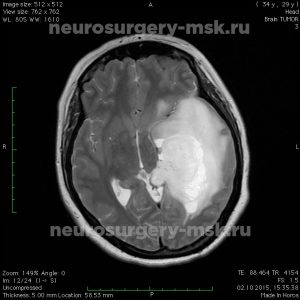
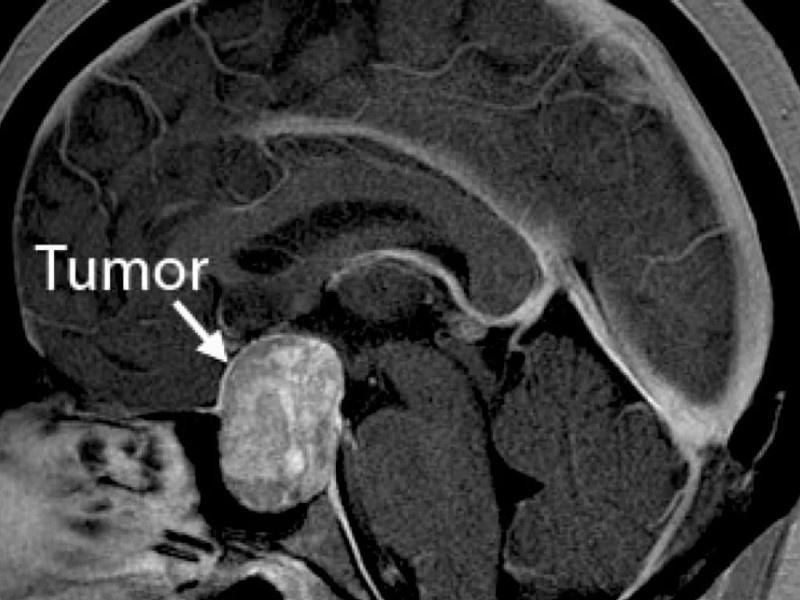
Астроцитома правой теменной доли
Клинические проявления зависят от места локализации новообразования. Внутримозговые опухоли лобной доли долгое время не дают о себе знать. При локализации новообразования слева появляются нарушения речи. Позже возникает слабость в мышцах рук и лица справа.
Внутримозговая опухоль височной доли часто сопровождается галлюцинациями и эпилептическими приступами. В дальнейшем к основным проявлениям присоединяются нарушения зрения в виде выпадения зрительных полей, когда не видно половины изображения слева или справа.
Среди внутримозговых опухолей мозжечка встречается преимущественно менингиома. Рост новообразования сопровождается нарушениями памяти и сознания, постоянными головными болями, склонностью к эпилептическим припадкам. Опухоль произрастает из арахноэндотелия мозга, отличается медленным ростом.
Клинические проявления
На первое место при внутримозговых опухолях выступают общемозговые симптомы. Они связаны с появлением гидроцефалии, спровоцированной повышение внутричерепного давления. Головные боли имеют тупой и распирающий характер. Дополнительным признаком является головокружение. Оно возникает при вращении головой, нередко сопровождается тошнотой, появлением шума в ушах. Раньше всего головокружение возникает при опухолях полушарий мозга.
Одним из симптомов заболевания является рвота, которая не связана с приемом пищи, возникает преимущественно в утренние часы натощак и на пике болевого синдрома. При росте новообразования в области желудочка мозга возможно выявление психических нарушений, которые проявляются с раздражительностью, агрессивностью или периодами выраженной апатии.
У пациентов нарушается внимание, ухудшается и память, возможно возникновение бредовых состояний и появление галлюцинаций. Опухоль начинает действовать на окружающие ткани, вызывает смещение и ущемление структур головного мозга, признаки ишемии, недостаточность кровотока.
Методы лечения
Тактику лечения внутримозговых образований подбирает нейрохирург или невролог после проведения комплексного обследования. Оно включает назначение следующих исследований:
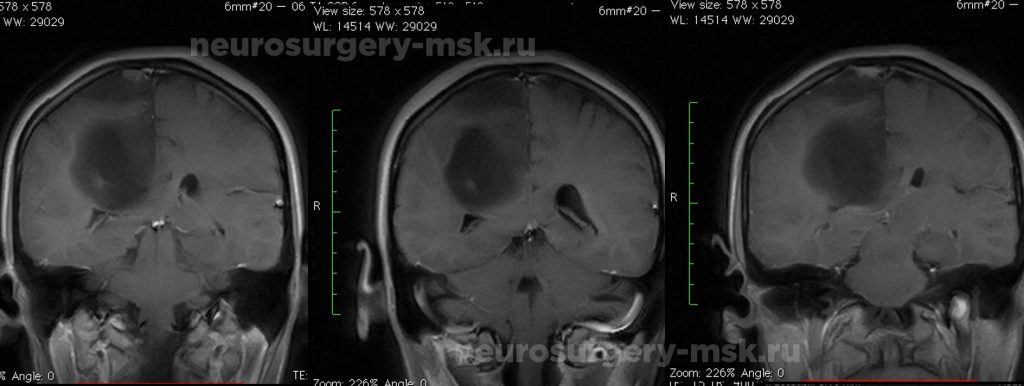
Основным методом диагностики является магнитно-резонансная томография. С ее помощью можно выявить точно место локализацию новообразования, провести дифференцировку опухоли от внутримозговой гематомы, абсцесса или кисты.
Удаление образования головного мозга является основным методом лечения. При прорастании патологического очага в мозговую ткань используют шунтирующие операции, которые обеспечивают отток цереброспинальной жидкости и установку современных систем дренирования. Дополнительно специалисты используют лучевую терапию. С ее помощью можно воздействовать на патологическое образование с разных позиций, сохраняя при этом здоровые клетки. Это замедляет дальнейший рост новообразования и уменьшает основные клинические проявления.
Хирургическое лечение можно комбинировать с лучевой терапией, а также с химиотерапией. Но основным методом борьбы с заболеванием является оперативное вмешательство. Точные нейрохирургические операции позволяют полностью или частично удалить новообразования головного мозга, избавить пациента от выраженных клинических проявлений патологии и улучшить дальнейшей прогноз.
Прогноз жизни
Прогноз жизни во многом зависит от времени обращения за медицинской помощью. Крайне важно использовать все возможности современной нейрохирургии для удаления новообразований головного мозга. Успешные операции проводят в НИИ Бурденко. Высокая квалификация специалистов в сочетании с применением инновационных методов диагностики и лечения дает положительные результаты оперативных вмешательств и заметно улучшает прогноз жизни пациентов.
Консультация нейрохируга
Нейрохирург, доктор медицинских наук
— Нейрохирург 9 отделения НИИ нейрохирургии им. Н.Н.Бурденко (2002 — 2019)
— Ведущий нейрохирург сети клиник «Медси» (2019 — н.в.)
Удаление внемозговых опухолей
Госпитализация и лечение по квоте ОМС. Подробнее после просмотра снимков.
Содержание:
Внемозговые объемные образования — это опухоли головного мозга, которые развиваются из черепных нервов, мозговых оболочек, могут иметь метастатическую природу. Чаще всего встречаются невриномы и менингиомы. Точный тип образования может определить невролог и нейрохирург после проведения комплексной диагностики.
Диагноз можно поставить на основе неврологического обследования, получения результатов КТ или МРТ головного мозга. Лечение преимущественно с помощью операции. Дополнительно используют лучевую терапию. Чем раньше пациент обращается за медицинской помощью и проводит операцию, тем лучше прогноз для жизни.
Виды внемозговых образований головного мозга
Особенностью внемозговых образований является длительное течение без явных клинических проявлений. Пациенты долгое время не подозревают о развитии заболевания, не обращаются за медицинской помощью, вплоть до значительного увеличения патологического очага. Нередко он является случайной находкой во время проведения запланированного профилактического обследования.
Менингиомы отличаются относительно медленным ростом, ограниченным расположением. Патологический очаг развивается из арахноэндотелиальных клеток мозговых оболочек. Как показывает статистика, заболевание встречается преимущественно у женщин после 30 лет. Такие внемозговые образования головного мозга могут достигать значительных размеров.
Чаще всего они локализуются в области черепной ямки. В таком случае у пациента ухудшается обоняние, возможно присоединение различных психических нарушений и снижение зрения. При внемозговом объемном образовании теменной области возможно сдавливание зрительных нервов.
Локализации опухолей
При локализации внемозгового образования в лобной области клинические проявления возникают не сразу. Заболевание угрожает жизни пациента, вызывает постепенное увеличение опухоли в размере. Если менингиома расположена слева, то клинические проявления будут выражены преимущественно на противоположной стороне. Пациенты будут ощущать головную боль, снижение тонуса мышечных тканей, ухудшение зрения, двигательные припадки.
Вне мозговые объемные образования, расположенные справа, обычно вызывают определенные симптомы, которые локализуются с противоположной стороны — слева.
Мы писали выше, что менингиомы и другие подобные внемозговые образования чаще встречаются у женщин. Спровоцировать развитие болезни могут гормональные изменения. Замечено, что подобные заболевания активно развиваются во время беременности. Менингиомы нередко появляются на фоне злокачественного перерождения молочных желез у женщин (метастазы в головной мозг).
Также среди провоцирующих факторов на первое место выходят черепно-мозговые травмы. Болезнь может развиваться как практически сразу после повреждения головного мозга, так и в течение нескольких последующих лет. В группу риска входят люди, которые перенесли радиоактивное облучение, периодически контактируют с различными ядовитыми веществами.
Точное место локализации новообразования можно определить только с помощью проведения комплексной диагностики:
Внемозговые образования средней и задней черепной ямки, в том числе менингиома этой локализации, могут достигать больших размеров. В этом случае у пациента наблюдаются выраженные психические нарушения, в том числе снижение критики.
Внемозговое образование фалькса находится в зоне серповидного отростка. Заболевание проявляется эпилептическими припадками и судорогами. При осложненном течении возникают параличи ног, нарушения функций органов малого таза, другие опасные осложнения.
Методы лечения

Лечение назначает нейрохирург с учетом результатов диагностики и осмотра. Выраженная неврологическая симптоматика с активным ростом новообразования является показанием для проведения хирургического вмешательства. Операцию можно проводить по удалению патологического очага частично или полностью. Выбранная тактика зависит от близости расположения жизненно важных центров мозга к новообразованию.
После хирургического удаления новообразования проводят реабилитационный период. Он обязательно включает комплекс мероприятий, которые направлены на восстановление нарушенных функций мозга и всего организма. Пациентам могут означать лечебную гимнастику, массаж, физиотерапевтические процедуры, прием нейропротекторов и других препаратов с подобным действием.
Прогноз жизни
Прогноз жизни зависит от степени злокачественности образования мозга. Анапластическая менингиома в более половины случаев приводит к рецидиву через 5 лет после оперативного лечения. Возможно появление неврологического синдрома.
Важно обращать внимание даже на незначительные клинические проявления. Рекомендуется обращаться к специалисту при появлении частых головных болей, тошноты, рвоты, эпизодов потери сознания. С помощью КТ и МРТ можно выявить даже незначительные патологические очаги, требующие проведения операции.
В НИИ Бурденко проводят профессиональное хирургическое лечение внемозговых новообразований с использованием современных технологий и безопасных методик. Вы можете записаться на прием к лучшим нейрохирургам, провести комплексное обследование, начать эффективное лечение, которое будет полностью соответствовать клинической ситуации.
Консультация нейрохируга
Нейрохирург, доктор медицинских наук
— Нейрохирург 9 отделения НИИ нейрохирургии им. Н.Н.Бурденко (2002 — 2019)
— Ведущий нейрохирург сети клиник «Медси» (2019 — н.в.)
Доброкачественные опухоли головного мозга: типы, симптомы, диагностика, современные принципы лечения
Абсолютное большинство из более чем 120-ти видов первичных новообразований мозга относится к доброкачественным опухолям. Их главные общие отличия от злокачественных – медленный рост, отсутствие метастазов и рецидивов. При этом они образуются в различных местах из различных типов клеток и по-разному себя проявляют. Соответственно, подходы к лечению также могут существенно различаться.
К доброкачественным опухолям головного мозга относятся аденомы гипофиза, высокодифференцированные эпендиомы, хондромы, шванномы, менингиомы, папилломы хориоидного сплетения, кисты, липомы.
Хондромы
Образуются из клеток хрящевой ткани, как правило, у основания черепа, в гипофизарной области. Тесно связаны с твердой мозговой оболочкой. Характерная особенность – крайне медленный рост. Могут достигать больших размеров, быть одиночными и множественными. Диагностируются очень редко.
Аденомы гипофиза
Составляют около 10% первичных опухолей мозга, чаще всего обнаруживаются в передней трети железы. Могут появляться в любом возрасте, но обычно возникают у пожилых людей. У женщин детородного возраста образуются чаще, чем у мужчин аналогичной возрастной группы. Различают гормонально активные (секретирующие) и гормонально неактивные аденомы гипофиза.
Большинство образований относится к гормонально активным. В свою очередь, их классифицируют по виду вырабатываемого гормона, избыток которого в организме приводит к появлению характерных симптомов.
Высокодифференцированные эпендиомы
Возникают вследствие мутации клеток, выстилающих внутренние полости головного мозга (желудочки). В структуре такого мягкотканного опухолевого узла могут присутствовать кисты или минеральные отложения (кальцинаты). Составляют не более 3% от всех регистрируемых первичных опухолей мозга. При этом находятся на 6 месте среди наиболее распространенных новообразований ЦНС у детей и, чаще всего, развиваются в возрасте до 3-х лет (около 30%).
Менингиомы
Растут не из тканей мозга, а из покрывающих его мягких оболочек (meninx),в связи с чем и получили свое название. Составляют около трети всех первичных новообразований. Наиболее часто наблюдаются у женщин, начиная со среднего возраста (в 2 раза чаще, чем у мужчин). Частота заболеваемости увеличивается после 60-ти лет. У детей встречаются редко. Типичное местоположение – в верхних отделах, но также могут образовываться у основания черепа. Обычно растут внутрь, вызывая сдавливание прилегающих отделов мозга. Иногда растут наружу, что сопровождается утолщением черепных костей в проблемной области. Могут содержать кальцинаты, заполненные жидкостью полости (кисты), сосудистые узлы.
Шванномы
Развиваются из шванновских клеток слухового нерва, также называемого 8-мым черепным, акустическим или преддверно-улитковым.
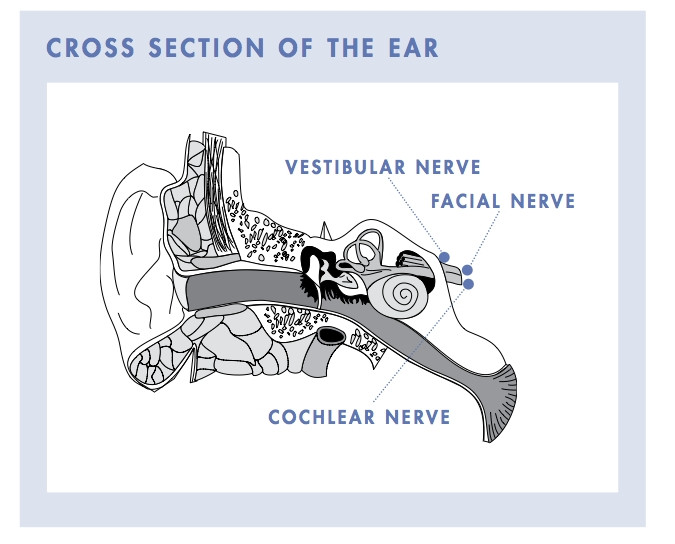
Обычно находятся между мозжечком и мостом, в области задней ямки. Растут очень медленно, встречаются достаточно редко (не более 8%), развиваются в среднем возрасте. Риск заболевания вдвое выше у женщин.
Папилломы хориоидного сплетения
Возникают из мутировавших клеток сосудистых сплетений, которые входят в структуру оболочек, выстилающих желудочки мозга и продуцирующих спинномозговую жидкость (ликвор). Как правило, диагностируются у детей и молодых людей.
У детей с опухолями мозга в возрасте до одного года папилломы хориоидного сплетения составляют от 10 до 20%, от 1 года до 1 лет – 2-4%. При этом в зависимости от возраста различается и локализация очага: чем старше больной, тем ниже находится опухоль.
Кисты
Несмотря на то, что относятся к доброкачественным, могут вызывать серьезные проблемы при расположении в структурах, контролирующих жизненно важные функции организма.
Отличаются разнообразием, наиболее часто встречаются арахноидальные (заполненные жидкостью), коллоидные (заполненные густым железообразным веществом), дермоидные и эпидермоидные (заполненные мягкими тканями) кисты.
Липомы
Редко регистрируемые новообразования, чаще развивающиеся в области мозолистого тела. Могут быть единичными и множественными.
Симптомы доброкачественной опухоли мозга
Нужно сразу же оговориться: определить по каким-либо внешним признакам, что в головном мозге появилось доброкачественное, а не злокачественное новообразование, невозможно. Более того, те или иные нарушения самочувствия могут лишь вызвать у врача подозрения на опухолевый процесс. Подтвердить или опровергнуть эти подозрения позволяет только диагностика. В то же время, на основании жалоб больного невролог делает предварительные выводы и составляет план обследования.
«Даже доброкачественная опухоль, которая растет в голове, потенциально опасна, — говорит Роберт Фенстермакер, доктор медицинских наук, заведующий кафедрой нейрохирургии онкологического центра Розуэлл-Парк (США). – Пространство внутри черепа небезгранично, и, даже если опухоль головного мозга доброкачественная и растет медленно, в конечном итоге она начнет сдавливать мозг, симптомы будут развиваться и это может быть опасно для жизни».
Доброкачественные опухоли головного мозга проявляют себя самыми различными симптомами, характер которых, прежде всего, определяется в зависимости от местоположения очага и его размера.
Лечение доброкачественной опухоли мозга: основные принципы и выбор метода
В некоторых случаях врач может выбирать тактику активного наблюдения. Это касается больных с арахноидальными кистами и менингиомами, а также липомами, которые не вызывают значимых нарушений самочувствия и, как правило, выявляются случайно либо при профилактическом онкоскрининге.
Если у пациента диагностирована доброкачественная опухоль головного мозга, которая «неудачно» расположена, нарушает качество жизни по другим причинам либо имеет высокий риск озлокачествления, лечение направлено на удаление новообразования (операцию) или его разрушение с помощью современных радиохирургических методов.
Так, например, одни менингиомы можно удалить традиционным хирургическим путем, другие относятся к неоперабельным. В последнем случае опухоль может быть разрушена с помощью установок Кибернож, Гамма-нож, TrueBeam. В зависимости от особенностей новообразования, оптимальным методом лечения также может стать томотерапия или протонная терапия.
Операбельные коллоидные, эпидермоидные и дермоидные кисты чаще всего удаляют традиционным способом либо с применением эндоскопических или микрохирургических технологий. По показаниям дополнительно может быть назначена антибактериальная медикаментозная терапия. Иногда удаление кисты осложнено, невозможно или возможно лишь частично.
Радикальное удаление хондромы, хориоидной папилломы, эпендиомы, аденомы гипофиза может быть осуществлено хирургическим или радиохирургическим методом.
При лечении больных со шванномами обычно используют микрохирургические методы или стереотаксическую радиохирургию. По показаниям дополнительно назначается медикаментозная, гормональная и лучевая терапия.
Ведущие нейрохирурги возлагают большие надежды на интраоперационный флуоресцентный контроль с целью тотальной резекции опухолей, в частности аденом гипофиза, поскольку неполное удаление неоплазмы ведет к рецидивам у 20% пациентов. А ведь хотя аденомы гипофиза редко бывают злокачественными, они могут вызывать серьезные проблемы, сдавливая рядом расположенные участки мозга, что может привести к болезни Кушинга, гигантизму, слепоте и смерти.
В медицинской школе им. Перельмана Пенсильванского университета был разработан первый органоспецифичный маркер OTL38, который состоит из двух частей: фолата и светящегося в инфракрасном диапазоне красителя. Поскольку для развития и роста неоплазмы активно используют фолиевую кислоту, то для них характерно высокое содержание фолатных рецепторов на поверхности клеток (которое иногда более чем в 20 раз превышает нормальный уровень). Связываясь с рецепторами, OTL38 вызывает свечение пораженных тканей, позволяет точно идентифицировать границы опухоли и полностью ее удалить.
Как отмечает Ю.К. Ли, доктор медицинских наук, профессор кафедры нейрохирургии Университета Пенсильвании: «Это исследование предвещает новую эру в персонализированной хирургии опухолей. Хирурги теперь могут видеть молекулярные характеристики опухолей пациента, а не только поглощение света или отражательную способность».
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.