при понижении лейкоцитов какие лекарства принимать
Клинический анализ крови: лейкопения и нейтропения после химиотерапии
Чем опасна лейкопения?
Побочные действия свойственны всем видам противоопухолевого лечения, даже если оно проводится по современным стандартам. Большая часть осложнений, в том числе и связанных с подавлением кроветворения, таких как лейко- и нейтропения, развивается отсрочено, когда пациент уже не находится в условиях стационара, а выписан под амбулаторное наблюдение.
Лейкопенией называется такое состояние, которое характеризуется снижением уровня лейкоцитов в крови.
Лейкоциты – это белые кровяные тельца. Одна из разновидностей форменных элементов крови наряду с эритроцитами и тромбоцитами.
Главная функция лейкоцитов — это защита организма от инфекций, чужеродных белков и инородных тел, способных нанести ему вред и нарушить баланс биохимических реакций.
Содержание лейкоцитов в крови не является постоянным, оно динамически изменяется в течение дня в зависимости от времени суток и функционального состояния организма. Например, уровень лейкоцитов повышается не только во время наличия какого-либо воспаления в организме, но и обычно несколько повышается к вечеру, после приёма пищи, а также после физического и эмоционального напряжения.
Но мы говорим о тех случаях, когда количество лейкоцитов снижается.
Этому всегда имеется какая-то причина, в том числе это закономерное осложнение противоопухолевого лечения.
Почему это состояние имеет для нас значение?
Лейкоциты отвечают за иммунитет и сопротивление различным неблагоприятным факторам, поэтому при снижении их уровня в крови в первую очередь страдает «оборона» организма.
В этом случае человек становится более уязвим для любой инфекции: бактериальной, вирусной или грибковой.
В большинстве случаев при развитии инфекционных осложнений специализированное противоопухолевое лечение должно быть отложено. Следовательно, помимо главной опасности для человека, которая заключается именно в инфекционном процессе, мы еще сталкиваемся и с тем, что приходится откладывать лечение онкологического заболевания на неопределенный срок до тех пор, пока мы не разберемся с инфекцией.
Почему важно знать о лейкоцитарной формуле?
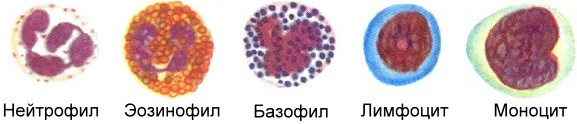
Существует так называемая лейкоцитарная формула, которая формируется из подвидов лейкоцитов: моноцитов, эозинофилов, базофилов, лимфоцитов и нейтрофилов.
Каждый из видов выполняет собственную специфическую для него функцию, хотя в основе лежат именно иммунные процессы.
Когда мы получаем результаты клинического анализа крови, уровень лейкоцитов в нем может быть нормальным, но какую часть от этого общего показателя составляет тот или иной подвид, сказать навскидку невозможно. При этом для планирования системного лечения это очень важно. Именно поэтому онкологи требуют, чтобы в анализах крови было указано абсолютное число всех подвидов лейкоцитов. Обращать на это внимание должен и пациент, когда получает результаты анализов.
Наибольший интерес для химиотерапевтов представляют нейтрофилы. Этот подвид лейкоцитов играет очень важную роль в защите организма от бактериальных и грибковых инфекций и сравнительно меньшую — в защите от вирусных инфекций. В противоопухолевой или антигельминтной защите нейтрофилы практически не играют роли, в этих процессах участвуют другие клетки.
При проведении химиотерапии уровень нейтрофилов критично важный показатель. Если количество нейтрофилов падает ниже 0,5х10*9/л, то нормальная микрофлора, которая присутствует, например, во рту или кишечнике, может вызывать инфекции. Если количество снижается до Можно ли поднять уровень лейкоцитов и нейтрофилов?
Химиопрепараты – это токсичные вещества. К их применению существуют показания и противопоказания, потому что они могут как помочь пациенту, так и очень сильно навредить, если использовать их бездумно. Единственным подходящим и разумным методом повышения уровня лейкоцитов и нейтрофилов является ожидание.
Да, это действительно так.
Во-первых, потому что каждый организм имеет свои особенности и не всегда способен восстановиться к тому времени, которое предусмотрено рекомендациями.
Интервалы между циклами являются оптимальными, но при этом отклонение от сроков на 1-2 недели (иногда и больше, если потребуется) является допустимым, если имеются противопоказания к проведению химиотерапии.
Во-вторых, любые препараты, которые стимулируют повышение уровня лейкоцитов и нейтрофилов опасны тем, что после нескольких таких стимуляций резерв костного мозга может быть истощен, и после этого восстановление будет проходить намного дольше и будет сопряжено с возможными осложнениями.
Если лейко- и нейтропения постоянная, и организм не восстанавливается должным образом даже при увеличении интервалов между циклами, то назначаются специализированные препараты, которые должны применяться только под наблюдением врача в строго показанных ситуациях.
Любые так называемые иммуномодуляторы, стимуляторы иммунитета никакой пользы не принесут, эффекта от них не будет, потому что лейкоциты все равно будут снижаться на фоне химиотерапии, так и должно быть, но при этом такие препараты могут спровоцировать развитие нежелательных реакций.
Фебрильная нейтропения
Сочетание повышения температуры тела со снижением количества нейтрофилов носит термин фебрильной нейтропении. Это угрожающее жизни пациента состояние, внезапно и остро развивающееся у больных на фоне снижения числа циркулирующих в крови нейтрофилов ниже 0,5х10*9/л.
Основная проблема состоит в том, что врачам-онкологам очень трудно контролировать это осложнение и своевременно принимать необходимые меры, поскольку у большинства пациентов фебрильная нейтропения развивается в период, когда они уже не находятся в условиях стационара.
Поэтому пациент также должен быть внимателен к своему состоянию и своевременно принимать меры: связаться с врачом, как можно скорее сдать кровь и неукоснительно следовать тому, что рекомендует лечащий врач.
При повышении температуры тела выше 38.0 0 С необходимо как можно скорее сдать клинический анализ крови. Это важно! Без его результата невозможно сказать наверняка есть ли фебрильная нейтропения у пациента, нужны ли какие-либо срочные мероприятия.
Помните, что это осложнение может обернуться большой бедой, если его не распознать и не начать вовремя лечить.
В отсутствие своевременного лечения в течение 48 часов после развития фебрильной нейтропении летальный исход имеет место в 50% случаев! Даже при проведении антибактериальной терапии риск смертельного исхода сохраняется в 10% случаев.
Это говорит о том, что это очень опасное осложнение, нельзя относиться к нему легкомысленно.
Около 80 % фебрильных эпизодов на фоне сниженного уровня нейтрофилов в крови связаны с развитием инфекции, которая протекает с отсутствием классических симптомов (боль, гиперемия, отёк, жар), а основным критерием инфекционного процесса является высокая температура тела.
До последнего времени лихорадка, возникающая у больного с нейтропенией, являлась основанием для обязательной госпитализации и проведения лечения в стационаре. Однако в результате проведения клинических исследований была создана система оценки осложнений у больных с фебрильной нейтропенией. Врач согласно этой шкале считает баллы и может оценить существуют ли риски при проведении лечения амбулаторно.
Что рекомендуется делать пациентам, у которых развилось данное осложнение
1) При повышении температуры тела срочно сдать анализ крови. Сообщить лечащему врачу о результатах анализа.
При наличии критично низкого уровня лейкоцитов и нейтрофилов очередное введение химиопрепаратов будет отложено до момента полного восстановления.
2) Старайтесь придерживаться полноценного рациона, исключите сырые продукты (то есть мясо, рыбу, яйца, фрукты и овощи) – все продукты без исключения должны быть термически обработаны.
3) Соблюдайте режим работы и отдыха, не нагружайте себя, дайте возможность организму восполнить силы и энергию для скорейшего восстановления.
4) Тщательно соблюдайте личную гигиену, потому как любая инфекция может стать причиной ухудшения состояния.
5) Не посещайте места большого скопления людей без необходимости. Соблюдайте самоизоляцию. Это актуально не только во время нынешней пандемии, ведь риски присоединения инфекций во время фебрильной нейтропении колоссальные – даже ваши домочадцы могут представлять опасность, что уж говорить о большом количестве незнакомцев, например, в магазинах.
6) Если вы вынуждены посетить место с большим количеством людей, например, чтобы сдать анализ крови, то обязательно носите защитную маску. Старайтесь соблюдать дистанцию с окружающими.
К основным препаратам, которые используют при лечении фебрильной нетропении, относятся антибиотики, также используются специализированные препараты для стимуляции повышения уровня лейкоцитов и нейтрофилов – это колониестимулирующие факторы (Г-КСФ).
Эти препараты применяются для ускорения образования, созревания и выброса нейтрофилов из костного мозга в периферическую кровь, где они начинают выполнять свои функции и защищать организм.
Что следует знать пациентам о применении колониестимулирующих факторов
1) Применение Г-КСФ сразу после ХТ (в первые сутки) или на фоне ХТ строго запрещено, это может привести к развитию тяжелой лейко- и нейтропении. К сожалению, иногда такое происходит, поэтому пациенты тоже должны быть осведомлены, что так делать нельзя.
2) Применение этих препаратов должно быть прекращено как минимум за 48 часов до начала цикла химиотерапии.
3) Г-КСФ не применяются для лечения афебрильной нейтропении (то есть если уровень нейтрофилов низкий, но повышения температуры тела нет).
4) Не применяют их также при осложнениях и инфекциях, которые не связаны с нейтропенией (например, если развилась пневмония, но при этом уровень лейкоцитов и нейтрофилов в норме или повышен).
5) В некоторых случаях разрешается введение колониестимулирующих факторов с целью профилактики развития фебрильной нейтропении, если у пациента имеются факторы высокого риска развития этого осложнения. Наличие этих факторов должен перед каждым циклом химиотерапии оценивать лечащий врач.
Участие самого пациента в процессе лечения – это неоценимая помощь врачу в борьбе с онкологическим заболеванием. Когда пациент внимателен к себе, интересуется происходящим и стремится к командной работе с врачом, выполняя его рекомендации, то лечение проходит легче. И с осложнениями, которые, к сожалению, нередки, справляться тоже становится проще.
Источники литературы:
Мифы и правда о химиотерапии
Миф 1: химиотерапия малоэффективна
В поддержку этого мнения ссылаются на цитируемое в интернете исследование профессора Гарвардского университета Джона Кэрнса, якобы опубликованное в «Scientific American» и в «Журнале клинической онкологии» в 2004 году, о том, что на самом деле химиотерапия помогает лишь 2,3-5% случаев (комментарий об источнике см. в конце нашего материала). Зато именно «химия» вызывает «сопротивление опухоли, которое выражается в метастазах».
Чтобы говорить об эффективности химиотерапии «при раке», надо уточнить, что понятие «онкология» включает в себя множество разных заболеваний.
Есть нейробластома у детей или хорионкарцинома матки. Их можно полностью излечить именно с помощью химиотерапии. Излечение означает, что у человека нет рецидивов в течении 5 лет.
Есть опухоли, высокочувствительные к химиотерапии – саркома Юинга, рак предстательной железы, рак мочевого пузыря. С помощью химиотерапии они поддаются контролю — возможно излечение, как минимум, можно добиться длительной ремиссии.
Есть промежуточная группа – рак желудка, рак почки, остеогенная саркома, при которых уменьшение опухоли от химиотерапии происходит в 75-50% случаев.
А есть рак печени, поджелудочной железы. Эти опухоли малочувительны к лекарственной терапии, но к ним сейчас применяют другие методы лечения – оперируют или облучают. И еще есть рак крови – понятие, которым пациенты называют острые лейкозы и лимфомы. Они вообще развиваются по другим законам.
Даже при запущенной стадии рака с метастазами, прогноз очень сильно зависит от того, какой у вас конкретно подтип опухоли. Например, гормоночувствительный подтип рака молочной железы даже с метастазами контролю поддается очень хорошо. Поэтому делать какие-то выводы о «химиотерапии при раке в целом» — некорректно.
В последнее время подход к лечению онкологических пациентов всё больше индивидуализируется. Совсем давно говорили: «У вас рак – какой ужас!», — потом: «У вас рак определенного органа – это плохо». А сейчас врач внимательно посмотрит на «паспорт» опухоли из гистохимических и иммунногенетических маркеров и характеристики опухоли, которую пациенту выдали при гистологическом исследовании (такое изучение опухоли теперь входит в стандарты обследования) и в зависимости от этого выберет тактику лечения.
Я не нашла подтверждающей информации, что врачи с такими именами (они есть, но они не онкологи) высказали такое мнение.
Сегодня Россия, как Европа и США, переходит к стандартам доказательной медицины. В этой системе все доказательства оцениваются по определенной шкале. И меньше всего доверия — аргументам из серии «профессор Иванов (или профессор Смит) сказал». Более серьезный уровень аргументов – метаанализы, то есть объединение нескольких, уже проведенных маленьких исследований в одно, когда их результаты складывают и считают вместе.
Химиотерапия – это лечение. И, как у всякого лечения, у нее бывают побочные эффекты. Они бывают от любых лекарств, они бывают после хирургических операций. Сама химиотерапия тоже бывает разной в зависимости от цели. Предоперационную химиотерапию применяют до хирургической операции, чтобы максимально уменьшить размер опухоли и сделать хирургическое вмешательство максимально щадящим.
Цель постоперационной «химии» – убрать отдельные опухолевые клетки, которые еще могут циркулировать в организме.
А бывает химиотерапия паллиативная. Ее применяют, когда опухоль запущена, со множественными метастазами, и вылечить больного невозможно, но возможно затормозить дальнейшее прогрессирование и попытаться контролировать опухоль. В этом случае химиотерапия призвана подарить пациенту время, но, как правило, она сопровождает его до конца. И тогда может создаться впечатление, что пациент умер не от рака, а от «химии», хотя это не так.
Кроме того, при предоперационной или послеоперационной «химии» часто врачи наблюдают пациента не только в тот момент, когда он получает капельницы с препаратами, но и между курсами. Поэтому смертельные случаи от побочных эффектов редки.
Миф 3: химиотерапия непоправимо «сажает» печень, кровь, нервы
Главный механизм действия химиопрепаратов – воздействие на механизм деления клетки. Клетки раковых опухолей очень быстро делятся, поэтому, воздействуя на деление клеток, мы останавливаем рост опухоли.
Но, помимо опухоли, в организме много других быстро делящихся клеток. Они есть во всех системах, которые активно обновляются, — в крови, в слизистых. Те химиопрепараты, которые воздействуют не выборочно, действуют и на эти клетки.
Основные осложнения химиотерапии:
— падение показателей крови
— поражения печени
— изъязвление слизистых и связанные с этим тошнота и понос
— выпадение и ломкость ногтей.Такой эффект объясняется тем, что цитостатическая химиотерапия действует не только на клетки опухоли, но на все быстроделящиеся клетки организма.Также у отдельных препаратов, которые оказывают на организм токсичное действие, бывают специфические осложнения. (Часть препаратов химиотерапии сделана на основе платины – это тяжелый металл).
Токсичные препараты химиотерапии могут вызвать ряд неврологических симптомов – головные боли, бессонницу или сонливость, тошноту, депрессию, спутанность сознания. Иногда возникает ощущение онемения конечностей, «мурашки». Эти симптомы проходят после прекращения действия препарата.
После химиотерапии у пациента ожидаемо падают показатели крови. Обычно пик падения приходится на седьмой-четырнадцатый день, потому что «химия» как раз подействовала на все клетки, которые были в периферической крови, а новые костный мозг выработать еще не успел. Падение происходит в зависимости от препарата, который применялся; одни из них действует преимущественно на тромбоциты, другие – на лейкоциты и нейтрофилы, третьи – на эритроциты и гемоглобин.
Химиотерапевтическое лечение проходит циклами. В зависимости от схемы химиотерапии, человек может получить, например, три дня капельниц химиотерапии, а следующие будут через 21 день. Этот промежуток называется «один цикл», он дается специально, чтобы организм пациента восстановился.
Перед каждым новым сеансом химиотерапии состояние пациента контролируют, смотрят, что было с ним в этот промежуток – делают клинический и биохимический анализ крови. Пока человек не восстановился, новый цикл лечения не начинается.
Если кроме снижения показателей крови до определенного уровня в промежуток между «химиями» ничего плохого не происходило — кровь восстановится сама. Чрезмерное падение тромбоцитов создает угрозу кровотечения, пациенту с такими показателями делают переливание тромбоцитарной массы. Если упали лейкоциты, которые отвечают за иммунитет, а человек заразился какой-то инфекцией, начался кашель, насморк, поднялась температура, — сразу назначают антибиотики, чтобы инфекция не распространилась. Обычно все эти процедуры делаются амбулаторно.
В перерывах между курсами химиотерапии пациента ведет онколог из районного онкодиспансера или поликлиники.
Перед самым первым циклом химиотерапии пациенту должны объяснить все возможные осложнения, рассказать про каждый препарат и его воздействие; и пациент может проконсультироваться со своим онкологом. Взвешивание рисков – отправная точка химиотерапии. Врач и пациент выбирают между повреждением, которое может принести химиотерапия, и преимуществом, которое может за ней последовать, — а именно – продление жизни порой на десятки лет.
Это – ключевой момент в принятии решения о необходимости применения химиопрепаратов: если мы понимаем, что при назначении того или иного лекарства процент успеха будет ниже, чем побочные эффекты, применять его просто нет смысла.
Миф 4: метастазы вырастают из «стволовых клеток рака», которые «химия» все равно не убивает
Причины возникновения метастазов у разных опухолей очень разные, как именно возникают метастазы, мы пока не знаем. Единственное, что мы знаем – «стволовых клеток рака» не бывает.
Опухоль в разных своих фрагментах и клетки метастазов – это очень неоднородное образование, там все клетки разные, они быстро делятся и быстро мутируют. Но в любом случае химиотерапия воздействует на все метастазы, где бы они ни были. Исключение – метастазы в головном мозге, куда проникают не все препараты. В этих случаях назначают особое лечение, либо особое введение препаратов – в спинномозговой канал. Бывают даже такие опухоли, у которых нельзя найти первичный очаг, — то есть, все, что мы видим в организме – это метастазы. Но лечение все равно назначают, и оно, во многих случаях, успешно проводится.
Миф 5: химиотерапия – метод, поддерживаемый фарминдустрией
Якобы давно есть препараты эффективнее, безвреднее и дешевле, но о них не говорят, боятся обвалить фармрынок.
Этот миф существует и по поводу других заболеваний, особенно это касается ВИЧ.
«Альтернативные препараты», которые принимают онкологические пациенты, в лучшем случае оказываются безобидными травками, от которых нет заметного действия. Увы, бывает хуже. Например, иногда пациенты начинают пить чудодейственные лекарства на основе смеси разных масел, а ведь масло – это очень тяжелый продукт для печени. В итоге пациент буквально вызывает у себя воспаление печени, и мы не можем начать цикл химиотерапии, потому что «химия» на печень тоже воздействует. И хорошо, если пациент хотя бы рассказывает нам, что он принимал, и мы можем понять, что так ухудшило ситуацию. Но лечение в итоге откладывается, эффективность его понижается. Кроме того, ряд новых лекарств для лечения, например, рака молочной железы, сейчас основан на растительных компонентах. Например, препарат трабектедин содержит специальным образом обработанную вытяжку из морских тюльпанов. Так что иногда препараты, которые пациенты принимают в ходе официального лечения, сами по себе – «природные».
Что до «гигантских денег фарминдустрии», часть препаратов химиотерапии, например, метотрексат, — это очень старые, давно разработанные лекарства, они стоят буквально копейки. Никаким «обвалом» или «подъемом отрасли» уменьшение или увеличение их производства не грозит.
В любом случае препараты для лечения онкологических заболеваний пациенты в России получают бесплатно.
Новые лекарства при раке
В последнее время в дополнение к цитостатикам – препаратам химиотерапии, которые действовали на весь организм целиком, появились новые препараты. Это – новое поколение препаратов химиотерапии – таргетные препараты и лекарства, основанные на принципиально ином принципе действия – иммунопрепараты.
Таргетный препарат – это лекарство, воздействующее не на весь организм, а адресно на клетки опухоли. При этом важно – молекулы конкретного таргетного препарата могут присоединиться к рецепторам клетки только определенного вида опухоли. Конкретный подтип опухоли определяется генетическим анализом во время молекулярно-генетического исследования.
Иммунопрепараты воздействуют на иммунную систему организма и иммунные механизмы опухоли в её ядре. В результате в организме активизируется собственный иммунитет, который начинает бороться с раковыми клетками.
Сравнительно новый метод — гормонотерапия, но здесь круг показаний еще уже – опухоль должна быть гормоночувствительная. Считается, что на гормонотерапию лучше всего реагируют опухоли молочной железы и предстательной железы, хотя и здесь гормоны можно использовать только при определенных показаниях.
Кстати, с гормонотерапией связан еще один миф: чаще всего она используется в форме таблеток, и пациенты считают, что таблетки – это «не лечение» при такой болезни, как рак.
Можно ли обойтись без химиотерапии
Катерина Коробейникова. Фото: Ольга Молостова
Без химиотерапии, одними гормонами иногда лечат, например, рак молочной железы. Хотя понятно, что гормоны тоже небезобидны, от них бывают свои осложнения.
Вместе с тем надо понимать: мы изобретаем новые препараты, но и раковые клетки мутируют и к ним приспосабливаются. Даже у пациента, которому раньше лечение без «химии» помогало, опухоль может спрогрессировать и стать нечувствительной к лекарствам, которые сдерживали ее рост. В этом случае химиотерапия применяется как экстренное лечение.
Например, пациентка с раком молочной железы долгое время принимает гормоны, и опухоль не растет. Внезапно она чувствует слабость, появляются метастазы в печени. В этом случае мы проводим несколько циклов химиотерапии, возвращаем организм в состояние, когда опухоль вновь начинает реагировать на гормоны, и тогда пациентка возвращается к прежней схеме лечения.
Совсем без химиотерапии на нынешнем уровне развития онкологии мы не обойдемся. Но при этом развивается «сопроводительное лечение» — вместе с химиотерапией пациент получает целый набор лекарств, ослабляющих тошноту, ускоряющих восстановление клеток крови и нормализующих стул. Так что неприятные побочные эффекты химиотерапии удается значительно ослабить.
Сомнительный источник
Об исследовании «профессора Гарвардского университета Джона Кэрнса», которое озвучивает миф 1: химия малоэффективна, я слышу впервые. Единственный практикующий врач по имени Джон Кернс, которого удалось найти в интернете, — это невролог-радиолог, который занимается проблемами головного мозга, а про химиотерапию вообще ничего не писал.Возможно, речь идет о британском враче Джоне Кернсе (John Cairns), с 1991 года на покое – он 1923 года рождения. Кернс — автор книг «Рак: Наука и Общество» (1978) и «Вопросы жизни и смерти: взгляды на здравоохранение, молекулярную биологию, рак и перспективы человеческого рода» (1997). Годы работы Джона Кернса говорят о том, что он ссылался на статистику выживаемости 1970-1980-х годов, и публиковаться в научных журналах в начале 2000-х не мог.Если речь идет об этом Джоне Кернсе, то мы можем говорить лишь об устаревших исследованиях в онкологии: с 1970-х годов эффективность лекарств сильно изменилась.«Журнал клинической онкологии» в число современных авторитетных изданий не входит.