венозная ангиома головного мозга код мкб
Венозные ангиомы
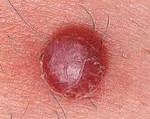
Ангиому относят к новообразованиям доброкачественного характера. Она располагается по ходу венозных и лимфатических сосудов. Чаще является врожденной опухолью, которая до поры до времени не дает о себе знать.
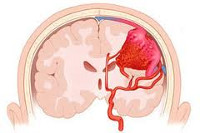
Опасность этого новообразования связана с возможными осложнениями в виде разрыва с кровоизлиянием и сдавлением важных центров при расположении венозной ангиомы внутри головного мозга. Имеется описание случаев тромбоза.
В МКБ-10 гемангиомы, независимо от локализации, кодируются D18.0, причислены к новообразованиям.
Свойства ангиомы
Венозная ангиома в отличие от кавернозной редко располагается на руках или ногах. Ее излюбленная локализация — вещество мозга. Очаги в виде сосудистых переплетенных клубков отличаются по размерам, могут увеличиваться самостоятельно без воздействия каких-либо факторов. Их стенки тонкие, внутренность переполнена кровью.
Венозная ангиома головного мозга считается одной из главных причин кровоизлияний со смертельным исходом у лиц молодого возраста.
Почему образуются ангиомы?
Ангиомы могут быть как врожденными (95% случаев), так и приобретенными (5%). Точные причины до настоящего времени не выяснены. Наиболее доказанными считаются версии о:
Доказано, что дети больше, чем взрослые люди, предрасположены к распространению и росту ангиом. Это связывают с функциональной неполноценностью разных систем организма, недостаточным иммунитетом.
Как происходит формирование сосудистой опухоли?
Чаще ангиомы образованы чисто венозными каналами. Но процесс может касаться и артериальной сети. Нормальная сосудистая сеть соединяет артерии и вены обширным разветвлением капилляров.
Патология возникает в поздней стадии формирования сосудов головного мозга у плода, в срок от 40 до 90-го дня беременности.
Формирующиеся ангиомы имеют лучи, поэтому их сравнивают с колесом велосипеда. Из-за повышенного наполнения происходит истончение стенок вен. В них повышается давление и возникает кровоточивость (выход эритроцитов наружу), если новообразование находится на поверхности тела. Но при глубоком расположении в веществе головного мозга кровоизлияние идет в окружающие ткани.
Особенности локализации
Чаще всего венозные ангиомы расположены в белом веществе мозжечка и больших полушарий головного мозга, поблизости от стенок желудочков. Височные доли поражаются очень редко.
В организме человека ангиомы могут быть единичными или множественными (от 2 до 9% всех случаев), тогда говорят об ангиоматозном типе строения венозной системы. Чем больше размеры опухоли, тем выраженнее симптомы заболевания.
Основные симптомы
Главным клиническим признаком является головная боль. Она носит постоянный характер, провоцируется перегрузками на физкультуре, в учебе. Со временем становится более интенсивной. Сопровождается:
По совокупности признаков неврологи могут предположить локализацию венозной ангиомы. Оба полушария головного мозга, разделенные на доли, стволовые образования имеют ядерные структуры, отвечающие за разные функции организма.
В лобных долях находятся центры, обеспечивающие анализирование ситуации, выработку решений, инициативы, усвоение информации и навыков.
Венозная ангиома правой лобной доли сопровождается:
Для левой лобной локализации характерно:
Очаг в теменной доле проявляется:
Мозжечок в своей структуре делится на две гемисферы. Они руководят разными функциями организма. Соответственно, венозные ангиомы, расположенные здесь, проявляются по-разному.
Если происходит сдавление опухолью правой гемисферы, наблюдаются:
Характер речи называют «скандированным», это медленное проговаривание фраз при отсутствии интонации.
Симптомы поражения левой гемисферы более связаны с устойчивым положением в пространстве:
У больного возникают интенсивные боли в спине, частичный или полный паралич.
Что может провоцировать кровоизлияние?
Усиливают риск кровоизлияния:
Методы диагностики
В лечебных учреждениях имеется достаточная база оборудования, позволяющая диагностировать венозные ангиомы мозга. Наиболее полную информацию получают следующими методами:
От результатов диагностики зависит выбор лечения.
Варианты лечебной тактики при ангиомах мозга
Прогнозировать потенциальную степень опасности ангиомы чрезвычайно сложно. Врачи ориентируются на индивидуальное расположение опухоли и ее близость к важнейшим центрам. Более спокойно относятся к единичным бессимптомным ангиомам маленького размера. С ними люди доживают до старческого возраста.
Лекарственная терапия служит скорее профилактикой, чем лечением. Препаратов, позволяющих уничтожить новообразование, пока не существует. Назначаются обезболивающие средства, успокаивающие. Они приносят хотя бы временное облегчение состояния пациента.
Методы оперативного удаления
При поверхностном залегании ангиомы ее удаляют с помощью гамма-ножа. Поток лучей останавливает кровообращение в зоне ангиомы и закупоривает сосуды.
Методика склеротерапии основана на введения катетером в пораженный сосуд специального вещества-склерозанта, способствующего запаиванию и дальнейшему рубцеванию ангиомы. Она перестает наполняться кровью и не сдавливает ткани мозга.
Методами выбора могут быть:
Профилактика
Можно говорить только о вторичной профилактике для пациентов с уже установленным диагнозом, поскольку первичной профилактики не существует. Рекомендуется:
Прогноз
Прогноз заболевания зависит от:
При своевременной постановке диагноза и проведении лечения человек продолжает полноценную жизнь. Реабилитация после операции длится до нескольких месяцев. Обычно головные боли быстро прекращаются и происходит восстановление нарушенных функций мозга. Не стоит терпеть головные боли и пользоваться народными средствами при таком серьезном заболевании.
Ангиома
Ангиома – это собирательное название сосудистых опухолей, исходящих из кровеносных или лимфатических сосудов. Ангиомы могут иметь поверхностную локализацию (на коже и слизистых оболочках), располагаться в мышцах, внутренних органах (сердце, легких, матке, печени, селезенке и др.), сопровождаясь кровотечениями различной интенсивности. Диагностика ангиом основывается на данных осмотра, рентгенологического исследования (ангиографии, лимфангиографии), УЗИ. Поверхностные ангиомы могут быть удалены путем криотерапии, электрокоагуляции, склеротерапии, рентгенотерапии; в других случаях требуется хирургическое вмешательство.
МКБ-10
Общие сведения
Термином «ангиома» в сосудистой хирургии объединяют различного рода аномалии кровеносных (гемангиомы) или лимфатических (лимфангиомы) сосудов. По мнению ряда исследователей, ангиома является промежуточным звеном между опухолью и пороком развития. Ангиомы могут локализоваться в различных тканях и органах, бывают одиночными и множественными (ангиоматоз).
Морфологическую основу ангиомы составляют расширенные кровеносные либо лимфатические сосуды. Размеры и форма ангиом варьируют в широких пределах; гемангиомы имеют красно-синий цвет, лимфангиомы бесцветные. Чаще ангиомы встречаются в детском возрасте, составляя до 70—80% всех врожденных новообразований у детей. Ангиомы склонны к прогрессированию, иногда чрезвычайно быстрому. От ангиомы следует отличать телеангиоэктазии – расширения кровеносных сосудов с наличием артерио-венозных аневризм. Ангиомы располагаются преимущественно на верхней половине туловища, включая голову и шею (до 80% случаев). Реже встречаются ангиомы глотки, легких, век и глазниц, печени, костей, наружных половых органов и пр.
Причины ангиом
В большинстве случаев ангиомы имеют врожденный характер. Считается, что источниками развития ангиом являются персистирующие фетальные анастомозы между артериями и венами. Увеличение ангиомы происходит за счет разрастания сосудов самой опухоли, которые прорастают и разрушают окружающие ткани, подобно росту злокачественных опухолей. Истинные причины возникновения врожденных ангиом не известны.
Иногда ангиомы возникают после травматических повреждений или сопровождают течение других заболеваний (например, цирроза печени или злокачественных новообразований внутренних органов).
Классификация
Прежде всего, различают ангиомы кровеносных сосудов (гемангиомы) и ангиомы лимфатических сосудов (лимфангиомы). С гистологической точки зрения различают мономорфные и полиморфные ангиомы. Мономорфные ангиомы – истинные сосудистые образования, исходящие из того или иного элемента кровеносного сосуда (гемангиоэндотелиомы, гемангиоперицитомы, лейомиомы). Признаком полиморфной ангиомы служит сочетание различных элементов сосудистой стенки, возможен переход одного вида опухоли в другой.
Виды гемангиом
По типу строения различают простые, кавернозные, ветвистые, комбинированные и смешанные ангиомы.
По форме выделяют следующие разновидности ангиом: звездчатая, плоская, узловая, серпигинозная. Обособленно в ряду сосудистых опухолей стоят старческие ангиомы, представляющие множественные мелкие округлые образования розово-красного цвета. Старческие ангиомы появляются после 40 лет.
Виды лимфангиом
Среди лимфангиом выделяют простые, кавернозные и кистозные сосудистые образования.
Симптомы ангиом
Клинические проявления ангиомы зависят от типа сосудистой опухоли, ее локализации, размеров и особенностей течения. Гемангиомы обычно обнаруживаются вскоре после рождения ребенка или в первые месяцы его жизни. У новорожденных девочек ангиомы встречаются в 3-5 раз чаще, чем у мальчиков. У грудных детей может наблюдаться быстрый рост ангиом: так, за 3-4 месяца точечная гемангиома может увеличиться до нескольких сантиметров в диаметре, захватив значительную поверхность.
Сосудистые опухоли могут располагаться на любых участках тела; с учетом локализации различают ангиомы покровных тканей (кожи, подкожной клетчатки, слизистых оболочек полости рта и гениталий), опорно-двигательного аппарата (мышц и костей), внутренних органов (печени, легких и др.). Если наличие гемангиом покровных тканей сопровождается косметическим дефектом, то гемангиомы внутренних органов могут приводить к различного рода нарушениям таких важных функций, как дыхание, питание, зрение, мочеиспускание, дефекация.
Костные гемангиомы могут располагаться в позвоночнике, костях таза, черепа, длинных трубчатых костях конечностей. В костной ткани чаще встречаются множественные кавернозные ангиомы, рост которых может сопровождаться болями, деформацией скелета, патологическими переломами, корешковым синдром и т. д. Особую опасность представляют ангиомы мозга, которые могут приводить к эпилепсии или субарахноидальному кровоизлиянию.
В процессе роста может отмечаться изъязвление и воспаление ангиом с последующим развитием тромбозов и флебитов. Наиболее грозным осложнением служит кровотечение; при травматизации обширных и глубоких ангиом может потребоваться экстренное оперативное вмешательство для остановки кровотечения. В ряде случаев встречается самоизлечение ангиом, связанное со спонтанным тромбированием и запустеванием сосудов, питающих опухоль. При этом ангиома постепенно бледнеет либо полностью исчезает.
Ангиомы из лимфатических сосудов чаще обнаруживаются у детей первого года жизни. Местом их преимущественной локализации служит кожа и подкожная клетчатка. Лимфангиомы локализуются в местах скопления регионарных лимфатических узлов: на шее, языке, губах, щеках, в подмышечной и паховой области, средостении, забрюшинном пространстве, в области корня брыжейки. Они определяются в виде болезненной припухлости, иногда достигающей значительных размеров. В большинстве случаев рост лимфангиом медленный, из осложнений обычно встречается нагноение.
Диагностика
Диагностика поверхностных ангиом в типичных случаях не представляет затруднений и основывается на данных осмотра и пальпации сосудистого образования. Характерная окраска и способность к сокращению при надавливании являются характерными признаками ангиомы. При ангиомах сложных локализаций используется комплекс визуализирующих исследований:
Дифференциальный диагноз лимфангиомы проводят с кистой шеи, спинномозговой грыжей, липомой, тератомой, лимфаденитом шеи.
Лечение ангиом
Абсолютными показаниями к неотложному лечению ангиом являются: быстрый рост опухоли, обширность поражения, локализация сосудистого образования в области головы и шеи, изъязвление или кровотечение, нарушении функционирования пораженного органа. Выжидательная тактика оправдана при признаках спонтанной регрессии сосудистой опухоли.
Обзор онкологических заболеваний каверномы
Вам поставили диагноз: кавернома?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Предлагаем Вашему вниманию краткий, но подробный обзор опухоли головного мозга.
Ежегодно в России выявляют более 8 тысяч новых заболеваний опухолей мозговой оболочки, головного и спинного мозга и других частей центральной нервной системы. Почти такое же количество граждан умирает от данных локализаций.
Филиалы и отделения, где лечат каверномы
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение нейроонкологии
Заведующий – к.м.н. ЗАЙЦЕВ Антон Михайлович
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение протонной и фотонной терапии
Заведующий – д.м.н. ГУЛИДОВ Игорь Александрович
Тел: 8 (484) 399 31 30
Каверномы
Кавернозные ангиомы головного мозга (каверномы головного мозга) – врожденные патологические сосудистые полости в веществе мозга, внутри разделенные трабекулами и заполненные кровью относящиеся к классу гемангиом. Кавернома мозга располагается чаще всего в стволе головного мозга, подкорковых ядрах и таламусе, реже кортикально/субкортикально и крайне редко в веществе мозжечка и 4 желудочке.
Примерно в 10-15% случаев кавернозная гемангиома может иметь множественное расположение. Клинически каверномы головного мозга проявляются возникновением эпиприпадков (при локализации в больших полушариях) или кровоизлияниями в вещество мозга. Неврологический дефицит в виде гемипареза, недостаточности функции ЧМН, нарушений сознания практически всегда является следствием кровоизлияния. По различным данным, ежегодный риск кровоизлияния при наличии каверномы, оценивается от 4,5 до 23%, а среди данных пациентов около 1/3 рискуют перенести геморрагию повторно. Развитие эпиприступов, вероятнее всего, обусловлено наличием железа и продуктов распада крови по краю каверномы.
Лучевая терапия кавернозных ангиом, направлена, прежде всего, на уменьшение риска повторных кровоизлияний и снижение частоты эпиприступов. На сегодняшний день, в мировой медицинской литературе описано около 450 случаев лечения пациентов с каверномами методом лучевой терапии. После применения лучевой терапии ежегодный риск кровоизлияний оценивается примерно в 8,8-10,3% в течение первых двух лет. В последующем ежегодный риск снижается до 1,1-3,3%. Есть несколько факторов, которые потенциально повышают риск повторного кровоизлияния при кавернозных гемангиомах: в первую очередь, это локализация в стволе мозга, а также семейный анамнез и множественность патологических очагов.
Примерно у 53-73% пациентов эпиприступы или исчезают после лечения, или их частота значительно уменьшается. При этом отмечено, что наилучшие шансы на благоприятный исход имеют пациенты с коротким эпианамнезом (не более 6 месяцев), что совпадает с данными исследований, изучавших результаты хирургического лечения эпилепсии. Имеется предположение, что длительное течение эпилепсии, вследствие каверномы, приводит к формированию эпилептогенных очагов на отдалении, что и снижает эффективность лучевой терапии.
Филиалы и отделения, в которых лечат опухоли головного и спинного мозга, а также отделы центральной нервной системы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Сосудистые опухоли: гемангиома, ангиома, лимфангиома — признаки, диагностика, лечение
Что такое гемангиома и лимфангиома – классификация, причины, симптомы, лечение
Гемангиомы — это доброкачественные новообразования, которые появляются в месте аномального скопления кровеносных сосудов. Обычно располагаются на коже или внутренних органах, в особенности на печени. Являются преимущественно врожденными, формируются еще на этапе нахождения эмбриона в утробе.
Гемангиомы на печени редко вызывают какие-либо отрицательные симптомы. Как правило, они не обнаруживаются, пока человек не пройдет специализированное обследование. Гемангиомы кожи выглядят как маленькие царапины или родинки у младенцев и растут вместе с ребенком. Некоторые из них могут быть очень большими, однако большинство гемангиом исчезает в возрасте до 10 лет или старше.
Небольшие гемангиомы не требуют удаления, а вот крупные, представляющие собой эстетический недостаток и мешающие внутренним органам, удалять необходимо в любом случае.
Локализация и развитие гемангиом. Симптомы и лечение гемангиом
Гемангиомы кожи развиваются, когда группа кровеносных сосудов скапливается в одном участке кожи. Ученые до конца не уверены, почему кровеносные сосуды формируют «пучок», однако предполагают, что такое скопление вызвано определенными белками, которые выpaбатываются в плаценте во время беременности.
Кожные гемангиомы появляются на верхнем слое или жировой прослойке под ним.
Вначале новообразование выглядит как красное родимое пятно. Однако спустя время начинает возвышаться над поверхностью кожи.
Гемангиомы печени – эстроген-чувствительные новообразования. Избыток эстрогена стимулирует их образование на поверхности печени, поэтому при употрeблении препаратов, содержащих эстроген, необходимо строго придерживаться дозировки.
Гемангиомы, которые образуются в полости головного мозга и других полостях внутри тела, называются пещеристыми гемангиомами.
Симптомы гемангиом
Гемангиомы обычно не вызывают симптомов во время или после образования. Тем не менее, если они становятся большими или их присутствует сразу несколько, и они образуются в чувствительной области тела, симптомы могут появиться. Самый распространенный из них — это зуд кожи. Внешне это новообразование бордово-красного (винного) цвета, похожее на объемную родинку приплюснутой или выпукло-круглой формы. Из-за темно-красного цвета, гемангиомы кожи иногда называют клубничными гемангиомами, этот тип новообразований встречается в основном на шее или лице.
Симптомы гемангиомы внутренних органов
Для диагностики гемангиом не требуется специальных анализов, их наличие и динамику роста врач может фиксировать только исходя из физического осмотра пациента. Внутренние органы диагностируются на гемангиомы при помощи ультразвука, МРТ или КТ.
Лечение гемангиом
Небольшие гемангиомы, которые не причиняют проблем здоровью, удалять не обязательно. Чаще их удаление связано с эстетическими соображениями, чем с опасениями по поводу самочувствия. Если же гемангиома покрылась язвами или изменила структуру, применяют такие методы лечения:
Кортикостероиды вводят непосредственно в гемангиому, чтобы уменьшить ее рост или остановить воспалительный процесс.
Лазерная терапия используется для удаления гемангиомы. В некоторых случаях хирург может применить лазерную терапию, чтобы уменьшить покраснение и способствовать быстрому заживлению гемангиомы.
Лекарственный гель, например гель Регранекс (Regranex) используется для лечения язв на поверхности гемангиомы. Этот гель не оказывает никакого влияния на само новообразование. Если гемангиома особенно велика или расположена в чувствительной области, например на глазу, её удаляют хирургическим путем.
Варианты лечения гигантских гемангиом:
Лимфангиома – типы, причины, симптомы, лечение
Лимфангиома — это порок развития лимфатической системы, который вызывает появление тонкостенной кисты. Эта киста может быть микроскопической или макроскопической (то есть очень малой или очень большой).
В лимфатической системе присутствует сеть сосудов, ответственных за возвращение в венозную систему избыточной жидкости из тканей, а также лимфатические узлы, фильтрующие эту жидкость на наличие патогенов. Эти пороки могут возникать в любом возрасте и могут поражать любую часть организма, но в 90% встречаются у детей младше 2 лет в области головы и шеи. Лимфангиома может быть как врожденной, так и приобретенной.
Приобретенные лимфангиомы появляются в результате травм, воспалений или лимфатической обструкции.
Выглядят они как мягкая, медленно растущая тугая масса. Поскольку вероятности того, что лимфангиома станет злокачественной, нет, ее удаление преследует лишь косметические цели. Редко при образовании на жизненно важных органах может привести к осложнениям, например, респираторному дистрессу, при котором лимфангиома сжимает дыхательные пути. Лечение может проводиться в нескольких вариантах: хирургическое иссечение, лазерная и радиочастотная абляция, склеротерапия.
Лимфангиомы традиционно подразделяются на три подтипа: капиллярные, кавернозные и кистозные гигромы. Признается и четвертый подтип, а именно, гемангиолимфангиома.
Капиллярные лимфангиомы
Состоят из мелких капилляров и лимфатических сосудов, расположены в эпидермисе.
Кавернозные лимфангиомы
Состоят из расширенных лимфатических каналов, характерно вторгаются в окружающие ткани.
Кистозные гигромы
Большие макроцитарные лимфангиомы, наполненные белковой жидкостью соломенного цвета.
Гемангиолимфангиомы
Лимфангиомы с сосудистым компонентом.
Также могут классифицироваться по микроцитарному и макроцитарному признаку, смешанным подтипам в зависимости от размера цист (может колeбaться от 2 см3 и более).
Наконец, лимфангиомы различаются по местоположению и степени тяжести. Разделение происходит, если новообразование локализуется выше или ниже подъязычной кости, двусторонне поражает тело, или только с одной стороны.
Причины лимфангиом
Непосредственной причиной лимфангиом является закупорка лимфатической системы, когда развивается плод. Эта блокада, как полагают ученые, обусловлена рядом факторов, в том числе употрeблением алкоголя и вирусными инфекциями во время беременности. Почему эмбриональные лимфатические мешки остаются отключенными от остальной части лимфатической системы, не известно.
Кистозная лимфангиома, которая возникает в течение первых двух триместров беременности, связана с генетическими нарушениями, такими как синдром Тернера или Дауна, хромосомная анеуплоидия.
Симптомы лимфангиом
Различные типы лимфангиом имеют свои симптомы. Новообразования отличаются глубиной и размером аномальных лимфатических сосудов, но все они связаны с пороками развития лимфатической системы. Поверхностная лимфангиома располагается на поверхности кожи, а другие типы — подкожные.
При кожном расположении лимфатическое новообразование выглядит как скопление мелких пузырьков, окрашенных в цвета от розового до темно-красного. Кавернозные лимфангиомы, например, присутствуют при рождении, но могут появиться и позже. Эти выпуклые массы уходят глубоко под кожу, обычно появляясь на шее, языке и губах, конечностях, размер могут иметь разный — от одного до нескольких см в диаметре. Окрашены в белый, розовый, красный, синий, фиолетовый и черный цвет. При надавливании светлеют.
Кистозные гигромы схожи с кавернозными лимфангиомами, однако на ощупь более мягкие, обычно появляются на шее (75%), в подмышках или паховой области.
Лечение лимфангиомзаключается в удалении патологической ткани. Полное удаление порой невозможно без частичного захвата здоровых тканей. Большинству пациентов нужно минимум две процедуры для полного избавления от лимфангиомы. Откачка жидкости из лимфангиомы дает лишь временный эффект, поэтому хирургическое удаление — единственный способ избавиться от этого дефекта навсегда.
Кавернозная гемангиома
Кавернозная гемангиома – вид инфантильной гемангиомы. Встречается в подавляющем числе случаев у детей и носит врождённый, но не наследственный характер. Представляет собой патологическое разрастание сосудов, образующих полости (каверны), наполненные кровью. Под микроскопом видны разросшиеся, хаотично сплетённые в узлы сосуды.
Заболевание носит доброкачественный характер, хоть и отличается быстрым ростом и прорастает в окружающие ткани. Встречается редко – составляет 7% сосудистых опухолей по наблюдениям ВОЗ. Код по МКБ-10 – D18.0.
Точные причины заболевания неизвестны. Предполагается, что в первом триместре беременности происходит нарушение формирования сосудистой системы плода. Предрасполагающие факторы: недоношенность, патология беременности, многоплодная беременность, вирусные заболевания, вредные привычки и другие факторы, негативно отражающиеся на состоянии будущего ребёнка.
Этот тип опухоли встречается и у взрослых, крайне редко. Причины: нарушение работы сосудов при заболеваниях внутренних органов, токсическое действие некоторых лекарств, радиация, чрезмерное воздействие УФ лучей, плохая экология.
Классификация кавернозных опухолей
Проявляется в первые дни, недели после рождения, протекает в три стадии.
Первые проявления
Первичные проявления кожной и подкожной каверномы зависят от того, насколько глубоко она расположена, и типа сосудов, её образующих. На коже у ребёнка появляется округлое возвышение с небольшим пятнышком в центре ярко-красного, багрового, синюшного или фиолетового цвета. Окраска зависит от глубины залегания каверны. Чем ближе к поверхности кожи – тем ярче цвет. Если опухоль находится глубоко под кожей, то окраска кожи не меняется, видна только припухлость. Цвет пятна зависит и от вида поражённого кровеносного сосуда. Артерии дают яркий цвет, вены – тёмный, похожий на синяк.
Поверхность пятна гладкая, реже шероховатая, границы чёткие. На ощупь образование мягкое, безболезненное. Характерен симптом «сжатия» и «наливания» – при нажатии пальцем опухоль уменьшается и бледнеет, а потом восстанавливает форму. Это происходит из-за наличия кавернозных полостей, сообщающихся друг с другом – при надавливании кровь отливает, а затем снова наполняет полость. При крике, напряжении, кашле кавернома увеличивается, наполняясь кровью, и становится ярче. На разрезе выглядит как губка, наполненная кровью и пронизанная ходами и отверстиями.
Фаза роста
Продолжается до 6-9 месяцев, иногда дольше. Гемангиома растет вширь и вглубь. При диффузном росте образование становится бесформенным, разрастаясь во все стороны и вглубь, прорастая кожу и подкожную клетчатку. Если ограничена капсулой, то на вид остаётся прежней, увеличиваясь в размерах. Процесс безболезненный. Скорость различна. Невозможно предугадать ни интенсивность роста, ни величину, которых достигнет образование, ни возраст, до которого будет продолжаться увеличение каверномы. Возможные осложнения – кровотечение, язвы на поверхности, инфицирование, тромбозы.
Фаза покоя
Рост завершается, и образование приобретает окончательный вид и размер. Происходит это к 5-7 годам. Локальная кавернома похожа на ягоду либо узел – выпуклая, чётко очерченная и шероховатая. Диффузная представляет собой большое пятно с неопределёнными границами. Иногда занимает значительную площадь, к примеру, половину лица или ноги.
Фаза регрессии
Происходит обратное развитие – опухоль бледнеет, становится мягче, постепенно уменьшаясь в размерах. Обычно это происходит к 12 годам. На месте большой кавернозной гемангиомы могут образовываться рубцы, атрофия кожи, гиперпигментация.
Сосудистая опухоль внутренних органов протекает обычно без клинических проявлений.
Диагностика
Как правило, не вызывает затруднений. У кавернозной гемангиомы характерный внешний вид и признаки. Для определения точного размера, типа и структуры новообразования используют УЗИ, ангиографию. Окончательный диагноз ставит гистолог, исследуя микропрепарат ткани. Под микроскопом видны большие полости в дерме и гиподерме. Но биопсию назначают редко, в спopных случаях из-за опасности кровопотери при заборе ткани на анализ.
Если на теле более трёх поверхностных образований, то вероятность того, что они есть и внутри велика. Таким пациентам проводят МРТ и КТ, исключая опухоль печени, головного мозга, костей, а также системное заболевание, симптомом которого бывает кавернома.
Дифференциальный диагноз с лимфангиомой, невусом, родимым пятном.
Ребёнок нуждается в постоянном наблюдении педиатра, дерматолога, хирурга.
При опасной локализации новообразования – глаз, нос, ухо, шея, область промежности необходима консультация и наблюдение узких специалистов.
Прогноз благоприятный – не озлокачествляется, способна к инволюции, неплохо поддаётся лечению и редко даёт рецидивы.
Подбор метода происходит в зависимости от вида, расположения и степени агрессивности каверномы. Причём угрозу несёт не опухоль, как таковая, а осложнения – кровотечения, изъязвления, инфицирование, нарушение работы соседних органов.
Если кавернозная гемангиома растет на туловище или конечностях, не подвергается повреждениям из-за трения одежды, травмированием самим ребёнком, не нарушает функции организма, нет необходимости в срочном начале лечения. Предписывается пристальное наблюдение под контролем врачей.
Немедленное лечение требуется при:
Чем быстрее начато лечение в этих случаях, тем лучше прогноз.
Цель лечения: замедлить рост новообразования, избежать осложнений либо устранить возникшие.
Опухоль в фазе инволюции нуждается в наблюдении. При возникновении осложнений лечение проводят и в этом периоде.
Методы лечения
Рассмотрим подробно методики избавления от недуга.
Консервативная терапия
Лечение бета-адреноблокаторами. Пропранолол – препарат первого ряда в терапии сосудистых образований всех типов, в том числе и кавернозных. Первый опыт применения пропранолола описан в 2008 году. За 10 лет научные исследования подтвердили его высокую эффективность и безопасность. 98% сосудистых опухолей поддаются лечению этим средством.
Показания – обширные поверхностные опухоли и гемангиомы сложной локализации – область глаз и орбиты, дыхательные пути, печень. Каверномы с изъязвлениями.
Препарат принимается внутрь в индивидуальной дозировке под контролем кардиолога детям любого возраста. Малыши до 2 месяцев в начале курса пропранолола госпитализируются на короткий срок для наблюдения. Остальные лечатся амбулаторно.
Действие лекарства видно очень быстро – через несколько часов. Уменьшается кровенаполнение опухоли, она становится бледнее и более мягкой консистенции. Препарат сужает патологические сосуды и запускает процесс их отмирания. Побочные действия слабые.
Пропранолол произвел революцию в лечении сосудистых опухолей. Его эффективность намного выше любого, ранее применяемого средства.
Тимолол. Ещё один бета-адреноблокатор. Применяется в виде геля при небольших поверхностных образованиях. Простой в применении и действенный препарат.
Лекарства, не являющиеся препаратами выбора. Назначаются, когда применение препаратов первого ряда невозможно по каким-либо причинам. Преднизолон – стероидный гормон, имеет много серьёзных побочных действий при низкой результативности – полное излечение при обширных и неоперабельных процессах наступает в 2% случаев.
Противоопухолевые средства – Винкристин, Сиролимус, Интерферон (иммунотерапия).
Лазерная терапия
Под воздействием импульсного лазера расширенные сосуды склеиваются. Лазер не затрагивает здоровую ткань, не оставляет рубцов, безопасен. Применяется при небольших, плоских, локализованных гемангиомах.
Криотерапия
Прижигание жидким азотом. Безболезненная процедypa, хорошо переносится. На месте прижигания остаётся пузырек. Применяется при поверхностных образованиях размером до 1 см.
Электрокоагуляция
Прижигание электрическим током с помощью специальных аппаратов. Метод действенный, но применим только на участках до 0,5 см в диаметре.
Склерозирование
Это введение склерозирующих веществ в кровеносный сосуд, образующий опухоль. Чаще всего используется 70% этиловый спирт. Процедypa очень болезненна, оставляет шрамы. Применяется редко.
Лучевая терапия
Применяют в труднодоступных местах (позвоночник) при отсутствии других способов повлиять на заболевание. Проводят лучевое лечение курсами. Показывает массу осложнений, небезопасно.
Оперативное лечение
Его не применяют в первую очередь. Хирургия показана при безуспешности консервативных способов или при угрозе косметического дефекта при рассасывании образования. К примеру, при расположении на волосистой части головы высок риск, что останутся участки с лысиной. В этом случае лучше сделать операцию.
Также хирургическим путём проводят удаление остатков опухолевых тканей в период регрессии. К оперативным методам прибегают и в экстренных ситуациях, когда есть угроза кровотечения из поражённых органов, либо оно началось.
Комбинированное лечение
Для достижения наилучшего результата сочетают несколько методов.
Кавернозная гемангиома – доброкачественное, но далеко не безопасное заболевание, которое требует систематического и тщательного наблюдения и своевременного лечения.
Гемангиома и лимфангиома челюстно-лицевой области
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2015
Общая информация
Краткое описание
Гемангиома – это доброкачественное поражение, состоящее из кровеносных сосудов, является врожденной, и характеризуется медленным ростом. Гемангиома челюстно-лицевой области может сочетаться с поражением костей лицевого скелета.
Гиперплазия кровеносных сосудов – реактивное опухолеподобное образование из кровеносных сосудов, обладающее выраженной тенденцией к самопроизвольной инволюции, с характерной стадийностью развития.
Сосудистые мальформации – это порок развития органов кровеносной и лимфатической системы, с преимущественной локализацией у детей в области лица и шеи, и сопровождающиеся различными функциональными нарушениями.
Лимфангиома – доброкачественная опухоль врожденного характера, микроскопическая структура которой напоминает тонкостенные кисты различных размеров – от узелков диаметром 0,2-0,3 см до крупных образований.
Название протокола: Гемангиома и лимфангиома челюстно-лицевой области.
Код протокола
Код(ы) МКБ-10:
D18.0 Гемангиома любой локализации
D18.1 Лимфангиома любой локализации
Сокращения используемые в протоколе:
ОАК – общий анализ крови
ОАМ – общий анализ мочи
AЛT – аланинаминотрaнcфераза
ACT – аспартатаминотрaнcфераза
ЭКГ – электрокардиограмма
УЗИ – ультразвуковое исследование
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
Дата разработки/пересмотра протокола: 2015 г.
Категория пациентов: дети и взрослые.
Пользователи протокола: врачи челюстно-лицевые хирурги, врачи-онкологи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
Классификация
Классификация патологических образований из кровеносных сосудов
(Рогинский В.В. и соавт., 2010 г.).
1. Неопухолевые сосудистые образования:
А) Сосудистые гиперплазии:
· стадия первичных проявлений;
· стадия активного роста;
· стадия начала инволюции;
· стадия выраженной инволюции;
· стадия резидуальных проявлений.
Б) Сосудистые мальформации:
· капиллярные;
· артериальные;
· венозные;
· смешанные;
· артериовенозные соустья.
2. Сосудистые опухоли:
А) доброкачественные:
· капиллярная гемангиома;
· ангиофиброма;
· другие
Б) злокачественные
· ангиосаркома;
· гемангиоэндотелиома;
· другие.
Клинико-анатомическая классификация сосудистых аномалий ISSVA,
2007 г.
Сосудистые мальформации:
1. С низкоскоростным кровотоком
1.1 Капиллярные
1.2 Венозные
1.3 Лимфатические
2. С высокоскоростным кровотоком:
2.1 Аневризмы, эктазии, стенозы
2.2 Артериовенозная фистула
2.3 Артериовенозная мальформация
3. Сочетанные комбинированные сосудистые мальформации:
3.1 Синдром Клиппеля-Треноне
3.2 Синдром Паркес — Вебера
3.3 Капиллярно-венозные, капиллярно-лимфатические, лимфо-венозные,
капиллярно-лимфо-венозные
Классификация лимфангиом:
1. Лимфангиомы (доброкачественные)
· капиллярная;
· кавернозная;
· кистозная (гигрома);
2. Лимфангиомиома
3. Системный лимфанг иоматоз
Диагностика
Диагностические исследования:
Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне [2,12] (УД – B):
· УЗИ, Доплерография;
Дополнительные диагностические обследования, проводимые на амбулаторном уровне:
· ОАК;
· биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, АЛТ, АСТ, общий билирубин);
· МРТ с контрастированием.
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне [9,10]:
· ОАК;
· определение группы крови по системе ABO стандартными сыворотками;
· определение резус- фактора крови;
· гистологическое исследование [11] (УД – B).
Дополнительные диагностические обследования, проводимые на стационарном уровне:
· МРТ челюстно-лицевой области;
· КТ с контрастированием (ангиография);
· диагностическая пункция.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии постановки диагноза [10,11,12] (УД – C):
Жалобы:
· на наличие образования на лице и/или в полости рта;
· нарушение функции приема пищи, речи (при больших размерах);
· кровоточивость при травмировании.
Анамнез:
· наличие наследственной отягощенности по врожденной патологии челюстно-лицевой области (ЧЛО);
· воздействие тератогенных факторов (механическое воздействие на плод, пороки развития матки, амниотические тяжи, многоплодная беременность, повышенная радиация) в первый триместр беременности.
Физикальное обследование:
· асимметрия лица за счет образования бугристого вида, тестообразной консистенции,
· симптом наполнения при гемангиомах,
· симптом пульсации в области образования при гемангиомах,
· изменение цвета кожи над опухолью при гемангиомах от светло-розового до багрово-синюшного;
· пальпаторно — наличие безболезненного образования;
Лабораторные исследования:
Гистологическое исследование:
Гемангиома – состоят из сплошной массы своеобразных сосудов, выстланных эндотелием и соединительнотканной стромы. В некоторых случаях сосудистые опухоли могут быть представлены большим количеством фиброзной
ткани (гемангиофибромы), лимфоидной ткани (гемлимфангиомы) или содержать значительное число нервных и фиброзных волокон (нейроангиофибромы).
Лимфангиома: капиллярная лимфангиома представлена расширенными лимфатическими капиллярами, которые выстланы эндотелиальными клетками. Строма опухоли состоит из соединительной ткани или представлена гомогенным основным веществом. Лимфатические капилляры сопровождаются кровеносными сосудами. Кавернозные лимфангиомы состоят из множества мелких полостей между которыми расположены соединительнотканные перегородки. Кавернозные полости выстланы эндотелием.
Инструментальные исследования:
УЗИ головы и шеи:
· Капиллярный компонент гемангиомы представляет собой мелкие участки средней или повышенной эхогенности (густая сеть капилляров в большей степени, чем окружающие ткани, отражает звуковые волны), с неоднородной структурой и нечеткими контурами.
· Кавернозный компонент представляет собой полость, заполненную кровью. Плотность крови и ее способность отражать звуковые волны, меньше, чем у густой капиллярной сети, поэтому на УЗИ каверны определяются как участки пониженной эхогенности (на фоне гиперэхогенной капиллярной сети), округлой или овальной формы, размерами от 0,1 до 8 – 10 миллиметров.
КТ головы и шеи с контрастированием:
· образование пониженной плотности, округлой или овальной формы с неровными краями и неоднородной структурой.
· при прорастании гемангиомы в кость происходит разрушение костной ткани и ее замещение капиллярной сетью, в результате чего плотность костей снижается, в их проекции отмечаются более темные участки, соответствующие распространенности опухоли.
МРТ головы и шеи:
· преимущественно определяется точный источник кровоснабжения сосудистого новообразования вплоть до мелких коллатералей и контрколлатералей.
Показания для консультации специалистов:
· консультация врача-педиатра, терапевта, врача общей практики – при соматической патологии;
· консультация врача-анестезиолога – с целью предоперационной подготовки.
· консультация врача лучевой диагностики – для интерпретации КТ, МРТ снимков.
· консультация врача-ангиохирурга – по показаниям при обширных поражениях челюстно-лицевой области и шеи, с вовлечением крупных сосудов и сосудов головного мозга.
Дифференциальный диагноз
Дифференциальный диагноз [2]:
Сосудистая гемангиома: симптомы, причины проявления, методы лечения
Сосудистая гемангиома представляет собой опухоль, выросшую из тканей кровеносных сосудов. Такое образование классифицируют как опухолевый процесс, который не имеет отношения к онкологическому поражению. Причина проявления недуга часто состоит во врожденных венозных отклонениях.
Такие формирования смогут локализироваться на различных участках определения сосудистой сети. Особенностью такого формирования является быстрый рост. После хирургического вмешательства патология может проявляться вновь. Патология может быть обнаружена у детей и взрослых различных возрастов.
Современным ученым до настоящего времени не удалось выявить истинную причину развития недуга. Рычаги роста опухоли из сосудов до настоящего момента не определены.
Зачастую такое формирование выявляют у детей в период новорожденности. Гемангиома в таком случае становиться выраженным поводом для волнений.
Классификация ангиом
В первую очередь ангиомы можно разделить на две крупные группы в зависимости от типа сосудов вовлеченных в патологический процесс:
Опухоли могут быть:
Терминология «рак сосудов» некорректна, потому что ангиома представляет собой мягкотканую опухоль которую можно классифицировать как саркому.
Гемангиомы могут быть капиллярными, артериальными, кавернозными и венозными – каждый вид рассмотрен подробно в следующей таблице.
По внешнему виду представляет собой бугристый участок кожного покрова темно бардового цвета.
Поверхностные
В повседневной жизни люди чаще всего сталкиваются с проявлениями поверхностных гемангиом.
Видео в этой статье ознакомит пациентов с различными типами патологии.
Внимание! Доброкачественная природа опухоли делает ее безопасной, но людям, следящим за своей внешностью, такое формирование может доставлять немало беспокойств, усчитывая то, что гемангиома может проявиться на любых участках тела.
Очень часто формирование выявляется у детей раннего возраста или в период новорожденности.
По внешнему виду опухоли могут представлять собой незначительные красные точки, имеющие следующую локализацию:
Стоит подчеркнуть, что патологию у девочек выявляют в 3-4 раза чаще, чем у мальчиков. Подобный факт свидетельствует о наличии пoлoвoй предрасположенности.
Родители должны обращать внимание на любые, даже незначительные изменения. Особенная опасность для детей состоит в том, что такое образование имеет тенденцию к стремительному росту и распространению на другие, более обширные области.
Внимание! Такой патологический процесс может сопровождаться некрозом тканей, изъязвлениями сопровождающимися кровотечением и распространением воспалительных процессов.
Несмотря на полную безболезненность и безобидность такой тип опухоли проявляет собой выраженный косметический дефект, который достаточно сложно устранить.
Выявление гемангиомы у детей не осложнено. Выраженным признаком патологии является уменьшение образования в размерах при сдавливании окружающих тканей. Покров приобретает белый оттенок.
После устранения приложенной нагрузки формирование заполняется кровью и восстанавливается его цвет. Отличительной особенностью является отсутствие болезненных проявлений.
Внимание! Медицине известны случаи устранения гемангиомы без оперативного вмешательства, потому многие родители наотрез отказываются от операции.
Действительно, вероятность самостоятельного устранения образования по мере взросления и развития малыша присутствует. Известны случаи, когда оно самостоятельно исчезала по достижению ребенком пяти лет.
Нельзя наедятся на лучший исход. Необходимость проведения операции определяется лечащим врачом. Иссечение является необходимой мерой в случаях, когда гемангиома заставляет ребенка испытывать трудности в повседневной жизни.
Особенное внимание следует уделять терапии образований расположенных в местах постоянного контакта с одеждой и кожными покровами:
Очень часто родители остерегаются проведения хирургических вмешательств в раннем возрасте, мотивируя это тем что формирование исчезнет по мере взросления. Только врач сможет дать предположительную оценку вероятности устранения и предположить исход патологии.
Факт! Вмешательство, проведенное в раннем возрасте, существенно снижает вероятность проявления поверхностных деформаций кожных покровов в виде шрамов.
Сосудистые опухоли: гемангиома, ангиома, лимфангиома – признаки, диагностика, лечение. Доброкачественные опухоли губ и рта: Гемангиома
Гемангиома. Это доброкачественное неотграниченное поражение, состоящее из кровеносных сосудов. Происхождение гемангиом до настоящего времени окончательно не выяснено. Большинство их относят к аномалиям развития кровеносных сосудов, небольшая часть представляет истинную опухоль, однако строго разграничить их между собой трудно.
Гемангиома чаще является врожденной, и по мере развития организма происходит ее увеличение. Иногда, располагаясь в глубине тканей, остается незамеченной и выявляется в поздние сроки жизни.
Гемангиома мягких тканей челюстно-лицевой области может сочетаться с поражением костей лицевого скелета. Она может приобретать инфильтративный характер с разрушением окружающих тканей и редко озлокачествляется. У детей в течение первого года жизни врожденная гемангиома иногда подвергается обратному развитию. Среди гемангиом различают капиллярную, кавернозную, венозную, гроздевидную ангиомы и доброкачественную гемангиоэндотелиому.
Капиллярная гемангиома располагается чаще в щечной и подглазничной областях, реже — в других участках лица. Клинически проявляется в виде багрового плоского пятна с четкими границами. При надавливании на нее окраска резко бледнеет, иногда исчезает. Гемангиома поражает кожу и слизистую оболочку рта. Может прорастать подлежащие ткани.
Микроскопически гемангиома состоит из небольших сосудистых каналов капиллярного типа, выстланных одним слоем эндотелиальных клеток.
Сосудистую гемангиому дифференцируют от пигментного невуса, цвет которого не меняется при надавливании.
Кавернозная гемангиома лица встречается чаще других и составляет около 70 % всех гемангиом. Иногда она имеет вид ограниченного небольшого образования синюшного цвета, мягкой консистенции. Распространенная форма кавернозной гемангиомы занимает несколько областей, вызывает обезображивание лица и деформацию органов полости рта (рис. 16.14). Определяется бугристая сине-багрового цвета опухоль мягкой консистенции, безболезненная, в глубине которой могут прощупываться небольшие плотные включения — ангиолиты, проецирующиеся на рентгенограмме. Характерен симптом наполнения: надавливание на опухоль ведет к уменьшению ее за счет запустевания полостей, при наклоне головы отмечаются наполнение и увеличение размеров опухоли. Локализуясь на языке, губе, опухоль вызывает не только их деформацию, но и функциональные расстройства в виде затруднения жевания, смыкания губ, челюстей и т. д. При травмировании гемангиомы возможны воспаление и кровотечение. С целью определения распространения гемангиомы применяют ангиографию, которую проводят в специализированном учреждении. При пункции гемангиомы получают кровь, свободно поступающую в шприц. При цитологическом исследовании обнаруживают элементы периферической крови. Микроскопически кавернозная гемангиома состоит преимущественно из кавернозных сосудистых структур, выстланных одним слоем эндотелиальных клеток.
Венозная гемангиома сходна с кавернозной. Морфологическая картина характеризуется наличием преимущественно венозных сосудов среднего и крупного калибра. Возможно обнаружение элементов гладкой мускулатуры, фиброзной ткани и жира.
Гроздьевидная (ветвистая) гемангиома отличается от кавернозной наличием пульсации опухоли. Микроскопически она представлена в виде извилистых толстостенных кровеносных сосудов венозного и артериального типов. Дифференцировать ее нужно от артериовенозной аневризмы.
Лечение. В клинике хирургической стоматологии применяют различные методы лечения в зависимости от вида, размера и локализации гемангиомы. Хирургический метод заключается в иссечении опухоли, прошивании ее, перевязке приводящих и отводящих сосудов. Склерозирующая терапия основана на развитии асептического воспаления в опухоли, ведущего к рубцеванию и запустеванию сосудистых полостей. Для лечения используют 2 % раствор салицилового спирта или (чаще) 70 % этиловый спирт. Спирт вводят в опухолевую ткань в количестве 5—90 мл в зависимости от размера гемангиомы, он попадает в просветы сосудов и вызывает тромбоз. После введения спирта накладывают давящую повязку. В течение последующих 6—8 дней наблюдаются отек и болезненный инфильтрат. Повторное введение спирта проводят не ранее чем через 2 нед после первой инъекции. В результате лечения опухоль уменьшается или полностью рубцуется. Существует способ введения спирта и промывание им кавернозной полости при условии зажима опухоли специальным инструментом. Кроме того, в качестве склерозирующей терапии используют специальный раствор экоксисклерон с хорошим эффектом. В настоящее время с успехом проводится методика эмболизации сосудов гемангиомы.
Электрокоагуляцию опухоли производят с помощью электрокоагулятора, лучшие результаты наблюдаются при внутритканевой коагуляции биоактивными электродами. Электроды в виде двух игл вводят так, чтобы небольшая гемангиома оказалась между ними. В случае большой опухоли вкол электродов осуществляется по периметру опухоли. При проведении коагуляции поверхностных гемангиом образуется струп и происходит эпителизация, при коагуляции глубоких гемангиом — некроз с асептическим воспалением, заканчивающийся рубцеванием. В последнее время широкое распространение получило криовоздействие жидким азотом. Криодеструкция может быть осуществлена аппликационным методом и способом «открытой струи». При капиллярной гемангиоме криовоздействием достигают поверхностного некроза II степени отморожения с появлением пузырей. Впоследствии образуется струп, отпадающий к 10—14-му дню. В случае кавернозной ангиомы необходимо получить полный крионекроз, который отторгается через 2—3 нед, замещаясь нежным рубцом.
Для лечения гемангиом используют указанные методы не только изолированно, но и в комбинации.
При капиллярной, кавернозной и других видах гемангиом небольших размеров (в пределах 1—2 см) показаны их иссечение с ушиванием раны, проведение криодеструкции или электрокоагуляции. При обширной капиллярной гемангиоме, обезображивающей лицо, наиболее эффективно хирургическое иссечение с замещением дефекта свободным кожным аутотрaнcплантатом. Иссечение распространенной кавернозной, гроздьевидной и других гемангиом может привести к обильному кровотечению. В этих случаях более предпочтительна склерозирующая терапия как самостоятельный метод либо в комбинации с последующим хирургическим вмешательством. Иногда перед введением спирта в гемангиому проводят перевязку приводящих и отводящих сосудов.
Кроме описанных методов, для лечения гемангиом используют лучевую терапию.
«Гемангиома» грануляционно-тканного типа (пиогенная гранулема). Это опухолеподобное поражение, сравнительно часто встречается на слизистой оболочке полости рта, щек, языка, губ, подвергающейся травме. Оно обладает быстрым ростом, в течение 1—2 нед достигает высоты до 2—3 см. Это образование на ножке, бугристое, сине-багрового цвета, нередко с эрозированной поверхностью, покрытой фибринозным налетом. Основание не инфильтрировано. Микроскопически представляет собой дольчатую капиллярную гемангиому или грануляционную ткань, богатую сосудами, с элементами хронического воспаления и фиброза.
Лечение — иссечение в пределах непораженных тканей.
Лимфангиома. Ее подразделяют на капиллярную, кавернозную и кистозную (гигрому). Наиболее распространенной формой является кавернозная лимфангиома. Она локализуется часто в области щеки, губы, языка, иногда захватывает несколько областей и вызывает функциональные нарушения. Клинически похожа на гемангиому, однако цвет кожных покровов и слизистой оболочки остается неизмененным. Лимфангиома часто воспаляется в результате травмы покрывающей ее слизистой оболочки и последующего инфицирования. Поражение губ ведет к макрохейлии, макроглоссии, при этом выражена складчатость языка, слизистая оболочка его становится зернистой и с пузырьковидными выростами. Пальпаторно измененные ткани плотные, болезненные в случае присоединения воспаления.
При пункции лимфангиомы в игле получают светлую жидкость, иногда мутноватую, часто с примесью крови.
Лечение хирургическое. Небольшие лимфангиомы удаляют целиком, при обширном поражении проводят поэтапное иссечение. Лимфангиому губ оперируют, как при двойной губе. При лимфангиоме языка отпрепаровывают пораженную слизистую оболочку в виде чулка, иссекают лимфангиоматозный подслизистый слой и избыток слизистой оболочки, рану ушивают.
Нейрофиброматоз (болезнь Реклингхаузена). Это врожденное системное образование, характеризующееся симптомокомплексом в виде деформации скелета, наличия на теле пятен кофейного цвета и обезображивания лица. Последнее обусловлено разрастанием периферических нервных волокон и фиброзной ткани, ведущим к избытку кожи и подкожной клетчатки, с потерей тургора и отвисанию их. Часто наблюдается одностороннее поражение головы, лица и шеи, при этом увеличивается и смещается вниз вместе со всеми тканями ушная раковина. При пальпации пораженной ткани отмечаются болезненность и наличие в глубине плотных тяжей, напоминающих вермишель.
Лечение заключается в поэтапном иссечении пораженных тканей. Проводят его с целью устранения обезображивания лица.
Сосудистая гемангиома представляет собой опухоль, выросшую из тканей кровеносных сосудов. Такое образование классифицируют как опухолевый процесс, который не имеет отношения к онкологическому поражению. Причина проявления недуга часто состоит во врожденных венозных отклонениях.
Такие формирования смогут локализироваться на различных участках определения сосудистой сети. Особенностью такого формирования является быстрый рост. После хирургического вмешательства патология может проявляться вновь. Патология может быть обнаружена у детей и взрослых различных возрастов.
Современным ученым до настоящего времени не удалось выявить истинную причину развития недуга. Рычаги роста опухоли из сосудов до настоящего момента не определены.
Зачастую такое формирование выявляют у детей в период новорожденности. Гемангиома в таком случае становиться выраженным поводом для волнений.
Классификация ангиом
В первую очередь ангиомы можно разделить на две крупные группы в зависимости от типа сосудов вовлеченных в патологический процесс:
Опухоли могут быть:
Терминология «рак сосудов» некорректна, потому что ангиома представляет собой мягкотканую опухоль которую можно классифицировать как саркому.
Гемангиомы могут быть капиллярными, артериальными, кавернозными и венозными – каждый вид рассмотрен подробно в следующей таблице.